choc
et Sabine Schrör, journaliste médicaleMarian Grosser a étudié la médecine humaine à Munich. De plus, le docteur, qui s'intéressait à beaucoup de choses, osa faire des détours passionnants : étudier la philosophie et l'histoire de l'art, travailler à la radio et, enfin, aussi pour un Netdoctor.
En savoir plus sur les expertsSabine Schrör est rédactrice indépendante pour l'équipe médicale Elle a étudié l'administration des affaires et les relations publiques à Cologne. En tant que rédactrice indépendante, elle est à l'aise dans une grande variété d'industries depuis plus de 15 ans. La santé est l'un de ses sujets de prédilection.
En savoir plus sur les experts Tout le contenu de est vérifié par des journalistes médicaux.Un choc médical se caractérise par un apport insuffisant en oxygène : l'apport en oxygène ne peut pas répondre à la demande en oxygène. Ensuite, seuls les organes vitaux sont suffisamment approvisionnés en sang et donc en oxygène - au détriment de la périphérie (membres). Si le manque d'oxygène continue de s'aggraver, les organes ne recevront finalement plus suffisamment d'oxygène - il y a danger de mort ! Lisez tout ce que vous devez savoir sur le choc ici !

Bref aperçu
- Qu'est-ce qu'un choc ? Déplacement du volume sanguin vers le centre du corps en cas de manque d'oxygène pour alimenter les organes vitaux. En conséquence, les membres (périphérie) et - si le manque d'oxygène progresse - plus tard également les organes avec de l'oxygène.
- Types de choc : Selon le déclencheur, une distinction est faite entre choc hypovolémique, cardiogénique, anaphylactique et septique. Les formes spéciales sont le choc neurogène et hypoglycémique.
- Causes : En cas de choc hypovolémique, par exemple perte de sang sévère, manque de liquides (par exemple diarrhée sévère). En cas de choc cardiogénique, par exemple crise cardiaque, constriction des valves cardiaques, blessures ou maladies des poumons. En cas de choc anaphylactique, des allergènes tels que du venin d'insecte ou des médicaments. Choc septique, par exemple après des infections (telles que l'infection d'une plaie).
- Symptômes : agitation, peur, pâleur, tremblements, gel, frissons, sueurs froides. Avec certaines formes de choc : peau chaude et rougie. Avec choc avancé : apathie, inconscience.
- Premiers secours : Appeler immédiatement le médecin urgentiste (danger grave de mort !). Jusqu'à ce que cela arrive : Position de choc avec les jambes surélevées (sauf choc cardiogénique : ici le haut du corps est plus haut), calmer le patient, si nécessaire massage cardiaque et bouche-à-bouche.
- Traitement : Après les mesures immédiates, un traitement supplémentaire en fonction du type de choc, par exemple des médicaments ou des perfusions pour augmenter le volume sanguin, les réserves de sang, les analgésiques, l'apport d'oxygène, les médicaments pour augmenter la force de contraction du cœur, les antiallergiques, les antibiotiques.
Choc: description

Pour faire simple, en cas de choc, le volume sanguin est de plus en plus déplacé vers le centre du corps : les vaisseaux en périphérie du corps, c'est-à-dire dans les bras et les jambes, se rétrécissent pour que moins de sang puisse y circuler. Cela rend plus de sang disponible pour les organes internes et le cerveau. Ce phénomène est connu sous le nom de « centralisation ». Le choc est donc un programme d'urgence de l'organisme qui vise à maintenir l'approvisionnement en sang et donc la fonctionnalité des organes vitaux.
Le choc - un cercle vicieux
Un choc prend donc tout son sens - mais seulement à première vue ! En effet, le métabolisme change dans la périphérie du corps faiblement perfusée et pauvre en oxygène, avec la création de produits métaboliques acides. Ceux-ci provoquent l'échappement de plus de liquide des plus petits vaisseaux (capillaires) dans les tissus et l'élargissement des artérioles (petits vaisseaux sanguins). Leurs homologues, les veinules, en revanche, se dilatent moins. En conséquence, ils ne peuvent pas drainer complètement le sang enrichi en dioxyde de carbone des tissus - une congestion sanguine se produit. De petits caillots sanguins (microthrombus) s'y forment. De plus, encore plus de liquide s'écoule dans le tissu. La quantité de sang circulant dans la périphérie continue de diminuer et les tissus reçoivent encore moins d'oxygène - un cercle vicieux que les professionnels de la santé appellent une bobine de choc.
Si elle n'est pas traitée, cette spirale continue de tourner, avec des conséquences de plus en plus fatales. Dans les cas extrêmes, la formation de microthrombus peut consommer des substances importantes dans le sang qui sont responsables de la coagulation du sang (coagulopathie de consommation). Cela peut entraîner plus de saignements dans le corps. Au fil du temps, les organes vitaux ne sont plus suffisamment approvisionnés en sang ou en oxygène. Ensuite, le cycle s'effondre - une défaillance de plusieurs organes se produit.
Peu de personnes survivent à une défaillance multiviscérale. Il est donc important d'intervenir le plus tôt possible en cas de choc.
Selon la cause déclenchante, une distinction est faite entre différents types de choc :
Choc hypovolémique
Le choc hypovolémique ou par déficit volémique est déclenché par une perte hydrique sévère, par exemple après une hémorragie interne ou externe sévère (choc hémorragique), une diarrhée sévère ou des vomissements. Il y a trois étapes :
- Étape 1 : La tension artérielle est normale, la peau est pâle et humide et fraîche.
- Stade 2 : La tension artérielle chute (inférieure à 100 mmHg systolique), le pouls monte à plus de 100 battements par minute.
- Stade 3 : La pression artérielle continue de baisser (inférieure à 60 mmHg), le pouls s'aplatit et se fait à peine sentir. En outre, il existe une altération de la conscience, une rétention urinaire et une respiration rapide et superficielle.
Choc cardiogénique
Le choc cardiogénique prend naissance dans le cœur. Si celui-ci est endommagé à la suite d'une crise cardiaque, par exemple, il n'a pas la force de pomper suffisamment de sang dans la circulation. Puis, au bout d'un moment, la spirale du choc s'installe. Un épanchement ou une hémorragie dans le péricarde ainsi qu'une embolie pulmonaire peuvent réduire les performances du cœur et ainsi mettre en mouvement la spirale de choc.
Choc anaphylactique
Le choc est dû à une réaction allergique extrêmement exagérée du système immunitaire : Dans le cas d'une allergie, le système immunitaire interprète à tort certaines substances (allergènes) présentes dans les aliments, les médicaments ou le venin d'insecte comme dangereuses. Lorsqu'il entre en contact avec ces substances, il libère des substances messagères qui dilatent les vaisseaux sanguins et permettent au liquide de s'échapper des capillaires. En conséquence, le volume sanguin diminue et la bobine de choc commence à tourner.
Choc septique
Le choc septique est déclenché par une infection locale ou du corps entier. Comme pour le choc anaphylactique, des substances messagères (médiateurs) sont également libérées ici, qui dilatent les vaisseaux sanguins et permettent au liquide de s'échapper dans les tissus. Une forme particulière de choc septique est le syndrome de choc toxique (SCT) : Ici, le système immunitaire réagit aux toxines produites par les bactéries envahissantes.
Formes de choc spéciales
Il existe également des formes particulières de choc, par exemple :
- Choc neurogène : Ici, une partie du système nerveux est défaillante, les vaisseaux sanguins ne peuvent plus se contracter et la circulation s'interrompt. Le liquide peut également s'échapper de manière incontrôlée.
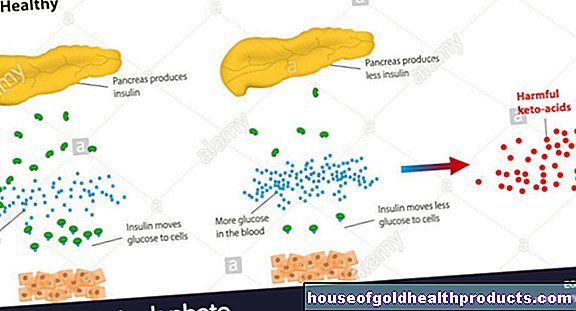
- Choc hypoglycémique : Si la concentration de sucre dans le sang tombe en dessous d'une limite critique (autour de 50 mg/dl), le patient perd brutalement connaissance car le cerveau n'est plus suffisamment alimenté en énergie.
Choc : symptômes
Les signes importants de choc comprennent :
- Changements cutanés : peau pâle et moite froide en état de choc hypovolémique et cardiogénique ; peau rougie et chaude en choc septique; peau pâle, chaude et sèche en choc neurogène; symptômes cutanés allergiques en cas de choc anaphylactique (rougeur, surchauffe, démangeaisons, éventuellement gonflement)
- Baisse de la pression artérielle
- Palpitations (tachycardie), exception : en cas de choc neurogène et de certaines arythmies cardiaques, le rythme cardiaque est significativement ralenti (bradycardie).
- pouls à peine palpable
- respiration accélérée, respiration subjectivement difficile
- Agitation, nervosité, peur, tremblements
- Troubles de la conscience en état de choc avancé, par exemple apathie, inconscience
Chez les enfants, des palpitations inexpliquées sont souvent le premier symptôme de choc. Une baisse de la pression artérielle et des troubles respiratoires, en revanche, ne surviennent généralement que plus tard.
Choc : cause
Selon le type de choc, différentes causes entrent en cause. Important : ces causes n'entraînent pas toujours un choc !
Causes du choc hypovolémique
Le choc hypovolémique est dû à une perte excessive de sang des vaisseaux. Les déclencheurs possibles sont :
- Saignements abondants, p.
- Déficit hydrique, par exemple dû à des vomissements prolongés ou à une diarrhée sévère. Même si vous continuez à boire trop peu, le volume sanguin peut diminuer dangereusement.
Causes du choc cardiogénique
Si le cœur est trop faible pour pomper suffisamment de sang dans la circulation, cela peut entraîner un choc cardiogénique. Les raisons du débit cardiaque insuffisant sont, par exemple :
- Faible contraction du cœur, par exemple en raison d'une crise cardiaque, d'une inflammation du muscle cardiaque ou d'un développement anormal du muscle cardiaque. Le cœur ne peut alors pas se contracter correctement et ne peut donc pas générer suffisamment de pression dans les vaisseaux sanguins.
- Approvisionnement excessif en sang, par exemple lorsqu'une valve cardiaque ne se ferme pas correctement. Pendant la phase de remplissage, le sang s'écoule ensuite de l'aorte ou des poumons vers la cavité cardiaque correspondante et la remplit excessivement.
- Constriction des valves cardiaques (comme la sténose des valves aortiques) : Ici, le cœur doit pomper contre une résistance accrue. La forte charge de pression endommage le muscle cardiaque, en même temps moins de sang pénètre dans les vaisseaux en raison du plus petit diamètre de l'ouverture de la valve.
- Rétrécissement du péricarde dû à un épanchement, à un saignement (tamponnade péricardique) ou à une inflammation (péricardite constrictive). Ensuite, les cavités cardiaques ne peuvent plus se remplir suffisamment, ce qui réduit la capacité de pompage du cœur.
- Les blessures ou les maladies des poumons peuvent entraver le retour veineux vers le cœur. La conséquence possible est une diminution du débit cardiaque, ce qui peut conduire à un choc cardiogénique.
Causes du choc allergique
Une réaction excessive du système immunitaire est à l'origine du choc allergique (anaphylactique). Les déclencheurs sont des allergènes individuels, c'est-à-dire des substances auxquelles la personne concernée a une réaction allergique, par exemple :
- Venin d'insecte (venin d'abeille ou de guêpe)
- Nourriture comme les noix, les fruits à noyau ou les fraises
- Médicaments, par exemple analgésiques, anesthésiques ou antibiotiques (en particulier les pénicillines)
Causes du choc septique
Le choc septique est causé par une infection (par exemple une bactérie ou un champignon). Cela peut être local ou affecter tout le corps. Les facteurs suivants peuvent provoquer un choc septique :
- Inflammations : Inflammation du péritoine (péritonite), inflammation du pancréas (pancréatite), inflammation de la vésicule biliaire (cholécystite), inflammation des reins (pyélonéphrite) ou pneumonie.
- Cathéters (cathéters veineux, cathéters urinaires, etc.) : Les agents pathogènes peuvent pénétrer dans l'organisme par leur intermédiaire et provoquer une septicémie, dans le pire des cas avec un choc.
- brûlures graves et étendues : Les plaies peuvent s'infecter et même conduire à un choc septique.
- système immunitaire affaibli : il favorise le choc septique.
Le choc septique est particulièrement dangereux,
- causée par les méningocoques (causant la méningite),
- qui survient dans le cadre d'un syndrome de Waterhouse-Friderichsen (insuffisance aiguë des glandes surrénales) ou
- qui survient chez les personnes ayant subi une ablation de la rate.
Premiers secours en cas de choc
Si vous suspectez un choc, appelez immédiatement les services d'urgence !
Jusqu'à l'arrivée du médecin urgentiste, vous devez absolument prodiguer les premiers soins :
- Si la personne concernée (adulte ou enfant) est consciente, mettez-la en état de choc. Pour ce faire, posez-le à plat, mais placez vos jambes plus haut que le haut de votre corps. Cela facilitera la circulation du sang vers le cœur.
En revanche, si un choc cardiogénique est suspecté, le haut du corps doit être surélevé afin que le cœur ne soit pas davantage sollicité.
- Évitez toute excitation supplémentaire pour la personne concernée.
- Calmez la victime.
- Gardez le patient au chaud avec une couverture thermique ou une feuille d'aluminium pour éviter qu'il ne refroidisse à cause du choc.
- Arrêtez de saigner pour éviter d'autres pertes de sang.
- En cas d'inconscience ou d'arrêt cardiovasculaire, prendre les premiers secours appropriés : si nécessaire, dégager les voies respiratoires, si nécessaire bouche-à-bouche, massage cardiaque.
- Si vous n'êtes pas sûr de l'état du patient, mais que votre rythme cardiaque et votre respiration sont stables, la position latérale stable est la meilleure solution.
- Assurez-vous de rester avec la personne touchée et vérifiez votre respiration et votre pouls régulièrement jusqu'à ce que le médecin urgentiste arrive et traite le choc.
Choc : diagnostic et traitement
Tout d'abord, il est important de reconnaître un choc en tant que tel. Pour cela, il est important d'informer le médecin (urgentiste) des événements antérieurs pertinents : par exemple, la personne concernée a-t-elle mangé quelque chose de spécial peu de temps auparavant, a-t-elle été piquée par un insecte ou est-elle connue pour avoir une maladie cardiaque ? Y a-t-il eu un accident, une opération ou une infection dans un passé récent ? Ce sont des questions importantes qui peuvent aider le médecin à diagnostiquer. Les symptômes de choc typiques fournissent des informations supplémentaires (voir ci-dessus).
De plus, il existe divers signes qui peuvent être utilisés pour identifier rapidement un choc :
- Indice de choc : c'est un indicateur important. Le pouls est divisé par la valeur de la pression artérielle systolique (la première valeur lors de la mesure de la pression artérielle). Si le résultat est supérieur à 1 (c'est-à-dire si la valeur du pouls dépasse celle de la pression artérielle), cela indique un choc. Dans les premiers stades d'un choc, cependant, la valeur peut encore être inférieure à 1.
- Test de l'ongle : il s'agit d'appuyer sur un ongle jusqu'à ce que le lit de l'ongle en dessous soit exsangue et blanc. Peu de temps après avoir lâché prise, le lit de l'ongle devrait redevenir rouge. Si cela dure plus d'une seconde, cela indique un flux sanguin périphérique perturbé et donc un choc.
- Les veines creuses du cou (veines jugulaires) et les veines du plancher de la langue sont des signes typiques de choc hypovolémique.
De plus, les examens suivants sont effectués si un choc est suspecté :
- Électrocardiographie (ECG)
- Mesure de la pression veineuse centrale
- Mesure de la quantité d'urine produite (diurèse)
- Détermination de diverses valeurs sanguines (telles que la saturation en oxygène)
Thérapie de choc
Après les premiers secours décrits ci-dessus, le médecin traitant initie un traitement adapté en fonction de la cause du choc :
- Choc hypovolémique : Ici, en particulier, le volume sanguin perdu doit être remplacé.Cela se fait à l'aide de cristaux dits isotoniques (sel de table ou glucose) ainsi qu'avec des solutions de perfusion colloïdales, c'est-à-dire des solutions d'augmentation du volume sanguin avec des macromolécules telles que des glucides (hydroxyéthylamidon, dextrans) ou des protéines (gélatine ou albumine humaine). ). Si nécessaire, le patient reçoit également du sang.
- Choc cardiogénique : Si nécessaire, il est traité avec des analgésiques et des médicaments qui augmentent la force de contraction du cœur (dobutamine). De plus, de l'oxygène est fourni pour améliorer l'approvisionnement des tissus et du muscle cardiaque. En cas de crise cardiaque, les médecins essaieront à nouveau de dégager l'artère coronaire obstruée.
- Choc anaphylactique : Le patient reçoit des médicaments pour contrer la réaction excessive du système immunitaire (glucocorticoïdes, antihistaminiques). De plus, il existe des ingrédients actifs qui resserrent les vaisseaux sanguins élargis (adrénaline) et élargissent les bronches à l'étroit (bêta-2 mimétiques). Un remplacement de volume peut également être nécessaire ici.
- Choc septique : Les agents pathogènes en cause sont combattus avec des médicaments appropriés (par exemple des antibiotiques contre les bactéries). De plus, les patients ont souvent besoin d'un remplacement de volume et éventuellement d'un médicament vasoconstricteur pour surmonter le choc.





.jpg)
.jpg)