Cancer du sein
et Maria Franz, M.Sc. Étudiant en biochimie et médecineMartina Feichter a étudié la biologie avec une spécialité pharmacie à Innsbruck et s'est également immergée dans le monde des plantes médicinales. De là, il n'était pas loin d'autres sujets médicaux qui la captivent encore à ce jour. Elle a suivi une formation de journaliste à l'Académie Axel Springer de Hambourg et travaille pour depuis 2007 - d'abord en tant que rédactrice et depuis 2012 en tant que rédactrice indépendante.
En savoir plus sur les experts
Maria Franz est rédactrice indépendante au sein de l'équipe éditoriale de depuis 2020. Après avoir obtenu une maîtrise en biochimie, elle étudie actuellement la médecine humaine à Munich. Avec son travail chez, elle aimerait également éveiller son grand intérêt pour les sujets médicaux parmi les lecteurs.
En savoir plus sur les experts Tout le contenu de est vérifié par des journalistes médicaux.Le cancer du sein (cancer du sein) est le cancer le plus fréquent chez la femme. Elle survient rarement chez les hommes. Une prédisposition génétique et un âge avancé favorisent le développement du cancer du sein. L'alcool, le tabagisme, l'obésité et les préparations hormonales augmentent également le risque de contracter la maladie. En savoir plus sur le sujet ici : Comment reconnaître le cancer du sein ? Qu'est-ce qui favorise sa création ? Comment est-il diagnostiqué et traité ? Comment prévenir le cancer du sein ?
Codes CIM pour cette maladie : Les codes CIM sont des codes internationalement reconnus pour les diagnostics médicaux. On les retrouve, par exemple, dans les lettres des médecins ou sur les certificats d'incapacité de travail. D05C50
Bref aperçu
- Qu'est-ce que le cancer du sein ? Tumeur maligne du sein, également appelée cancer du sein; cancer le plus fréquent chez les femmes
- Fréquence : Une femme sur huit développera un cancer du sein au cours de sa vie (risque à vie). Les hommes ont rarement un cancer du sein : au cours de leur vie, il touche un homme sur 800.
- Formes de cancer du sein : cancer du sein canalaire invasif (à partir des canaux galactophores), cancer du sein lobulaire invasif (à partir des lobes glandulaires), formes moins courantes (par exemple, cancer du sein inflammatoire)
- Facteurs de risque : sexe féminin, âge avancé, prédisposition génétique, facteurs hormonaux (tels que les premières menstruations précoces et l'apparition tardive de la ménopause, prise de préparations hormonales, grossesse tardive/pas de grossesse), alcool, tabagisme, mode de vie sédentaire, obésité, teneur élevée en graisses diète; chez l'homme, testicules non descendus ainsi qu'inflammation antérieure des testicules ou de l'épididyme
- Symptômes possibles : bosses ou durcissement du sein, modification de la forme ou de la taille d'un sein, changement de couleur ou de sensibilité de la peau ou du mamelon du sein, rétraction de la peau du sein ou du mamelon, écoulement d'une sécrétion claire, trouble ou sanglante d'un mamelon, rougeur ou desquamation qui ne fait pas disparaître la peau du sein, etc.
- Options de traitement : chirurgie, radiothérapie, chimiothérapie, anti-hormonothérapie, thérapies ciblées (comme la thérapie par anticorps)
- Pronostic : S'il est détecté et traité à temps, le cancer du sein est généralement curable.
Cancer du sein : généralités
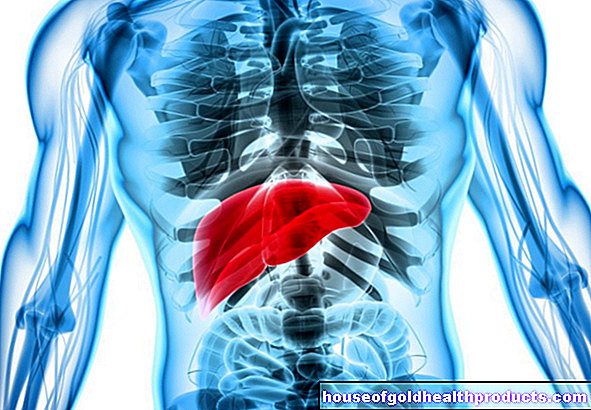
Le cancer du sein (cancer du sein, carcinome mammaire ou Mamma-Ca en abrégé) est une tumeur maligne du sein. Les médecins parlent également d'une tumeur maligne (maligne) du sein. Certaines cellules de la glande mammaire modifient leurs gènes et se multiplient de manière incontrôlée. Ils se transforment en tissu sain (croissance invasive) et le détruisent. De plus, des cellules cancéreuses individuelles peuvent se propager dans le corps via le système sanguin et lymphatique et former de nouvelles excroissances ailleurs (métastases).
Fréquence du cancer du sein
Le cancer du sein est le cancer le plus fréquent chez la femme. Mais ce que beaucoup ne savent pas : les hommes aussi peuvent avoir un cancer du sein ! Cependant, cela arrive rarement. Ils ne représentent qu'un pour cent de tous les cas de cancer du sein. En 2020, cependant, plus d'un demi-million de femmes ont développé un cancer du sein en Europe.
L'âge moyen d'apparition pour les femmes est d'environ 64 ans et pour les hommes d'environ 72 ans. Environ un quart des patientes décèdent d'un cancer du sein. Cependant, les chances de reprise sont bien meilleures aujourd'hui qu'au cours des dernières décennies. D'une part, selon les experts, cela est dû aux avancées dans le traitement du cancer du sein. D'autre part, des examens de dépistage réguliers se sont instaurés.
Modifications tissulaires suspectes
Lorsque les cellules d'un tissu se multiplient, les experts parlent d'hyperplasie. Si une nouvelle croissance tissulaire se forme en conséquence, les experts appellent ce néoplasme. Initialement, cette modification tissulaire ne peut être déterminée qu'en laboratoire, puis une "grosse" peut se former dans le sein. La bonne nouvelle est que la plupart des changements nodulaires découverts dans le sein sont bénins et n'affectent pas les tissus sains. Le cancer du sein, en revanche, peut se développer à partir de modifications tissulaires suspectes (lésions à risque).
Le cancer ne se développe pas à partir de chaque masse mammaire. Le médecin peut vous dire si un changement tissulaire est inoffensif ou dangereux.
Le risque de développer un cancer du sein à la suite d'une modification tissulaire augmente chez les femmes plus âgées et s'il existe déjà des cas de cancer du sein dans la famille. En règle générale, le médecin décide donc au cas par cas s'il n'observe qu'un changement tissulaire découvert dans la région de la poitrine ou s'il le traite immédiatement.
Cancer du sein - Lésions à risque
Différents types de cellules peuvent proliférer dans le sein et provoquer des lésions à risque. Ce ne sont pas nécessairement des stades précancéreux. Au contraire, ces changements tissulaires encouragent le développement du cancer du sein.
Si les cellules des lobes glandulaires sont anormales, les médecins parlent de néoplasie lobulaire (LN), également connue sous le nom de néoplasie intraépithéliale lobulaire (LIN). Un LN augmente le risque de cancer du sein de 4 à 12 fois. Il peut être subdivisé en "hyperplasie lobulaire atypique" (ALH), moins dangereuse, dans laquelle le lobe glandulaire conserve sa forme, et "carcinome lobulaire in situ" (CLIS), dans lequel le lobe glandulaire se dilate en raison du grand nombre de de nouvelles cellules.
Les cellules des canaux galactophores peuvent également se multiplier de manière incontrôlée. Si ces cellules semblent réellement « normales » et ne sont présentes qu'en grand nombre, les médecins parlent d'hyperplasie canalaire commune (UDH). Il n'augmente que légèrement le risque de cancer du sein, 1,5 fois. Si, par contre, certaines cellules sont modifiées, par exemple dans leur forme et leur structure, les médecins appellent cela hyperplasie canalaire atypique (ADH). Son risque de cancer du sein est environ quatre fois plus élevé.
Le risque d'atypie épithéliale plate (AEF) est légèrement plus élevé. Elle n'affecte souvent qu'une seule couche cellulaire, à savoir certaines cellules des « parois des canaux lactifères » (cellules épithéliales). Le FEA est étroitement lié à l'ADH et est considéré comme une forme précoce du DCIS.
Stade précancéreux possible : CCIS
Le carcinome canalaire in situ (CCIS) est considéré comme un possible stade préliminaire du cancer du sein. Les cellules qui tapissent les canaux galactophores (cellules épithéliales) sont pathologiquement modifiées. Cependant, ils restent dans les canaux galactophores (ductal), "en place" (in situ). Dès que ces cellules envahissent le tissu mammaire environnant, un « vrai » cancer du sein s'est développé à partir d'elles. Cela arrive à environ quatre femmes sur dix avec un CCIS qui n'est pas traité.
Même si un CCIS reste souvent inoffensif, il doit toujours être traité par prudence. Votre médecin peut vous dire quel traitement sera le plus approprié dans votre cas.
Vous pouvez en savoir plus sur le diagnostic et le traitement de ce possible stade précancéreux dans l'article CCIS - Carcinome canalaire in Situ.
Cancer du sein : différentes formes
Tous les cancers du sein ne sont pas créés égaux. Les médecins distinguent différentes formes. Les deux plus courants sont :
- Cancer du sein invasif sans type spécial (IC-NST = aucun type spécial) : anciennement connu sous le nom de cancer du sein canalaire invasif, l'Organisation mondiale de la santé (OMS) a supprimé « canalaire » de la classification actuelle. En conséquence, ces tumeurs présentent des parties des canaux galactophores, mais pas suffisamment pour être considérées comme un cancer du sein canalaire purement invasif. Le cancer du sein invasif sans type particulier représente environ 75 pour cent de toutes les maladies du cancer du sein.
- Cancer du sein lobulaire invasif (ILC) : environ 15 % de toutes les tumeurs cancéreuses du sein appartiennent à ce groupe. Le cancer commence ici à partir des lobes glandulaires.
Il existe également des formes plus rares de cancer du sein. Il s'agit par exemple du cancer du sein inflammatoire (cancer du sein « inflammatoire »). Ce cancer du sein particulièrement agressif est associé à une réaction inflammatoire dans laquelle la peau est rougie et gonflée. Il représente environ un pour cent de toutes les maladies du cancer du sein.
Où se développe le cancer du sein
Les médecins divisent la poitrine en quatre quadrants (pas de 15 minutes, analogues au cadran d'une horloge). De cette façon, il est possible de préciser plus précisément où la tumeur se développe :
- Environ la moitié de tous les cancers du sein se développent dans le quadrant supérieur externe.
- Environ 15 pour cent des tumeurs malignes du sein se développent dans le quadrant interne supérieur.
- Environ onze pour cent des cancers du sein se forment dans le quadrant inférieur externe.
- Chez environ six pour cent des patients, la tumeur cancéreuse est située dans le quadrant interne inférieur.
- Dans environ 17 pour cent des cas, le cancer du sein se développe sur ou sous le mamelon (cancer du sein rétromamillaire).
Cancer du sein chez l'homme
Rare, mais possible : les hommes peuvent aussi développer un cancer du sein. Les personnes concernées ont en moyenne 70 ans. Comme chez la femme, les facteurs de risque importants sont une prédisposition génétique et un mode de vie défavorable (obésité, manque d'exercice, tabagisme, consommation élevée d'alcool).
Les hommes qui avaient des testicules non descendus ou une autre forme de luxation testiculaire (cryptorchidie) dans leur enfance sont également plus susceptibles de développer un cancer du sein. Une inflammation antérieure des testicules (orchite) ou une inflammation de l'épididyme (épididymite) augmente également le risque de cancer du sein chez l'homme.
Vous pouvez en savoir plus sur le développement du cancer du sein chez les hommes, les symptômes ainsi que le diagnostic et le traitement dans l'article Cancer du sein chez les hommes.
Cancer du sein : symptômes
Les signes de cancer du sein comprennent des grumeaux et un durcissement du tissu mammaire et des sécrétions aqueuses ou sanglantes du mamelon. Le cancer du sein peut également être la cause si un mamelon ou une partie de la peau du sein tire vers l'intérieur. Il y a parfois des causes relativement anodines derrière de tels changements. Cependant, faites toujours clarifier les plaintes par un médecin.
Comment reconnaître le cancer du sein ?
En tant que femme, vous devez palper soigneusement votre poitrine une fois par mois pour détecter rapidement tout changement. Si le cancer du sein est en cause, le traitement rapide de la tumeur peut améliorer les chances de guérison.
Le meilleur moment pour faire un auto-examen des seins pour les femmes avant la ménopause est une semaine après le début de leurs règles. Ensuite, le tissu mammaire est particulièrement mou, de sorte que les changements (tels que les grumeaux ou le durcissement) peuvent être plus facilement identifiés.
Complétez l'auto-examen mensuel des seins par les examens réguliers de diagnostic précoce chez le gynécologue. Les assurances maladie obligatoires en Allemagne paient les femmes de plus de 30 ans pour un examen médical des seins une fois par an. En Autriche, les femmes ont généralement droit à un examen gynécologique annuel à partir de 18 ans. L'assurance de base de l'assurance-maladie en Suisse reprend l'examen au moins tous les trois ans.
Vous pouvez en savoir plus sur le dépistage et la détection précoce dans l'article Dépistage du cancer du sein.
Signes importants du cancer du sein
Mais quels sont les signes possibles du cancer du sein pour lesquels il est préférable de consulter au plus vite votre gynécologue ? Les principaux symptômes sont
- Nouvelles bosses ou indurations dans la poitrine (généralement dans le quadrant supérieur externe) ou sous les aisselles
- modification de la taille ou de la forme d'un sein
- Différences dans le mouvement des deux seins lors de la levée des bras
- Peau de sein ou mamelon rétracté
- Changements dans la couleur ou la sensibilité de la peau du sein, de l'aréole ou du mamelon
- sécrétions aqueuses ou sanglantes d'un mamelon
- ganglions lymphatiques hypertrophiés dans l'aisselle
- Nouvelle rougeur permanente ou desquamation de la peau sur la poitrine
Ne vous inquiétez pas si vous découvrez un ou plusieurs de ces symptômes ! Il y a souvent des causes relativement inoffensives derrière cela.
Par exemple, si les ganglions lymphatiques de votre aisselle sont hypertrophiés, la cause peut être une infection. Si une masse sensible à la pression dans le tissu mammaire peut être ressentie, il ne s'agit souvent que d'une tumeur bénigne, d'un kyste inoffensif ou d'un tissu conjonctif compacté.
Néanmoins, vous devez vous rendre immédiatement chez le gynécologue afin de le savoir rapidement. Si la cause de vos symptômes est inoffensive, vous pouvez être rassuré. Cependant, si les symptômes sont en fait un cancer du sein, la détection et le traitement précoces de la tumeur peuvent considérablement améliorer vos chances de guérison !
Le cancer du sein cause-t-il de la douleur ?
La douleur est un signal d'alarme important pour de nombreuses maladies - mais pas pour le cancer du sein, du moins pas à un stade précoce. Dans le cas d'un cancer du sein avancé, cependant, les dépôts filles (métastases) peuvent déclencher des douleurs, par exemple des métastases osseuses.
-
"Prends ton temps!"
Trois questions pour
Prof. Dr. méd. Michael Braun,
Spécialiste en gynécologie et obstétrique -
1
Dans quelle mesure les résultats de la mammographie sont-ils sûrs ?
Prof. Dr. méd. Michael Braun
Dans le dépistage du cancer du sein en Allemagne, un peu moins de quatre pour cent des résultats sont faussement positifs - alors tirez la fausse alerte. Cependant, le dépistage révèle généralement des tumeurs encore petites et qui ne se sont pas propagées. Chez la majorité des femmes concernées, la chimiothérapie n'est alors pas nécessaire et aucune ablation massive des ganglions lymphatiques n'est à réaliser. Dans l'ensemble, le dépistage peut réduire la mortalité par cancer du sein.
-
2
On m'a découvert un cancer du sein. Devez-vous opérer immédiatement ?
Prof. Dr. méd. Michael Braun
Le cancer du sein est généralement très traitable! Prenez votre temps, visitez un centre de cancer du sein certifié et demandez conseil. Une opération fait toujours partie du traitement. Si une chimiothérapie est nécessaire, elle est généralement effectuée avant l'opération. Cela vous permet de voir comment la tumeur y réagit. S'il est devenu plus petit, vous savez que la thérapie fonctionne. S'il n'a pas disparu, vous pouvez suivre un traitement supplémentaire.
-
3
Puis-je avoir des enfants plus tard et aussi les allaiter ?
Prof. Dr. méd. Michael Braun
En principe, il est possible d'avoir des enfants après avoir développé un cancer du sein. Cependant, un traitement anti-hormonal est souvent nécessaire pendant 5 à 10 ans après le traitement. Si vous souhaitez avoir des enfants, cela doit être interrompu - votre médecin vous conseillera. L'allaitement est possible avec un sein sain. Dans le cas du sein malade, selon l'étendue de l'opération et les effets de la radiothérapie, moins de lait est produit ou l'allaitement est douloureux.
-
Prof. Dr. méd. Michael Braun,
Spécialiste en gynécologie et obstétriqueEn tant que médecin-chef, le professeur Braun dirige le département de sénologie de la clinique de la Croix-Rouge à Munich et y dirige le centre interdisciplinaire du sein. Il se concentre sur l'oncologie gynécologique et la gynécologie chirurgicale spéciale.
Cancer du sein : causes et facteurs de risque
Comme pour de nombreux autres types de cancer, la cause réelle du cancer du sein n'est pas connue. Cependant, on sait qu'un certain nombre de facteurs de risque favorisent le cancer du sein :
Facteur de risque lié au sexe féminin
Environ 99 pour cent de toutes les patientes atteintes d'un cancer du sein sont des femmes. Les hommes développent très rarement un cancer du sein.
L'âge comme facteur de risque
Selon les statistiques, le risque de cancer du sein chez la femme augmente avec l'âge et diminue à nouveau légèrement à partir de 75 ans :
- 35 - 45 ans : environ 0,9 % des femmes contractent la maladie
- 45 - 55 ans : environ 2,1 pour cent des femmes tombent malades
- 55 - 65 ans : environ 3,2 % des femmes tombent malades
- 65 - 75 ans : environ 3,7 % des femmes tombent malades
- plus de 75 ans : environ 3,2 % des femmes tombent malades
Hormones facteurs de risque
Le cancer du sein se développe principalement en fonction des hormones sexuelles féminines. Divers facteurs hormonaux influencent donc le risque de cancer du sein :
Plus une femme est exposée chaque mois aux fluctuations cycliques des taux d'œstrogènes et de progestérone, plus le risque de cancer du sein est élevé. Les femmes qui ont eu leurs premières règles très tôt (< 11 ans) et qui sont entrées en ménopause très tardivement (> 54 ans) sont particulièrement à risque.
La grossesse et l'allaitement influent également sur le risque de cancer du sein. Elle diminue plus la femme est enceinte et plus elle allaite longtemps. Une première grossesse tardive, en revanche, est un facteur de risque : si les femmes n'ont leur premier enfant qu'après l'âge de 30 ans, le risque de cancer du sein est légèrement plus élevé que pour les femmes qui deviennent mères pour la première fois à un jeune âge.
L'importance des hormones pour le développement tumoral est également évidente lors de la prise d'hormones artificielles : la « pilule » peut légèrement augmenter le risque de cancer du sein. Les femmes qui ont pris la pilule pendant au moins quatre ans avant d'avoir un enfant et les femmes qui ont pris la pilule pendant plusieurs années avant l'âge de 20 ans sont particulièrement touchées.
Le risque de cancer du sein augmente davantage lors de la prise de préparations hormonales de substitution pour les symptômes de la ménopause. Cela est particulièrement vrai si ces préparations sont prises pendant plus de cinq ans et contiennent à la fois des œstrogènes et un progestatif.
Les experts déconseillent la prise d'hormones végétales (telles que les phytoestrogènes) isolées et à fortes doses comme compléments alimentaires (par exemple contre les symptômes de la ménopause). Ils peuvent également augmenter le risque de cancer du sein.
Facteurs de risque surpoids et mode de vie sédentaire
L'obésité est un autre facteur de risque important du cancer du sein. Cela a également à voir avec les hormones : dans le tissu adipeux, des hormones sont produites qui augmentent le niveau d'œstrogène. Surtout après la ménopause, le surpoids semble augmenter le risque de cancer du sein - en particulier le risque de tumeurs dites œstrogène-dépendantes.
Le mode de vie sédentaire a également un impact négatif sur le risque de cancer du sein.
L'alimentation comme facteur de risque
Un régime riche en graisses est mauvais pour votre santé de plusieurs manières : par exemple, il vous rend plus sensible aux maladies cardiovasculaires (par exemple, crise cardiaque, accident vasculaire cérébral) et au diabète (diabète sucré). De plus, le taux d'œstrogènes augmente si vous mangez beaucoup de graisses animales (saucisse, viande grasse, beurre, etc.). Cette augmentation de l'hormone sexuelle féminine augmente le risque de cancer du sein.
Facteurs de risque tabagisme et alcool
Le tabagisme et la fumée secondaire sont nocifs pour la santé de plusieurs façons. Entre autres, ils favorisent le développement de tumeurs malignes comme le cancer du poumon et le cancer du sein. Les filles qui commencent à fumer à l'adolescence, en particulier, courent un risque accru de développer une tumeur maligne au sein.
L'alcool est aussi un facteur de risque : plus vous buvez souvent et plus d'alcool, plus vous risquez de développer un cancer du sein !
La prédisposition génétique comme facteur de risque
Environ 30 pour cent des patientes ont d'autres cas de cancer du sein dans la famille. Cela peut indiquer une cause génétique. Cependant, un gène pathogène ne peut être trouvé que chez 5 à 10 patients sur 100. Le cancer du sein héréditaire est donc plutôt rare.
Deux gènes en particulier ont fait l'objet de nombreuses recherches. Ils sont appelés BRCA 1 et BRCA 2. Nous connaissons également quelques autres gènes du cancer du sein qui sont susceptibles d'avoir moins d'impact. Mais nous ne savons pas encore avec certitude.
En savoir plus sur les facteurs de risque génétiques du cancer du sein dans l'article Gènes du cancer du sein BRCA 1 et BRCA 2.
Si vous avez un cancer du sein dans votre famille, vous voudrez peut-être subir un test génétique. Demandez à votre médecin si cela a du sens dans votre cas.
Facteur de risque de tissu mammaire dense
Certaines femmes ont un tissu mammaire très dense, c'est-à-dire moins de tissu adipeux et plus de tissu glandulaire et conjonctif. Cela augmente votre risque de cancer du sein cinq fois. La raison : plus il y a de tissu mammaire, plus il y a de cellules qui peuvent dégénérer.
La mammographie peut être utilisée pour déterminer la densité du tissu mammaire. Les médecins distinguent quatre degrés de densité :
- Degré de densité I : tissu mammaire transparent aux graisses et bien transparent
- Densité grade II : tissu mammaire modérément transparent
- Degré de densité III : tissu mammaire dense
- Densité de grade IV : tissu mammaire extrêmement dense
La densité du tissu mammaire dépend de divers facteurs. Elle augmente pendant le traitement hormonal substitutif et diminue pendant la grossesse.
Facteur de risque rayonnement ionisant
Toute personne qui a reçu des radiations dans la région de la poitrine pendant son enfance ou son adolescence a un risque légèrement accru de cancer du sein. Une telle radiothérapie est nécessaire pour le lymphome de Hodgkin, par exemple. C'est une forme de cancer des ganglions lymphatiques.
D'autres formes de rayonnement ionisant, telles que les rayons radioactifs et les rayons X, peuvent également provoquer le cancer du sein et d'autres formes de cancer. Le tissu mammaire est considéré comme particulièrement sensible aux radiations, en particulier avant et pendant la puberté et avant la première grossesse complète. Avec l'âge, le tissu mammaire est moins sensible aux rayonnements ionisants.
Cancer du sein : examens et diagnostic
Si vous remarquez une grosseur au sein ou d'autres symptômes de cancer du sein (comme une rétraction de la peau ou une fuite de liquide du mamelon), consultez immédiatement un gynécologue. Il vous posera d'abord quelques questions sur vos antécédents médicaux (anamnèse). Cela l'aidera à aller au fond de la cause de vos plaintes. Par exemple, le médecin vous demandera quand vous avez découvert les symptômes, si vous prenez des hormones et s'il y a des cas de cancer du sein ou d'autres cancers dans votre famille.
Examen palpé du thorax
Ensuite, le médecin palpera votre poitrine et les zones environnantes (telles que les aisselles, la clavicule). Vous pouvez vous asseoir ou vous tenir debout. Selon les instructions de votre médecin, redressez vos bras ou placez-les sur vos hanches. Lors de la palpation, le médecin fait attention aux gonflements, aux rougeurs, aux rétractions et aux modifications de la forme du sein et du mamelon. Il appuie aussi doucement sur les mamelons. De cette façon, il peut déterminer si la sécrétion fuit.
Ultrasonique
Dans le cadre d'une échographie (échographie) du sein, le médecin examine le tissu mammaire lui-même et la zone jusqu'à et dans l'aisselle. À l'aide de l'échographie, il reconnaît le tissu sous-cutané et peut ainsi évaluer plus précisément les changements. Vous pouvez en savoir plus à ce sujet dans notre article Échographie mammaire.
Mammographie
La mammographie permet d'identifier encore mieux les stades préliminaires et les stades précoces du cancer du sein qu'avec l'échographie. Cependant, les rayons X endommagent les tissus, en particulier chez les jeunes femmes, car leurs cellules se divisent plus rapidement et donc plus de cellules sont irradiées. Chez les jeunes patients, le médecin ne réalise donc l'examen radiographique que si les bénéfices l'emportent sur les risques.
Pour les femmes entre 50 et 69 ans (Allemagne et Suisse) ou entre 45 et 69 ans (Autriche), cependant, les médecins réalisent même systématiquement des mammographies. Le risque de cancer du sein est particulièrement élevé dans cette tranche d'âge. Tous les deux ans, les femmes de cet âge peuvent passer une mammographie (mammographie de dépistage) aux frais de l'assurance maladie légale. Les experts recommandent cet examen régulier même s'il n'y a pas de suspicion spécifique de cancer. Chez les femmes plus jeunes, la mammographie n'est ordonnée qu'en cas de suspicion spécifique de cancer du sein.
Vous pouvez en savoir plus sur la procédure, l'importance et les risques des radiographies pulmonaires dans l'article Mammographie.
biopsie
Tous les changements tissulaires dans le sein ne sont pas malins. En prélevant un échantillon de tissu (biopsie), le médecin peut déterminer s'il s'agit réellement d'un cancer. Les médecins peuvent également déterminer la forme exacte du cancer du sein de cette manière. Entre autres choses, il est important de savoir dans quelle mesure les cellules ont déjà changé et si elles ont de nombreux sites de liaison pour les hormones (c'est-à-dire qu'elles ont besoin d'hormones pour se multiplier). Ce n'est qu'avec ces informations que le médecin pourra traiter le cancer du sein de la meilleure façon possible.
Le médecin prélève généralement le tissu en ambulatoire, c'est-à-dire sans long séjour à l'hôpital. Vous pouvez en savoir plus sur le processus dans notre article « Biopsie : Sein ».
Imagerie par résonance magnétique (IRM)
Dans certains cas, le médecin effectuera également une imagerie par résonance magnétique (IRM). Afin de pouvoir mieux délimiter les modifications tissulaires, il administre généralement également des produits de contraste (produit de contraste IRM). Cela lui donne des images très détaillées de votre tissu mammaire, sur lesquelles même les plus petits changements peuvent être vus. Cependant, cet examen n'est nécessaire que si
- L'échographie et/ou la mammographie n'étaient pas informatives
- le médecin ne peut retirer aucun tissu, par exemple parce que la tumeur est mal localisée ou que plusieurs sites tissulaires sont suspects
- la patiente a des implants mammaires
- la patiente a des parents proches atteints d'un cancer du sein ou présente des modifications du gène BCRA
Enquêtes sur le cancer du sein confirmé
S'il est établi que la patiente a un cancer du sein, d'autres examens suivront. Ils doivent montrer si et dans quelle mesure le cancer s'est propagé dans le corps. Par exemple, un examen radiographique du thorax (radiographie thoracique) peut détecter des tumeurs filles dans les poumons (métastases pulmonaires). Les tassements dans le foie peuvent souvent être détectés à l'aide d'ultrasons.
Un examen de médecine nucléaire des os (scintigraphie osseuse) peut montrer si des cellules cancéreuses se sont installées dans le squelette. La tomodensitométrie (TDM) avec agent de contraste peut également être utile dans la recherche de métastases. Pour les patients présentant un risque élevé de rechute ou de métastase, les lignes directrices actuellement en vigueur recommandent un examen tomodensitométrique du thorax et de l'abdomen.
Le constat pathologique
Sur la base des différents résultats d'examen, le médecin établit un constat dite pathologique. Il enregistre les caractéristiques du cancer du sein, principalement sous forme d'abréviations.
Par exemple, la désignation TNM indique
- la taille de la tumeur (T1 à T4),
- si les ganglions lymphatiques voisins (régionaux) sont touchés (N0 à N3) et
- si le cancer du sein a déjà formé des métastases (à distance) dans d'autres parties du corps (oui = M1, non = M0).
Un exemple : T4 N3 M0 décrit une grosse tumeur qui a envahi les tissus environnants (T4), les cellules cancéreuses se sont propagées à de nombreux ganglions lymphatiques de l'aisselle et/ou de la clavicule (N3), mais n'ont pas encore formé de métastases à distance (M0).
D'autres abréviations devant la désignation TNM fournissent des informations supplémentaires. Par exemple, un « c » précédent signifie que le médecin a classé le cancer sur la base d'examens cliniques (par exemple, imagerie, biopsie). Avec un « p » précédent, la désignation TNM est basée sur les résultats de laboratoire (histopathologiques) des tissus qui ont été effectués après une opération.
Le classement - le degré de dégénérescence de la tumeur - est également important pour la classification des stades du cancer du sein. Il indique à quel point le tissu a changé. Elle comprend quatre stades : de G1 (cellules peu modifiées, la tumeur se développe généralement lentement et de manière peu agressive) à G4 (cellules fortement modifiées, la tumeur se développe généralement rapidement et a tendance à se développer de manière agressive dans les tissus environnants).
Les résultats pathologiques indiquent également le statut des récepteurs hormonaux de la tumeur. Il indique si le cancer du sein de la patiente présente de nombreux points d'ancrage pour les œstrogènes (ER+ ou ER-positif) et/ou la progestérone (PgR+ ou PgR-positif). Souvent, les deux sont indiqués ensemble comme récepteurs hormonaux positifs (HR + ou Hr-pos.). Ceci est important pour la planification du traitement : une tumeur avec de nombreux récepteurs hormonaux se développe grâce aux hormones. Si vous lui retirez ces hormones, cela ralentit sa croissance.
Le statut du récepteur HER2 indique si les cellules tumorales ont de nombreux sites d'amarrage pour les facteurs de croissance (récepteurs HER2 / neu, également ERBB2 ou erbB2) à leur surface. Si tel est le cas (HER2-positif), la maladie prend généralement une évolution plus agressive. Le blocage des sites d'accueil peut empêcher le cancer du sein de se développer.
Inadaptés au diagnostic : marqueurs tumoraux
Comme on l'espérait auparavant, le cancer du sein ne peut pas être diagnostiqué à l'aide de marqueurs tumoraux dans le sang. Les marqueurs tumoraux sont des protéines dont la concentration dans le sang ou les tissus peut être augmentée dans le cancer - soit parce qu'elles sont produites par la tumeur elle-même, soit par des cellules saines en réponse à la tumeur.
Cependant, d'autres maladies peuvent également augmenter la concentration de ces marqueurs tumoraux. Par conséquent, ils ne sont généralement pas adaptés au diagnostic du cancer. Avec leur aide, cependant, on peut évaluer la progression du cancer et le succès de la thérapie.Ceci s'applique également au cancer du sein : le marqueur tumoral le plus important dans le cancer du sein est le CA 15-3 ; Le CEA joue également un rôle. Le médecin mesure régulièrement les deux marqueurs tumoraux chez les patientes atteintes d'un cancer du sein pour vérifier l'évolution de la tumeur et l'efficacité du traitement.
Cancer du sein : traitement
Si vous avez un cancer du sein, le médecin traitant vous donnera un plan de traitement individuel. Cela dépend du type de cancer du sein présent et de son stade d'avancement. Les propriétés des cellules cancéreuses sont également décisives - par exemple, si elles ont des récepteurs pour les hormones et/ou des facteurs de croissance à leur surface. De plus, les médecins tiennent compte de votre âge, de votre état de santé général et de votre statut hormonal (c'est-à-dire si vous êtes en ménopause ou non) lors de la planification du traitement.
Le plan de thérapie se compose généralement de plusieurs éléments : Les médecins combinent les méthodes de traitement qui promettent les meilleures chances de succès dans votre cas. En principe, les options de traitement suivantes sont disponibles pour le cancer du sein : chirurgie, chimiothérapie, radiothérapie, (anti)hormonothérapie et thérapies ciblées telles que la thérapie par anticorps.
Selon le type et le stade du cancer, les médecins recommandent une certaine approche thérapeutique qui, selon de nombreuses études, promet le meilleur succès possible. Le médecin traitant vous expliquera cela en détail. Parlez ouvertement de vos préoccupations et de vos souhaits.
Adjuvant, néoadjuvant, palliatif
La chirurgie du cancer du sein est pratiquée sur presque toutes les patientes. Habituellement, une autre méthode de thérapie suit la procédure afin d'améliorer le succès du traitement. Les médecins appellent cela "l'adjuvant". Par exemple, de nombreux patients reçoivent une chimiothérapie ou une radiothérapie adjuvante.
Parfois, le médecin effectuera une chimiothérapie ou une radiothérapie avant l'ablation chirurgicale de la tumeur. L'objectif est de réduire la taille de la tumeur avant l'intervention. Dans ce cas, les médecins parlent de traitement néoadjuvant.
La chimiothérapie et autres peuvent également être utilisées à des fins palliatives : dans certains cas, le cancer du sein a tellement progressé qu'il n'est plus possible de guérir. Ensuite, un traitement palliatif peut au moins ralentir la croissance tumorale et atténuer les symptômes.
Cancer du sein : chirurgie
Les médecins retirent presque toujours le cancer du sein chirurgicalement. Dans la mesure du possible, il choisit la thérapie mammaire conservatrice (BET). Dans certains cas, cependant, tout le sein doit être amputé (mastectomie). Le sein peut alors être reconstruit.
Thérapie mammaire conservatrice (BET)
Dans la thérapie mammaire conservatrice, le médecin enlève la tumeur tandis que le sein lui-même est (en grande partie) préservé. Ceci est possible avec de nombreux patients. Cependant, certaines exigences doivent être remplies. Par exemple, les médecins ne peuvent opérer une chirurgie mammaire conservatrice que si la tumeur est localisée. De plus, il ne doit pas être trop grand par rapport au sein et ne pas croître de manière multicentrique (c'est-à-dire ne pas être constitué de plusieurs foyers dans différents quadrants du sein).
Avec la tumeur cancéreuse, le médecin enlève une marge du tissu sain. Il veut s'assurer qu'aucune cellule cancéreuse marginale ne reste dans le corps. Il découpe également les ganglions lymphatiques immédiatement voisins (ganglions sentinelles). Au cours de la procédure, il les examine au microscope pour vérifier s'ils sont déjà infectés par des cellules cancéreuses. Si c'est le cas, il devra également couper les ganglions lymphatiques de l'aisselle.
Une opération mammaire conservatrice est généralement suivie d'une radiothérapie (radiothérapie adjuvante).
Mastectomie
Chez certaines patientes atteintes d'un cancer du sein, la tumeur est trop volumineuse pour une chirurgie mammaire conservatrice. Ensuite, tout le sein doit être retiré. Les médecins appellent cette procédure une mastectomie. Elle peut également être nécessaire pour d'autres raisons, par exemple si la tumeur est constituée de plusieurs foyers cancéreux dans différents quadrants du sein (cancer du sein multicentrique). Les médecins enlèvent également tout le sein pour le cancer du sein inflammatoire.
Il existe différents types de mastectomie. Dans le passé, les muscles mammaires étaient retirés avec tout le tissu mammaire, la peau sus-jacente et le mamelon. Aujourd'hui, les médecins utilisent généralement des techniques plus douces qui préservent le muscle pectoral. Parfois, ils laissent même la peau du sein et le mamelon en place.
Vous pouvez en savoir plus sur la procédure et les risques d'une mastectomie dans l'article Mastectomie.
Le médecin discute à l'avance de la variante OP la plus appropriée avec le patient. Soit dit en passant : dans les premiers stades du cancer du sein, un traitement conservateur du sein suivi d'une radiothérapie a un pronostic tout aussi bon qu'une mastectomie complète.
Augmentation mammaire
L'amputation mammaire est souvent suivie d'une reconstruction mammaire. Le sein retiré est reconstruit avec un implant en plastique ou avec votre propre tissu. L'augmentation mammaire peut également être utile après une chirurgie mammaire conservatrice si le chirurgien a dû couper beaucoup de tissu du sein pour retirer la tumeur.
Dans les deux cas, ce qui suit s'applique : L'augmentation mammaire après une chirurgie du cancer du sein n'est pas une chirurgie esthétique par vanité. Surtout après une mastectomie, de nombreuses femmes se sentent "incomplètes" et moins féminines qu'avant. La chirurgie mammaire conservatrice peut également être psychologiquement stressante, par exemple si les seins ont un aspect différent par la suite. La reconstruction mammaire peut aider les personnes concernées à se sentir à nouveau bien dans leur corps. Ceci est important pour le processus de guérison!
Il existe également des raisons médicales pour l'augmentation mammaire. Certaines patientes ont des maux de dos et une mauvaise posture après l'ablation du sein, ce qui peut endommager définitivement les os (dommages posturaux). Alors n'ayez pas peur de demander des conseils détaillés à votre médecin sur les options de reconstruction mammaire !
Vous pouvez en savoir plus sur le sujet de la reconstruction mammaire dans l'article Augmentation mammaire.
Prothèses mammaires
Alternativement, l'absence de sein peut être masquée par une prothèse mammaire (épithèse mammaire). Différents modèles sont disponibles :
La variante la plus simple est un insert en mousse ou en silicone par exemple. Il est poussé dans le soutien-gorge pour remplacer visuellement le sein manquant. Dans les magasins de fournitures médicales, vous pouvez vous procurer des soutiens-gorge prothétiques spéciaux avec des poches intégrées pour les semelles intérieures. Des maillots de bain spéciaux et des bikinis avec de telles poches sont également disponibles.
Une autre variante sont les prothèses auto-adhésives. Ils se portent directement sur la peau. Les femmes ne devraient porter de telles prothèses adhésives qu'une fois la cicatrice chirurgicale complètement guérie et la radiothérapie terminée.
Cancer du sein : rayonnement
Après une chirurgie mammaire conservatrice et parfois aussi après une mastectomie, les patientes reçoivent généralement une radiothérapie (adjuvante) : les résidus de cancer du sein qui peuvent être restés dans le corps sont si gravement endommagés par le rayonnement à haute énergie qu'ils en meurent.
Le médecin irradie généralement tout le sein. Il irradie aussi souvent les ganglions lymphatiques sous la clavicule et sous l'aisselle. Ce n'est que chez les patientes plus âgées ou lorsque le risque de rechute est très faible, qu'il limite l'irradiation à la partie du sein où se trouvait la tumeur (irradiation partielle du sein).
Les patientes atteintes d'un cancer du sein doivent commencer la radiothérapie dès que possible, dès que la plaie chirurgicale est complètement cicatrisée. L'irradiation a généralement lieu plusieurs jours par semaine. La durée et la dose de rayonnement que le médecin utilise varient d'un patient à l'autre.
Dans certains cas, la radiothérapie néoadjuvante est également utile, c'est-à-dire l'irradiation de la tumeur avant l'opération. Ceci est censé réduire la concentration du cancer du sein afin que les chirurgiens puissent éventuellement l'enlever plus facilement. Si le cancer du sein ne peut pas être opéré ou si la patiente refuse l'opération, le médecin peut administrer lui-même une radiothérapie.
Effets secondaires des radiations du cancer du sein
De nos jours, il est possible de diriger les rayons de manière très précise uniquement vers la zone tissulaire souhaitée et ainsi en grande partie d'épargner des cellules ou des organes sains. Néanmoins, des effets secondaires ne peuvent pas être complètement exclus. La peau de la zone irradiée est très sollicitée. Comme pour les coups de soleil graves, il peut réagir avec des rougeurs douloureuses et même des cloques. La perte de cheveux peut également se produire. Lorsque les ganglions lymphatiques sont irradiés, le liquide lymphatique peut s'accumuler dans la poitrine ou le bras (lymphœdème).
Le lymphœdème dans le cancer du sein peut être une conséquence directe de la tumeur et peut également survenir après une opération et/ou une radiothérapie.
Cancer du sein : chimiothérapie
Le médecin utilise très souvent la chimiothérapie pour le cancer du sein. Les patients reçoivent ce que l'on appelle des cytostatiques (généralement sous forme de perfusion, parfois aussi sous forme de comprimés) : les ingrédients actifs sont distribués dans le corps et atteignent même les plus petits nids tumoraux et les cellules cancéreuses individuelles jusque-là non découverts dans le sang et le système lymphatique. Ceux-ci sont tellement endommagés par les cytostatiques qu'ils meurent.
La chimiothérapie peut être réalisée avant (néoadjuvant) ou après chirurgie (adjuvant). Les médecins les utilisent également comme thérapie palliative : si le cancer du sein est incurable, les cytostatiques peuvent au moins ralentir la croissance tumorale.
Chimiothérapie : plusieurs cycles
Habituellement, le patient reçoit divers cytostatiques en plusieurs cycles. Le médecin détermine individuellement de quels médicaments il s'agit et combien. Il y a une courte pause entre les cycles individuels afin de maintenir les effets secondaires de la chimiothérapie aussi bas que possible.
Port de chimiothérapie
Le médecin administre généralement les cytostatiques sous forme de perfusion. Afin qu'il n'ait pas à piquer la veine du patient avant chaque cycle de traitement, il peut insérer un orifice sous la peau (généralement sous la clavicule). Il s'agit d'une petite chambre en métal ou en plastique avec un tube (cathéter) qui mène dans une grosse veine près du cœur. Le médecin utilise une aiguille spéciale pour administrer les cytostatiques dans la veine.
Le port peut rester longtemps dans le corps (voire quelques années). La patiente n'est pas limitée dans ses mouvements par la petite chambre implantée et peut - en consultation avec le médecin - également prendre un bain, une douche ou faire du sport.
Effets secondaires de la chimiothérapie
Les cytostatiques ne peuvent pas différencier les cellules saines des cellules cancéreuses. Par conséquent, le traitement peut avoir des effets indésirables. Les cellules qui se divisent rapidement sont particulièrement endommagées. En plus des cellules cancéreuses, celles-ci comprennent, par exemple, les cellules hématopoïétiques de la moelle osseuse. En conséquence, les patients ont parfois trop peu de globules rouges et blancs et de plaquettes. Ils souffrent d'anémie, leur coagulation sanguine est altérée et ils sont plus sujets aux infections.
La chimiothérapie endommage aussi souvent les cellules de la racine des cheveux, provoquant la chute des cheveux. Les autres effets secondaires courants sont les nausées et les vomissements, la diarrhée, la perte d'appétit et l'épuisement et la fatigue persistants.
Vous pouvez en savoir plus sur les effets indésirables des cytostatiques dans l'article Chimiothérapie : effets secondaires.
Cancer du sein : thérapie anti-hormonale
Environ les deux tiers de tous les cancers du sein ont de nombreux récepteurs aux œstrogènes et/ou à la progestérone. Ils se développent donc grâce aux hormones sexuelles féminines. Pour de telles tumeurs, une (anti)hormonothérapie (hormonothérapie) est remise en cause : les patients reçoivent des médicaments qui arrêtent ou au moins ralentissent la croissance tumorale hormono-dépendante. Selon le mécanisme d'action exact, il s'agit d'anti-œstrogènes, d'inhibiteurs de l'aromatase ou d'analogues de la GnRH.
La thérapie (anti-)hormonale du cancer du sein dure plusieurs années. Les effets secondaires possibles du traitement comprennent les symptômes de la ménopause tels que les bouffées de chaleur et les sautes d'humeur. Ils peuvent également survenir chez les patientes qui ont déjà dépassé leur ménopause.
Anti-œstrogènes
Les anti-œstrogènes inhibent l'effet de l'œstrogène, une hormone sexuelle féminine, en occupant ses sites de liaison sur les cellules cancéreuses et en inhibant les processus dépendant des œstrogènes dans la cellule.
Le principal médicament anti-œstrogène dans le tissu mammaire est le tamoxifène. Il convient aux patientes avant et après la ménopause et se prend sous forme de comprimé une fois par jour. Comme il agit uniquement contre les œstrogènes dans les cellules mammaires, mais fonctionne exactement comme les œstrogènes dans la muqueuse utérine, les médecins appellent le tamoxifène un modulateur sélectif des récepteurs des œstrogènes (SERM). Les effets du médicament dépendent donc du type de cellule en question.
Une préparation qui neutralise toujours les œstrogènes est fulvestrante. Il est donc considéré comme un véritable anti-œstrogène. Il réduit également le nombre de récepteurs d'œstrogènes. Les médecins prescrivent principalement le fulvestrant pour le cancer du sein avancé ou métastatique.
Inhibiteurs de l'aromatase
Les inhibiteurs de l'aromatase bloquent la propre production d'œstrogènes par le corps dans les muscles et les tissus adipeux, mais pas ceux des ovaires. Ils ne conviennent donc qu'aux patientes ménopausées (lorsque les ovaires ont déjà cessé de produire des hormones). Les inhibiteurs de l'aromatase sont pris sous forme de comprimé une fois par jour. Les inhibiteurs de l'aromatase bien connus sont l'anastrozole, le létrozole et l'exémestane.
Analogues de la GnRH
Les analogues de la GnRH (comme la buséréline ou la goséréline) sont des hormones artificielles qui inhibent la production d'œstrogènes dans les ovaires. Ils sont donc adaptés au traitement du cancer du sein avant la ménopause. Les patientes sont « artificiellement mises en ménopause » par les analogues de la GnRH. Le médicament est injecté sous la peau toutes les quelques semaines ou quelques mois.
Les différents groupes de substances actives de la thérapie (anti)hormonale peuvent également être combinés entre eux. Les médecins administrent généralement des analogues de la GnRH avec du tamoxifène ou des inhibiteurs de l'aromatase.
Les médecins utilisent également souvent des analogues de la GnRH sur les patientes en âge de procréer avant de commencer la chimiothérapie. Cela peut aider à garantir que la personne concernée est toujours capable de se reproduire après la thérapie. Les cytostatiques peuvent également vous rendre stérile. Consultez votre médecin en détail à ce sujet.
Cancer du sein : thérapies ciblées
Les thérapies ciblées bloquent spécifiquement les processus dans les cellules cancéreuses qui sont importants pour la croissance tumorale. Les médicaments attaquent certaines structures cibles dans les cellules cancéreuses. Une thérapie ciblée ne peut être envisagée que si les cellules ont une telle structure cible (ce qui n'est pas toujours le cas). Habituellement, le médecin n'utilise ces thérapies que dans le cancer du sein avancé, en plus d'autres méthodes (telles que la chimiothérapie). Voici quelques exemples de médicaments ciblés approuvés pour le traitement du cancer du sein :
Anticorps HER2
L'une des thérapies ciblées contre le cancer du sein est la thérapie par anticorps (immunothérapie) avec des anticorps HER2 (trastuzumab, pertuzumab) : certains carcinomes du sein ont un grand nombre de points d'ancrage pour les facteurs de croissance, appelés récepteurs HER2 (récepteurs HER2/neu) sur leur surface. Ces tumeurs se développent de manière particulièrement agressive. Dans le passé, il n'était donc souvent pas possible d'aider aussi bien les femmes touchées. Cela a changé avec l'introduction de la thérapie par anticorps HER2 : les anticorps HER2 bloquent les récepteurs afin que les facteurs de croissance ne puissent plus s'arrimer - la croissance du cancer est ralentie ou bloquée.
L'anticorps HER2 trastuzumab est déjà approuvé pour les stades précoces du cancer du sein, mais peut également être utilisé pour le cancer du sein avancé et métastatique. Le médecin administre le trastuzumab avant ou après l'ablation chirurgicale de la tumeur (néoadjuvante ou adjuvante) en perfusion.
Parfois, le médecin administrera un autre anticorps HER2 appelé pertuzumab avec le trastuzumab. Il fonctionne de la même manière, mais se lie à un endroit différent de celui du trastuzumab. La combinaison des deux anticorps avec une chimiothérapie peut donc être particulièrement efficace.
Inhibiteurs de la tyrosine kinase
Une tumeur a besoin de certaines enzymes pour se développer. Ceux-ci incluent les soi-disant tyrosine kinases. Ils peuvent être bloqués par des inhibiteurs de tyrosine kinase. Le lapatinib appartient à ce groupe de médicaments. Il bloque le site tyrosine kinase correspondant sur les récepteurs de croissance EGFR et HER2. Par conséquent, les médecins ne l'administrent qu'au cancer du sein HER2-positif. L'ingrédient actif est pris sous forme de comprimé. Les médecins l'utilisent pour le cancer du sein avancé, souvent en complément d'une chimiothérapie, d'une hormonothérapie ou d'un traitement par anticorps, et généralement seulement après que d'autres thérapies aient déjà eu lieu.
Inhibiteurs de l'angiogenèse
Si la tumeur dépasse une certaine taille, elle a besoin de plus d'oxygène et de nutriments - les vaisseaux sanguins existants ne lui suffisent plus. La tumeur elle-même stimule alors la formation de nouveaux vaisseaux sanguins (angiogenèse). Avec les soi-disant inhibiteurs de l'angiogenèse, la formation de nouveaux vaisseaux sanguins peut être évitée - la tumeur "mourra de faim". Un exemple d'inhibiteur de l'angiogenèse est l'ingrédient actif bevacizumab. Il est parfois administré en perfusion aux patientes atteintes d'un cancer du sein avancé, en plus de la chimiothérapie.
Thérapie de ciblage osseux
De nombreux médicaments utilisés en chimiothérapie et en thérapie anti-hormonale endommagent les os. Ils dégradent la substance osseuse et la rendent instable et fragile (ostéoporose). Pour éviter cela, le médecin utilise parfois une thérapie axée sur les os.Les bisphosphonates tels que l'alendronate préviennent la perte osseuse et renforcent la masse osseuse restante. Les patients le reçoivent généralement sous forme de comprimé. Une alternative est l'anticorps denosumab.
Les médecins utilisent également ces médicaments pour les métastases osseuses du cancer du sein.
Cancer du sein : d'autres mesures thérapeutiques
En plus du traitement du cancer du sein avec chirurgie, chimiothérapie, etc., d'autres mesures peuvent aider. Certains d'entre eux sont utilisés pour prévenir ou atténuer les effets secondaires de la thérapie. Par exemple, la chimiothérapie déclenche souvent des nausées et des vomissements. Des médicaments spéciaux, appelés antiémétiques (antiémétiques), aident à lutter contre cela. Ils sont généralement administrés immédiatement avant et pendant la chimiothérapie. Cela signifie que dans de nombreux cas, il n'y a plus de vomissements, ce qui était plus fréquent dans le passé et que de nombreuses personnes craignent encore.
L'acupuncture peut également soulager les nausées et les vomissements. Le placement ciblé des aiguilles est souvent recommandé contre l'épuisement persistant et la fatigue (fatigue) chez les patients cancéreux.
Le yoga peut également aider contre le stress, l'anxiété, la dépression et l'épuisement (fatigue) et améliorer la qualité de vie des patients atteints de cancer.
Il est également important de faire du sport et de l'exercice. Si vous n'êtes pas sûr de ce que votre corps peut supporter, demandez conseil à votre médecin.
Plantes médicinales pour le cancer du sein
Certaines patientes soutiennent le traitement du cancer du sein avec des plantes médicinales. Cela n'a de sens que dans certains cas. Quelques exemples:
Lorsque les patients se sentent ballonnés, le thé au fenouil peut aider. Les extraits d'actée à grappes noires peuvent soulager les bouffées de chaleur qui surviennent, par exemple, à la suite d'un traitement anti-hormonal. Cependant, jusqu'à présent, rien n'est connu sur les effets secondaires ou les interactions possibles avec le traitement du cancer.
On dit que les extraits de gui aident à lutter contre le cancer du sein (et d'autres formes de cancer) de plusieurs manières : ils sont censés agir contre la tumeur, prévenir les rechutes et améliorer la tolérance de la chimiothérapie. Jusqu'à présent, cependant, il n'a pas été possible de prouver ces effets avec certitude. Certains patients ont également une réaction allergique à la préparation à base de plantes, qui est généralement injectée sous la peau. De plus, il n'est pas clair si les extraits de gui influencent la thérapie tumorale en cours.
Si vous prévoyez d'utiliser des herbes médicinales pendant votre traitement contre le cancer du sein, discutez-en d'abord avec votre médecin. Il peut vous informer des effets secondaires ou des interactions possibles.
Les méthodes de guérison alternatives ne suffisent pas à elles seules pour que le cancer combatte avec succès la maladie maligne. Cependant, vous pouvez prendre en charge un traitement médical conventionnel.
Régime alimentaire dans le cancer du sein
Tant que le cancer du sein n'a pas progressé, il n'affecte pas directement le métabolisme de la patiente. En règle générale, aucun régime spécial n'est alors nécessaire. Tout comme les personnes en bonne santé, les patientes atteintes d'un cancer du sein doivent avoir une alimentation équilibrée. Ensuite, les préparations vitaminées et les compléments alimentaires sont également inutiles.
De plus, les femmes atteintes d'un cancer du sein doivent s'assurer que leur corps fournit exactement autant d'énergie qu'il en a besoin - ni plus ni moins : un excès de poids dans le cancer du sein est associé à un risque plus élevé de rechute et de décès. L'insuffisance pondérale, qui survient surtout dans le cancer du sein avancé, est également problématique. Les patients présentant une insuffisance pondérale ne tolèrent généralement pas non plus le traitement contre le cancer.
Thérapies déconseillées
Divers conseils thérapeutiques pour le cancer du sein circulent dans les livres, sur Internet et le bouche à oreille, que les experts déconseillent - car ils ne sont d'aucune utilité et peuvent même parfois avoir des effets négatifs. Quelques exemples:
- L'oxygénothérapie et l'ozonothérapie ne sont pas recommandées car elles peuvent avoir des effets indésirables.
- Les effets des suppléments de zinc, de magnésium ou d'iode ne sont pas encore entièrement compris et pourraient également être néfastes. Le zinc en particulier fait mal dans les expériences de laboratoire. Dans le cas de l'iode, il existe également des preuves d'un effet positif.
- Les préparations à fortes doses de vitamines A, C et E (bêta-carotène) ne sont pas non plus recommandées. Ils peuvent affaiblir les effets de la radiothérapie ou de la chimiothérapie.
- Si vous avez un cancer du sein hormono-sensible, vous ne devez pas prendre de substances à fortes doses ayant des effets (potentiellement) hormonaux. Ceux-ci incluent, par exemple, les médicaments pour le traitement hormonal substitutif des symptômes de la ménopause, les phytoestrogènes (comme dans le soja, le trèfle rouge, l'angélique chinoise, la sauge) ainsi que les préparations de chardon-Marie, de ginseng et de houblon. Vous pouvez affaiblir le traitement anti-hormonal.
- Évitez le millepertuis pendant le traitement anti-hormonal, la chimiothérapie ou la thérapie par anticorps pour le cancer du sein, car cela pourrait affaiblir l'effet thérapeutique.
- Ne prenez pas de suppléments d'acide folique si vous recevez une chimiothérapie contenant le principe actif 5-fluorouracile. La chimiothérapie peut autrement avoir un effet beaucoup plus dommageable sur les cellules.
Obtenez un deuxième avis!
Vous n'êtes pas sûr du plan de thérapie proposé? Alors n'ayez pas peur de le dire à votre médecin. S'il ne peut pas résoudre vos problèmes, vous avez le droit à un deuxième avis médical d'un expert indépendant. Les caisses d'assurance maladie et les centres de conseil en cancérologie vous aideront à trouver un spécialiste approprié.
Vous aurez alors besoin d'une référence pour ce deuxième expert et devrez lui fournir tous les documents ayant conduit au diagnostic initial (résultats de laboratoire, radiographies, etc.) ainsi qu'un résumé du diagnostic et des mesures envisagées. Le premier médecin traitant est tenu de fournir ces documents ou des copies de ceux-ci.
Le deuxième spécialiste examine ces documents et vous demande généralement un entretien personnel afin de pouvoir encore mieux évaluer votre situation. Le résultat peut être qu'il confirme la thérapie proposée. Mais il peut aussi suggérer quelques changements (mineurs). Si le premier et le deuxième avis diffèrent considérablement l'un de l'autre, les deux médecins doivent se consulter et formuler une recommandation de thérapie conjointe afin de ne pas vous perturber davantage en tant que patient.
Les frais d'un contre-expertise par un autre spécialiste sont généralement pris en charge par les caisses maladie. Si vous avez une assurance privée, vous pouvez vérifier votre contrat d'assurance pour voir si ces frais sont couverts. Dans tous les cas, vous devez clarifier la question des coûts avec votre compagnie d'assurance maladie avant d'obtenir un deuxième avis.
Cancer du sein : métastases
Chez un patient sur quatre, la tumeur forme des tumeurs filles (métastases) dans d'autres parties du corps au cours de la maladie. Parfois, les métastases sont déjà présentes au moment du diagnostic, mais souvent elles ne se développent que plus tard. En principe, les métastases sont plus susceptibles de se développer
- quand le cancer est découvert tardivement
- avec certaines propriétés biologiques des cellules cancéreuses
- dans les premières années de la maladie, mais des métastases peuvent encore survenir après quelques années
Comment et où se développent les métastases du cancer du sein ?
Les cellules cancéreuses peuvent se détacher de la tumeur principale du sein et sont transportées avec le flux sanguin ou lymphatique vers d'autres régions du corps, où elles se fixent et forment de nouvelles excroissances (métastases hématogènes et lymphogènes). Les métastases du cancer du sein les plus courantes se développent dans les os, le foie et les poumons. Mais parfois, ils se trouvent également dans d'autres organes tels que le cerveau.
Métastases osseuses
Le cancer du sein peut métastaser dans les os, en particulier dans la colonne vertébrale, mais parfois dans d'autres os tels que les cuisses et l'humérus, le bassin, les côtes, le sternum ou le toit du crâne. Les personnes concernées souffrent de douleurs osseuses. De plus, les os affectés peuvent se briser plus facilement - les professionnels de la santé appellent une telle fracture osseuse liée au cancer une fracture pathologique. Les métastases osseuses peuvent être détectées au moyen d'examens aux rayons X, de tomodensitométrie (TDM) et d'imagerie par résonance magnétique (IRM). La scintigraphie osseuse montre l'étendue de l'atteinte osseuse.
Métastases hépatiques
Les métastases du cancer du sein dans le foie ne provoquent souvent aucun symptôme pendant longtemps. Parfois, ils déclenchent des symptômes non spécifiques tels que des ballonnements et d'autres problèmes digestifs, un manque d'appétit et une perte de poids. Si des métastases hépatiques sont suspectées, le médecin examine l'abdomen à l'aide d'une échographie. Si les résultats ne sont pas clairs, la tomodensitométrie ou la tomographie par résonance magnétique peuvent aider.
Métastases pulmonaires
Si, dans le cancer du sein avancé, la toux et l'essoufflement surviennent sans explication (comme une infection respiratoire), cela peut être causé par des métastases du cancer du sein dans les poumons. Ce soupçon peut être clarifié par le médecin qui radiographie le thorax du patient (radiographie thoracique).
Métastases cérébrales
Parfois, le cancer du sein se métastase au cerveau. Selon la région du cerveau affectée, le résultat est une grande variété de symptômes. Ceux-ci peuvent être des maux de tête, des troubles de la perception, des troubles de la conscience ou de la parole, voire des convulsions. Les métastases cérébrales peuvent être détectées par tomodensitométrie ou imagerie par résonance magnétique.
Examen supplémentaire pour les métastases
Si possible, le médecin prélève des échantillons de tissus des métastases et les fait analyser en laboratoire. Parfois, les métastases ont des propriétés biologiques différentes de celles de la tumeur d'origine dans le sein. Il se peut que la tumeur primaire (tumeur du sein) se développe de manière hormono-dépendante, mais pas les métastases. Une (anti)hormonothérapie n'agit alors que contre la tumeur du sein, mais ne fait rien contre les métastases.
Parfois, les métastases n'apparaissent qu'un certain temps après un traitement initial réussi du cancer du sein. Ils représentent alors une rechute, médicalement appelée rechute.Les nouveaux échantillons de tissus sont particulièrement importants dans de tels cas. De plus, les marqueurs tumoraux peuvent également être utiles : ils tombent après un traitement réussi. Si vous augmentez à nouveau, cela peut indiquer une nouvelle augmentation du cancer du sein ou des métastases.
Traitement des métastases du cancer du sein
Le médecin planifie le traitement des métastases du cancer du sein individuellement pour chaque patiente. Il les vérifie également encore et encore et les ajuste si nécessaire. Le médecin traite généralement les métastases de manière systémique, c'est-à-dire avec des médicaments qui agissent dans tout le corps et agissent contre les cellules cancéreuses dispersées. Comme dans le cancer du sein, il peut s'agir de médicaments anti-hormonaux (thérapie anti-hormonale) ou de médicaments cytostatiques (chimiothérapie). Parfois, il utilise également des médicaments ciblés (tels que les anticorps HER2) contre les métastases.
De plus, les femmes présentant des métastases osseuses reçoivent souvent également des bisphosphonates. Ces ingrédients actifs peuvent garantir que les métastases endommagent moins le tissu osseux. Cela rend l'os plus stable et moins sujet aux fractures.
Le médecin enlève chirurgicalement certaines métastases ou les irradie. Puis il qualifie le traitement de local ou régional.
Les métastases du cancer du sein peuvent causer une grande douleur aux personnes touchées. Vous aurez alors besoin d'une gestion adéquate de la douleur. Cela comprend principalement les analgésiques - le médecin ajustera le type et le dosage individuellement. De plus, la douleur peut souvent être soulagée par des méthodes non médicamenteuses. Il peut s'agir par exemple d'applications froides ou chaudes (bains, enveloppements, etc.) ainsi que de méthodes de relaxation telles que l'entraînement autogène.
Métastases du cancer du sein : espérance de vie et pronostic
Lorsque les femmes reçoivent un diagnostic de « cancer du sein métastatique », c'est souvent un grand choc. Parce que le cancer ne peut alors généralement plus être complètement guéri. Le pronostic individuel dépend de divers facteurs, tels que le type exact de cancer du sein ou la localisation des métastases. Dans certains cas, l'état s'aggrave assez rapidement. Dans d'autres cas, les femmes avec le bon traitement peuvent survivre pendant des décennies, même si le cancer du sein s'est métastasé : le bon traitement peut arrêter la croissance tumorale et, dans certaines circonstances, supprimer au moins temporairement le cancer.
En principe, l'évolution exacte du cancer du sein ne peut être prédite. Les informations sur le pronostic sont basées sur des statistiques et des valeurs empiriques, mais ne doivent pas s'appliquer à l'individu concerné.
Cancer du sein : suivi et réadaptation
Que se passe-t-il après la fin du traitement initial (chirurgie, chimiothérapie, radiothérapie) ? De nombreuses patientes atteintes d'un cancer du sein sont concernées par cette question. Ne vous inquiétez pas, vous ne serez pas seul ! Dans le cadre du suivi, vous serez pris en charge plus longtemps. Le médecin procède à des examens de suivi réguliers afin de détecter à un stade précoce d'éventuelles rechutes.
La rééducation est également importante dans le cancer du sein. Il doit faciliter le retour des patients à la vie quotidienne.
Rééducation après un cancer du sein
La rééducation après un cancer du sein doit aider les personnes atteintes à reprendre le plus facilement possible leur vie quotidienne, sociale et, si nécessaire, professionnelle. Il est également destiné à prévenir ou à atténuer les effets à long terme et les déficiences (comme le lymphœdème) causés par le cancer et son traitement.
Lors du choix des mesures de rééducation appropriées, les besoins et les souhaits du patient jouent un rôle majeur. Il est préférable de discuter des mesures qui ont du sens avec le patient et le médecin. Les offres possibles sont par exemple :
- Information et formation sur le cancer du sein et d'autres sujets de santé
- Thérapies du sport et de l'exercice
- Conseils et formations nutritionnelles
- Traitement du lymphœdème
- Conseils et thérapies psychologiques, processus de relaxation et thérapies artistiques pour aider à faire face à la maladie (comme la musicothérapie), ergothérapie
- Conseils sur les questions de droit social et social, aide à la demande d'allocations ou de carte de personne gravement handicapée
- Mesures de soutien à l'insertion professionnelle et sociale, planification du suivi médical et des soins complémentaires généraux
Les cliniques spécialisées, dans lesquelles les patients sont hospitalisés, offrent plusieurs semaines de programmes de réadaptation à longueur de journée. Dans certains endroits, il existe également des offres de réadaptation ambulatoires dans une clinique de jour.
La rééducation a généralement lieu immédiatement après la fin du traitement du cancer (réadaptation de suivi, traitement de suivi). Dans certains cas, si les patients commencent cela plus tard, les compagnies d'assurance ne paieront pas pour cela. Parfois, la rééducation de suivi n'est pas possible immédiatement après le premier traitement. Vous pouvez commencer une telle «guérison» après un cancer du sein plus tard, mais vous devez consulter au préalable la compagnie d'assurance compétente.
Les patientes atteintes d'un cancer du sein peuvent toujours demander certaines mesures de rééducation après leur retour à domicile si des problèmes surviennent dans la vie de tous les jours. Cela inclut, par exemple, des conseils psycho-oncologiques, la participation à un groupe sportif de réadaptation ou des conseils nutritionnels. Les patients doivent en discuter avec leur médecin responsable des soins de suivi.
Conseil et candidature
La patiente doit faire elle-même une demande de réadaptation après un cancer du sein. La rééducation de suivi doit même être demandée avant la fin de la première phase de traitement. Les patients hospitalisés peuvent obtenir de l'aide pour la demande auprès des services sociaux de la clinique. Les patientes atteintes d'un cancer du sein avec l'assurance maladie légale qui souhaitent suivre une rééducation ambulatoire peuvent demander conseil aux centres de services de rééducation (www.reha-servicestellen.de).
frais
Les frais de réadaptation des patients assurés par la loi sont pris en charge par l'assurance maladie ou l'assurance pension. Cependant, les patients doivent généralement effectuer un paiement supplémentaire. Dans certains cas, vous pouvez être exonéré du paiement du ticket modérateur. Votre compagnie d'assurance répondra à toutes vos questions. Les compagnies d'assurance privées ne couvrent les frais de réadaptation que si cela a été convenu dans le contrat d'assurance.
Soins de suivi après un cancer du sein
Une fois le premier traitement contre le cancer du sein terminé, les soins de suivi suivent. Même après 20 ans, le cancer du sein peut récidiver à l'emplacement d'origine de la tumeur (récidive locale) ou conduire à des métastases. Des soins de suivi cohérents sont donc très importants. Le médecin peut-il aussi
- Détecter une rechute ou une tumeur dans l'autre sein dès le début
- Prise en charge des patients sous anti-hormonothérapie, qui dure généralement plusieurs années
- Reconnaître et traiter les effets secondaires du traitement du cancer du sein
- accompagner et conseiller psychologiquement le patient
Les femmes atteintes d'un cancer du sein avancé (avec métastases) sont généralement traitées de façon permanente. Le soutien psychosocial et toutes les mesures qui améliorent la qualité de vie sont ici particulièrement importants.
A quoi ressemble un examen de suivi ?
Pour les examens de suivi, les patients peuvent soit se rendre chez un médecin résident (comme un gynécologue ou un oncologue = spécialiste du cancer) soit dans une clinique ambulatoire spécialisée.
L'examen commence par une discussion détaillée (anamnèse). Le médecin demande à la patiente quel est son état de santé actuel et si elle souffre de symptômes ou d'effets secondaires thérapeutiques. Il palpe ensuite la poitrine, les aisselles et les ganglions lymphatiques qui s'y trouvent (examen physique).
Il fait également des radiographies pulmonaires (mammographies) et des examens échographiques à intervalles réguliers. Chez les patientes à haut risque (par exemple avec des modifications génétiques), le médecin organise généralement également une IRM du sein.
Si les examens physiques ou d'imagerie révèlent des anomalies, d'autres examens sont nécessaires (tels que des tests sanguins, IRM, CT). Si nécessaire, le médecin orientera la patiente vers d'autres spécialistes (comme des radiologues) ou vers un centre de cancérologie du sein.
Visites de suivi : le calendrier
Les soins de suivi commencent dès que le traitement primaire (comme la chirurgie, la chimiothérapie et/ou la radiothérapie) est terminé. Votre médecin vous dira combien de temps et à quelle fréquence les examens de suivi ont un sens dans votre cas. Les experts recommandent le calendrier suivant pour les patients asymptomatiques :
- 1ère à 3ème année : discussion et examen palpatoire tous les trois mois ; Mammographie et échographie mammaire une fois par an
- à partir de la 4e année : tous les six mois examen et palpation ; Mammographie et échographie mammaire une fois par an.
- A partir de la 6ème année : dépistage précoce du cancer du sein (palpation, mammographie et échographie du sein une fois par an)
Cancer du sein : évolution de la maladie et pronostic
La progression du cancer du sein dans les cas individuels dépend de divers facteurs. Une chose est sûre : si un cancer du sein n'est pas traité (à temps), il forme des dépôts filles (métastases) dans d'autres parties du corps. Le traitement est alors plus difficile et agressif qu'aux premiers stades du cancer du sein. De plus, à mesure que la tumeur progresse, les chances de guérison diminuent.
Cancer du sein : les chances de guérison
Le cancer du sein peut être guéri chez la plupart des femmes s'il est reconnu à temps et traité correctement. Grâce aux progrès des traitements, les chances de survie du patient se sont améliorées. Le pronostic dans chaque cas individuel dépend de plusieurs facteurs. En plus du stade du cancer du sein au moment du diagnostic, cela inclut également le type de tumeur. Par exemple, le cancer du sein inflammatoire se développe de manière plus agressive que les autres formes de cancer du sein.
D'autres facteurs qui influencent les chances de guérison d'un cancer du sein sont, par exemple, l'état de santé général de la patiente et son âge. Le pronostic des patientes plus jeunes atteintes d'un cancer du sein est souvent moins favorable que celui des patientes plus âgées.
Vous pouvez en savoir plus sur le pronostic du cancer du sein dans l'article Cancer du sein : chances de guérison.
Prévenir le cancer du sein
Certains facteurs de risque de cancer du sein peuvent être évités ou du moins réduits. Dans cette optique, les experts recommandent les mesures préventives suivantes :
- Faites de l'exercice et de l'exercice régulièrement : les femmes qui font de l'activité physique pendant 30 à 60 minutes au moins cinq jours par semaine ont un risque de cancer du sein de 20 à 30 pour cent inférieur. C'est particulièrement vrai après la ménopause ! Les directives actuellement en vigueur recommandent au moins deux heures et demie d'exercice modéré ou 75 minutes d'exercice intense par semaine. Les patients doivent faire de la musculation deux jours par semaine.
- Maintenez un poids santé.
- Mangez moins d'acides gras saturés, tels que ceux qui contiennent des saucisses grasses, de la viande, du beurre et d'autres produits laitiers. En revanche, attention aux acides gras polyinsaturés (par exemple dans les huiles de poisson ou végétales). Ayez une alimentation équilibrée avec beaucoup de fruits, de légumes et de fibres.
- De plus, vous ne devez pas fumer et boire peu ou pas d'alcool.
- N'utilisez l'hormonothérapie substitutive (THS) pour la ménopause que si les symptômes de la ménopause (tels que les bouffées de chaleur) ne peuvent pas être soulagés par d'autres moyens ou sont très stressants. La prudence est également recommandée lors de l'utilisation d'autres préparations hormonales (telles que la pilule ou les hormones à base de plantes).
Surtout si vous avez déjà eu un cancer du sein, ces conseils peuvent vous aider et réduire le risque de rechute du cancer du sein.
Mots Clés: nourriture anatomie parasites