Polycythémie vraie
Astrid Leitner a étudié la médecine vétérinaire à Vienne. Après dix ans de pratique vétérinaire et la naissance de sa fille, elle se tourne - plus par hasard - vers le journalisme médical. Il est rapidement devenu évident que son intérêt pour les sujets médicaux et son amour de l'écriture étaient la combinaison parfaite pour elle. Astrid Leitner vit avec sa fille, son chien et son chat à Vienne et en Haute-Autriche.
En savoir plus sur les experts Tout le contenu de est vérifié par des journalistes médicaux.La polyglobulie vraie (PV) est une forme rare de cancer du sang à évolution lente. Il y a une augmentation incontrôlée des cellules sanguines, provoquant un épaississement du sang. Résultat : le risque de caillots sanguins (thrombose) augmente. Lisez ici quelles plaintes surviennent et comment le PV est traité.
Codes CIM pour cette maladie : Les codes CIM sont des codes internationalement reconnus pour les diagnostics médicaux. On les retrouve, par exemple, dans les lettres des médecins ou sur les certificats d'incapacité de travail. J45

Bref aperçu:
- Qu'est-ce que la polyglobulie vraie? Maladie rare des cellules hématopoïétiques de la moelle osseuse, forme de cancer du sang
- Pronostic : Si elle n'est pas traitée, le pronostic est défavorable ; avec traitement, la durée médiane de survie est de 14 à 19 ans.
- Traitement : saignées, médicaments (anticoagulants, cytostatiques, inhibiteurs de JAK), greffe de moelle osseuse, prévention de la thrombose
- Symptômes : fatigue, sueurs nocturnes, démangeaisons, douleurs osseuses, perte de poids, thrombose
- Causes : Modification génétique acquise (mutation)
- Facteurs de risque : vieillesse, antécédent de thrombose
- Diagnostic : tests sanguins, tests génétiques moléculaires pour un changement génétique, biopsie de la moelle osseuse, échographie
- Prévention : mode de vie sain, examen des changements génétiques dans l'accumulation familiale
Qu'est-ce que le PV ?
La polyglobulie vraie (polycythémie vraie, PV) est une maladie chronique rare des cellules hématopoïétiques de la moelle osseuse. Puisque les cellules se multiplient de manière incontrôlée, il s'agit d'une forme de cancer du sang : les médecins parlent aussi de « polyglobulie primaire » ou « maladie de Vaquez-Osler » ou « maladie de Vaquez-Osler ». Le PV appartient au groupe des « néoplasmes myéloprolifératifs » (MPN), un groupe de maladies malignes rares de la moelle osseuse.
Le terme polyglobulie (aussi: polyglobulie) signifie essentiellement une augmentation du nombre de globules rouges (érythrocytes), de l'hématocrite (proportion de composants sanguins solides) et de l'hémoglobine (pigment rouge du sang). Selon la cause, on distingue différentes formes de polyglobulie :
- Polyglobulie primitive : polyglobulie vraie (PV)
- Polyglobulie secondaire : par augmentation de la production d'érythropoïétine (une hormone qui favorise la formation de globules rouges dans la moelle osseuse, connue sous le nom d'érythropoïèse)
- Polyglobulie relative : due à un manque de liquide dans le corps, comme des vomissements sévères
Au cours de la PV, ce sont principalement les globules rouges et blancs qui se multiplient de manière incontrôlée, et dans une moindre mesure les plaquettes sanguines également. Une forme particulière de PV est la polyglobulie vera rubra, dans laquelle seuls les globules rouges se multiplient. Cependant, il se produit beaucoup moins fréquemment par rapport au PV.
PV augmente le risque de caillots sanguins et de thrombose. La proportion accrue de cellules sanguines (hématocrite) rend le sang plus épais, ce qui augmente le risque de thrombose. Dans le pire des cas, les organes internes ne sont plus suffisamment approvisionnés en sang. Cela peut entraîner des complications telles que des crises cardiaques et des accidents vasculaires cérébraux. Les caillots sanguins dans les veines (par exemple, la thrombose veineuse profonde) sont non seulement douloureux, mais provoquent parfois une embolie pulmonaire s'ils se détachent et sont lavés dans les poumons avec le sang.
Cours de Primaire
Un PV est insidieux et dans de nombreux cas ne déclenche aucun symptôme au début. Il y a deux phases de la maladie :
Phase chronique (phase polycythémique) : La production accrue de globules rouges peut durer jusqu'à 20 ans sans être remarquée.
Phase tardive progressive (phase passée) : chez jusqu'à 25 % des patients, la PV évolue en « myélofibrose secondaire ». La formation de sang n'a alors plus lieu dans la moelle osseuse, mais dans la rate ou le foie. Dans environ dix pour cent des cas, la PV se transforme en myélodysplasie (syndrome myélodysplasique, SMD) ou en leucémie myéloïde aiguë (LAM).
la fréquence
La PV est une maladie rare : chaque année, entre 0,4 et 2,8 % de la population en Europe la développe, les femmes à peu près aussi souvent que les hommes. Au moment du diagnostic, les personnes atteintes ont en moyenne entre 60 et 65 ans.
PV et handicap
Certains patients se sentent bien malgré leur maladie et sont pleinement capables de travailler. D'autres sont confrontés aux effets massifs de la polyglobulie vraie. Si des symptômes graves persistent, il est conseillé de soumettre une demande pour déterminer si la personne est gravement handicapée.
Vous pouvez obtenir des informations ainsi que les demandes de détermination du handicap grave dans la municipalité ou l'administration municipale respective ainsi qu'auprès des autorités sanitaires !
Quelle est mon espérance de vie avec PV ?
Le pronostic de PV varie d'un cas à l'autre. Si elle n'est pas traitée, la durée de survie est très courte, en moyenne de 1,5 an. Les patients traités ont une espérance de vie significativement meilleure avec une moyenne de 14 à 19 ans. La prévention des occlusions vasculaires (thromboembolie) et de la myélofibrose ainsi que de la leucémie aiguë, qui sont considérées comme les causes de décès les plus fréquentes, revêt ici une importance particulière.
Comment le primaire est-il traité ?
Le médecin décide quel traitement de la polyglobulie essentielle est le meilleur dans chaque cas, en fonction de l'évolution de la maladie et de l'état du patient. Les principaux objectifs du traitement sont de soulager les symptômes et de prévenir la thrombose et la progression de la maladie. Les maladies secondaires possibles de la PV sont la myélofibrose et la leucémie myéloïde aiguë.
Il est essentiel pour le traitement que le patient ait des contrôles réguliers avec le médecin. Le médecin prélève du sang à plusieurs reprises et adapte le traitement à la situation respective du patient. Par conséquent, il est courant que le médecin modifie plusieurs fois le traitement en cours.
Diminuer le risque de thrombose
Les mesures générales visant à réduire le risque de caillots sanguins comprennent :
- Normalisation du poids
- Exercice régulier
- Hydratation adéquate
- Éviter les longues périodes d'assise
- Traitement des maladies cardiovasculaires existantes
- Porter des bas de compression lors de longs voyages (en avion)
Abaisser l'hématocrite
La saignée est le moyen le plus rapide et le plus simple d'abaisser le niveau d'hématocrite. Pour ce faire, le médecin prélève d'abord 250 à 500 ml de sang du patient tous les deux à trois jours jusqu'à ce que la proportion de globules rouges dans le sang (chez les deux sexes) soit tombée en dessous de 45 %. Par la suite, l'intervalle de temps et la quantité de sang prélevé sont adaptés à la valeur d'hématocrite respective du patient. L'objectif est de maintenir en permanence la valeur de l'hématocrite en dessous de 45 %.
Comme alternative à la saignée, le médecin utilise ce qu'on appelle "l'érythrocytaphérèse". Cette procédure est similaire à la dialyse (lavage de sang en cas de maladies rénales) : le sang n'est pas débarrassé des toxines, mais des globules rouges (érythrocytes).
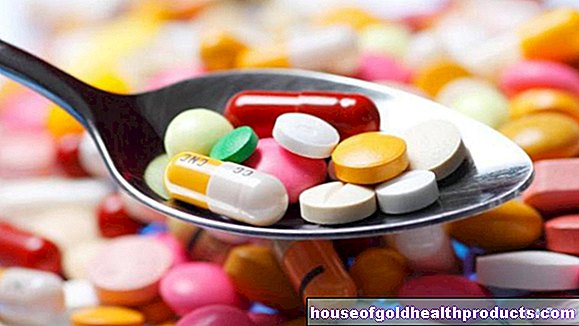
Des médicaments
- Les anticoagulants (agents antiplaquettaires) tels que l'acide acétylsalicylique empêchent les plaquettes de s'agglutiner et la formation de caillots sanguins.
- Les cytostatiques (poisons cellulaires) réduisent le nombre considérablement accru de cellules en inhibant la formation de nouvelles cellules sanguines dans la moelle osseuse. En variante, des substances messagères de type hormonal telles que l'interféron-alpha peuvent également être utilisées.
- Selon les dernières découvertes, les inhibiteurs dits JAK sont particulièrement adaptés au traitement de la PV. Ils inhibent l'activité de certaines substances qui provoquent la formation d'un trop grand nombre de cellules sanguines.
Greffe de cellules souches
La greffe de cellules souches est le seul traitement qui peut guérir la PV. Cependant, en raison de son risque d'effets secondaires graves, il ne convient qu'aux patients aux stades avancés de la maladie. Il prend la forme d'une infusion dans laquelle la moelle osseuse malade est remplacée par de la moelle saine provenant d'un donneur approprié. Avant de faire cela, cependant, toutes les cellules de la moelle osseuse malades du patient doivent être tuées au moyen d'une chimiothérapie et d'une radiothérapie puissantes.
Après la greffe, le patient reçoit des médicaments qui empêchent le nouveau système immunitaire, qui a également été transmis par le donneur, d'attaquer le corps du receveur. Pendant ce temps, le patient est particulièrement sensible aux infections. Il faut environ six mois pour que le nouveau système immunitaire s'adapte au corps. Une fois cette phase dépassée, les limites de la vie des personnes atteintes disparaissent généralement progressivement.
Que puis-je faire moi-même ?
Ces conseils vous aideront à soulager les symptômes typiques de la PV :
Fatigue : La plupart des patients PV éprouvent un épuisement et une fatigue sévères. On ne peut pas l'empêcher, mais dans certaines circonstances "géré" : Faites attention lorsque vous vous sentez particulièrement fatigué. Planifiez vos activités à venir quand vous vous sentez habituellement mieux. L'activité physique contrecarre également la fatigue et améliore votre sommeil.
Démangeaisons : Prendre un bain tiède avec un peu de bicarbonate de soude ou de flocons d'avoine crus avant de se coucher soulagera les démangeaisons. Utilisez un savon doux sans colorant et rincez bien, puis nourrissez votre peau avec une crème hydratante riche.
Sueurs nocturnes : Les vêtements légers et amples et le linge de lit en coton vous font moins transpirer. Préparez une serviette et un verre d'eau et essayez de ne rien manger de lourd avant d'aller vous coucher.
Alimentation : L'alimentation joue un rôle important, en particulier dans les maladies chroniques. Les fonctions physiques et psychologiques ne sont maintenues que lorsque les besoins énergétiques et nutritionnels sont satisfaits. Il n'y a pas de régime spécial pour influencer favorablement le PV.
S'il n'y a pas d'intolérances ou d'allergies, un régime qui est également bénéfique pour les personnes en bonne santé est conseillé. Nous recommandons un régime méditerranéen, considéré comme bon et équilibré dans sa composition, car il utilise beaucoup de légumes, de poisson et d'huiles végétales de haute qualité au lieu de graisses animales.
Recommandations générales pour une alimentation équilibrée :
- Mangez une variété d'aliments, en particulier des aliments à base de plantes.
- Mangez des fruits et des légumes quotidiennement : jusqu'à trois portions de légumes par jour, y compris des légumineuses et des noix.
- Privilégiez les produits céréaliers complets, en particulier le pain, les pâtes, le riz et la farine.
- Ne consommez que de petites quantités d'aliments d'origine animale : poisson une à deux fois, viande pas plus de 300 à 600 g par semaine.
- Evitez les graisses cachées, préférez les huiles végétales comme le colza ou l'huile d'olive.
- Utilisez le sel et le sucre avec parcimonie.
- Buvez suffisamment d'eau - environ 1,5 litre par jour.
- Évitez les boissons sucrées et alcoolisées.
- Préparez vos repas en douceur - faites cuire les aliments aussi longtemps que nécessaire et aussi brièvement que possible.
- Prenez votre temps pour manger.
- Surveillez votre poids et continuez à bouger.
Symptômes
Les symptômes de la polyglobulie vraie varient d'une personne à l'autre et dépendent en grande partie du stade de la maladie. De nombreux patients ne présentent aucun symptôme, surtout au début de la maladie. Précisément parce que le diagnostic n'est souvent posé que par hasard et que les personnes atteintes sont totalement asymptomatiques au moment où le diagnostic est posé, connaître la maladie est au départ un choc pour beaucoup.
La maladie débute toujours insidieusement, les symptômes ne progressent que lentement. Les signes de PV peuvent inclure :
- Lassitude, épuisement
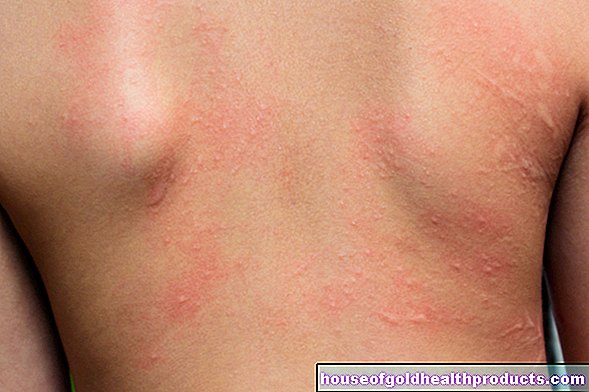
- Peau du visage rougie, peau et muqueuses bleu-rouge, hypertension artérielle (causée par le sang « épaissis »)
- Démangeaisons, surtout lorsque la peau est humidifiée avec de l'eau (affecte 70 pour cent des patients)
- Sueurs nocturnes et transpiration diurne excessive
- Douleur osseuse
- Perte de poids qui n'est ni voulue ni due à d'autres maladies
- Douleur abdominale (douleur diffuse dans la partie supérieure droite de l'abdomen) et sensation de plénitude due à l'hypertrophie de la rate (splénomégalie). En raison de l'augmentation de la production cellulaire, la rate doit décomposer un nombre particulièrement élevé de cellules sanguines anciennes et modifiées. De plus, dans une phase ultérieure de la maladie, la formation de cellules sanguines se déplace vers la rate.
- Problèmes circulatoires dans les mains et les pieds, troubles visuels, inconfort ou picotements dans les bras et les jambes (causés par des blocages dans les petits vaisseaux sanguins)
- Accident vasculaire cérébral, crise cardiaque, thrombose veineuse profonde (due à des blocages dans les gros vaisseaux sanguins)
Quelles sont les causes du PV ?
La PV est causée par un dysfonctionnement des cellules hématopoïétiques de la moelle osseuse. Ceci est déclenché par un changement génétique (mutation) qui peut être détecté chez presque tous les patients atteints de polyglobulie de Vaquez.
97 pour cent de tous les patients PV ont une mutation du gène JAK (abréviation de « Janus Kinase 2 »). Il provoque la multiplication incontrôlée des cellules hématopoïétiques. Trop de cellules sanguines sont produites, en particulier les globules rouges et blancs. Les plaquettes peuvent également être produites en excès et « épaissir » le sang. La conséquence est un risque accru de thrombose.
Même si le PV survient plus fréquemment dans certaines familles, il ne s'agit pas d'une maladie héréditaire classique : la modification génétique n'est pas transmise, mais ne se développe qu'au cours de la vie. Comment cela se produit est inconnu.
Qu'est-ce que le médecin?
Étant donné que la polyglobulie vraie ne provoque généralement aucun symptôme aux premiers stades, la suspicion de PV n'apparaît souvent que comme une découverte fortuite lors d'analyses sanguines de routine. Il est à noter que le nombre de globules rouges et l'hématocrite sont significativement augmentés. Une autre indication est l'augmentation du nombre de plaquettes et de leucocytes.
Si ces valeurs sanguines sont élevées, le médecin de famille oriente généralement le patient vers un médecin (hématologue) spécialisé dans les troubles sanguins pour plus de précisions.
Cela rend le diagnostic de PV basé sur trois critères :
Valeurs sanguines : Les valeurs typiques de PV sont des valeurs accrues des cellules hématopoïétiques et de l'hématocrite. La valeur normale de l'hématocrite est de 37 à 45 pour cent pour les femmes et de 40 à 52 pour cent pour les hommes. Au moment du diagnostic, les patients PV ont souvent des valeurs supérieures à 60%.
Mutation JAK2 : À l'aide de méthodes de génétique moléculaire, le sang est examiné à la recherche de modifications génétiques (mutations).
Particularités de la moelle osseuse : Afin de pouvoir examiner la moelle osseuse à la recherche de changements typiques, le médecin prélève une petite quantité de moelle osseuse sur le patient sous anesthésie locale ou courte.
Les modifications vasculaires ou les caillots sanguins existants ainsi que la rate qui est généralement hypertrophiée dans le PV peuvent être diagnostiqués à l'aide d'une échographie, entre autres.
Empêcher
Étant donné que la cause du changement génétique qui cause la maladie est inconnue, il n'y a pas de recommandations pour prévenir la PV. Si la polyglobulie essentielle survient plus fréquemment dans une famille, un conseil génétique est recommandé. Un médecin spécialement formé utilise un test sanguin pour déterminer si quelqu'un a la mutation du gène JAK.
Si le changement génétique correspondant est détecté, cela ne signifie pas nécessairement que le PV éclate réellement !
Mots Clés: médecine douce médicaments grossesse