La thyroïdite d'Hashimoto
Martina Feichter a étudié la biologie avec une spécialité pharmacie à Innsbruck et s'est également immergée dans le monde des plantes médicinales. De là, il n'était pas loin d'autres sujets médicaux qui la captivent encore à ce jour. Elle a suivi une formation de journaliste à l'Académie Axel Springer de Hambourg et travaille pour depuis 2007 - d'abord en tant que rédactrice et depuis 2012 en tant que rédactrice indépendante.
En savoir plus sur les experts Tout le contenu de est vérifié par des journalistes médicaux.
La maladie auto-immune La thyroïdite de Hashimoto est la forme la plus courante de thyroïdite - elle représente environ 80 pour cent de tous les cas de thyroïdite. Les femmes sont environ neuf fois plus susceptibles de développer une thyroïdite de Hashimoto que les hommes. Dans la plupart des cas, la maladie survient entre 40 et 50 ans. En savoir plus sur les causes, le diagnostic et le traitement de la thyroïdite de Hashimoto ici !
Codes CIM pour cette maladie : Les codes CIM sont des codes internationalement reconnus pour les diagnostics médicaux. On les retrouve, par exemple, dans les lettres des médecins ou sur les certificats d'incapacité de travail. E06
Deux formes de dégradé
La thyroïdite d'Hashimoto est également appelée thyroïdite lymphocytaire chronique, thyroïdite chronique d'Hashimoto ou (plus rarement) maladie d'Hashimoto. Parfois, vous rencontrez les termes thyroïdite auto-immune, syndrome de Hashimoto, maladie de Hashimoto ou le nom court Hashimoto.
Il existe deux formes de thyroïdite de Hashimoto :
- Dans la forme classique, la glande thyroïde grossit (formation de goitre), mais perd sa fonction.
- Dans la forme atrophique, le tissu thyroïdien est détruit et l'organe s'atrophie.
En Allemagne, la forme atrophique de la thyroïdite de Hashimoto est observée plus fréquemment que la forme classique.
Thyroïdite de Hashimoto : cause
La maladie de la thyroïde La thyroïdite de Hashimoto est auto-immune, ce qui signifie que le corps commence à former des anticorps contre les protéines de la glande thyroïde pour des raisons encore inconnues. Cela conduit à une inflammation chronique de la glande thyroïde. À long terme, le tissu thyroïdien constamment enflammé peut être détruit, entraînant une thyroïde sous-active (hypothyroïdie). En fait, la thyroïdite de Hashimoto est la cause la plus fréquente d'hypothyroïdie.
Étant donné que la thyroïdite de Hashimoto peut survenir dans les familles, les experts soupçonnent qu'il existe une prédisposition génétique à la maladie.
L'inflammation du foie de type C (hépatite C) joue également apparemment un rôle dans le développement de la maladie.
Parfois, les patients atteints de thyroïdite de Hashimoto souffrent également d'autres maladies auto-immunes telles que la maladie d'Addison, le diabète de type 1, la maladie cœliaque ou une forme sévère d'anémie (anémie pernicieuse).
Thyroïdite de Hashimoto: symptômes
La thyroïdite de Hashimoto est indolore. Sinon, il n'y a pratiquement aucun symptôme, c'est pourquoi la maladie n'est souvent découverte qu'à un stade avancé - lorsqu'elle a conduit à une thyroïde sous-active (hypothyroïdie). Ensuite, il y a des plaintes plus prononcées telles que:
- fatigue constante, faiblesse et épuisement,
- Désintérêt et mécontentement,
- Problèmes de concentration et mauvaise mémoire
- Enrouement,
- Hypersensibilité au froid,
- Constipation,
- Prise de poids malgré des habitudes alimentaires inchangées,
- peau sèche et ongles cassants,
- cheveux cassants et chute de cheveux accrue,
- Troubles du cycle menstruel et baisse de la fertilité aussi
- augmentation des taux de graisse dans le sang.
Encéphalopathie de Hashimoto
Une maladie du cerveau peut se développer en association avec la thyroïdite de Hashimoto. Cette encéphalopathie de Hashimoto entraîne une variété de symptômes neurologiques et psychiatriques tels que des déficits cognitifs, des états de confusion, des psychoses, une somnolence temporaire pouvant aller jusqu'au coma, des crises d'épilepsie et des troubles du mouvement (ataxie).
Thyroïdite de Hashimoto : diagnostic
Au début, le médecin recueillera les antécédents médicaux du patient (anamnèse) lors d'une discussion détaillée. Un test sanguin ultérieur peut confirmer le soupçon que la glande thyroïde est dysfonctionnelle à la suite de la thyroïdite de Hashimoto. La concentration des hormones thyroïdiennes T3 et T4 ainsi que celle de la TSH sont mesurées. La TSH est une hormone hypophysaire qui stimule la thyroïde pour produire des hormones. De plus, l'échantillon de sang est examiné à la recherche d'anticorps contre les protéines de la glande thyroïde.
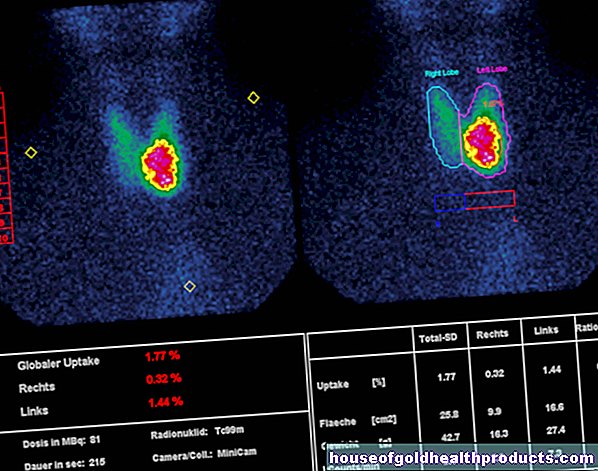
Un examen échographique de la glande thyroïde appuie le diagnostic de Hashimoto en tant que méthode d'imagerie. C'est le résultat typique avec Hashimoto : la glande thyroïde est plus petite que la normale et avec une structure uniformément sombre à l'échographie.
À l'aide d'une biopsie à l'aiguille fine, le médecin peut prélever un échantillon de tissu de la glande thyroïde afin de l'examiner de plus près : dans la thyroïdite de Hashimoto, on peut trouver beaucoup plus de globules blancs dans le tissu que la normale.
D'autres examens peuvent être nécessaires pour clarifier l'encéphalopathie de Hashimoto, comme l'analyse d'un échantillon de liquide céphalo-rachidien (liqueur) et une mesure de l'activité électrique cérébrale (EEG).
Thyroïdite de Hashimoto : thérapie
Il n'y a pas de thérapie pour la cause d'Hashimoto. Les symptômes résultant de l'hypothyroïdie qui survient peuvent cependant être traités en remplaçant l'hormone thyroïdienne manquante : les patients reçoivent généralement des comprimés contenant l'hormone artificielle lévothyroxine à vie. Pour une absorption optimale dans l'organisme, le médicament doit être pris le matin à jeun.
Si la maladie a entraîné une hypertrophie de la glande thyroïde (goitre), le traitement de Hashimoto peut consister en une ablation chirurgicale de l'organe.
L'encéphalopathie de Hashimoto peut généralement être bien traitée avec une forte dose de cortisone (prednisolone).
Vivre avec Hashimoto : régime
Un apport accru en iode peut jouer un rôle dans le développement de la thyroïdite de Hashimoto et peut-être aussi avoir un impact négatif sur l'évolution de la maladie. Par conséquent, les patients atteints d'iode de Hashimoto doivent éviter les doses trop élevées, c'est-à-dire qu'aucun comprimé d'iode ne doit être pris et que l'apport d'iode provenant des aliments doit être surveillé. Les poissons de mer (comme le maquereau, le hareng, le lieu noir) et les fruits de mer, par exemple, sont très riches en iode.
Hashimoto chez les enfants et les adolescents
Si les enfants et les adolescents atteints de thyroïdite de Hashimoto développent un goitre (goitre) ou une thyroïde sous-active, le médecin prescrira la prise d'hormones thyroïdiennes.
Thyroïdite de Hashimoto : pronostic
L'évolution de la maladie dans la thyroïdite de Hashimoto ne peut pas être prédite. Ce n'est que rarement que la maladie se résout spontanément.
La destruction du tissu thyroïdien causée par l'inflammation chronique ne peut plus être inversée. L'hypothyroïdie qui se développe au cours de la thyroïdite de Hashimoto nécessite généralement un apport à vie d'hormones thyroïdiennes.
Mots Clés: médecine douce diète médecine palliative