Inflammation du nerf optique
et Martina Feichter, rédactrice médicale et biologisteMareike Müller est rédactrice indépendante au service médical et médecin assistante en neurochirurgie à Düsseldorf. Elle a étudié la médecine humaine à Magdebourg et a acquis une grande expérience médicale pratique lors de ses séjours à l'étranger sur quatre continents différents.
En savoir plus sur les expertsMartina Feichter a étudié la biologie avec une spécialité pharmacie à Innsbruck et s'est également immergée dans le monde des plantes médicinales. De là, il n'était pas loin d'autres sujets médicaux qui la captivent encore à ce jour. Elle a suivi une formation de journaliste à l'Académie Axel Springer de Hambourg et travaille pour depuis 2007 - d'abord en tant que rédactrice et depuis 2012 en tant que rédactrice indépendante.
En savoir plus sur les experts Tout le contenu de est vérifié par des journalistes médicaux.
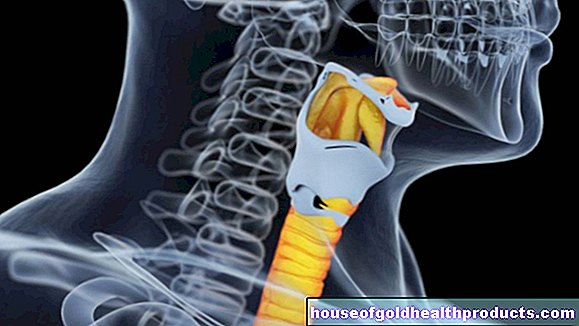
Une inflammation du nerf optique (névrite nerveuse optique, névrite optique) peut survenir dans le cadre de diverses pathologies. Elle est étroitement liée à la sclérose en plaques. La vue du patient est considérablement réduite en très peu de temps. L'inflammation du nerf optique peut souvent être bien traitée avec des médicaments si le traitement est commencé à temps. Ici, vous pouvez lire tout ce que vous devez savoir sur l'inflammation du nerf optique.
Codes CIM pour cette maladie : Les codes CIM sont des codes internationalement reconnus pour les diagnostics médicaux. On les retrouve, par exemple, dans les lettres des médecins ou sur les certificats d'incapacité de travail. H46
Inflammation du nerf optique: description
Dans le cas d'une inflammation du nerf optique (névrite nerveuse optique), le nerf optique qui permet de voir est enflammé. Il quitte la rétine au niveau de la papille en direction du cerveau et y transmet les signaux générés par l'incidence de la lumière sur la rétine. L'inflammation du nerf optique affecte souvent les deux yeux chez les enfants; mais sinon, il est généralement unilatéral.
Selon l'endroit où l'inflammation se produit, une distinction est faite entre deux formes d'inflammation du nerf optique - la papillite et la névrite rétrobulbaire :
- Papillite (neuropapillite optique) : inflammation du nerf optique de l'œil au niveau de la papille. Elle s'accompagne d'un gonflement de la papille.
- Névrite rétrobulbaire : inflammation du nerf optique derrière l'œil. La papille n'est pas gonflée ici. Cette forme est la plus courante.
De plus, une distinction est faite entre les formes typiques et atypiques d'inflammation du nerf optique en fonction de la cause : La plus courante est l'inflammation typique du nerf optique, qui survient soit dans le cadre de la sclérose en plaques, soit de cause inconnue. L'inflammation atypique du nerf optique a d'autres causes (voir ci-dessous : Causes et facteurs de risque).
Inflammation du nerf optique : fréquence
L'inflammation typique du nerf optique est la maladie tendineuse la plus fréquente chez les jeunes adultes. La plupart des patients ont entre 18 et 45 ans. En principe, cependant, la maladie peut survenir à tout âge.
La grande majorité des patients sont blancs. Dans les pays occidentaux, environ quatre personnes sur 100 000 développent chaque année une névrite optique typique. Les femmes sont 3,4 fois plus susceptibles d'être touchées que les hommes. Plus de maladies sont enregistrées au printemps qu'à d'autres moments de l'année - probablement parce que le corps libère moins de mélatonine, une hormone protectrice au printemps.
Il existe peu de données épidémiologiques sur la fréquence des inflammations atypiques du nerf optique. On sait cependant que cette forme de névrite optique survient plus fréquemment chez les Afro-caribéens et les Asiatiques que chez les Européens. En Allemagne, l'inflammation atypique du nerf optique représente environ trois pour cent de tous les cas. Elle est donc beaucoup plus rare que la névrite optique typique. Autre différence : les patients présentant une inflammation atypique du nerf optique sont généralement un peu plus âgés (environ 40 ans).
Inflammation du nerf optique: symptômes
L'inflammation du nerf optique entraîne principalement une diminution de la vision. La vision se détériore considérablement en quelques heures ou jours. L'acuité visuelle diminue considérablement, en particulier dans la zone centrale du champ visuel. Les patients rapportent qu'ils voient à travers un verre dépoli ou à travers un voile gris.
Dans la plupart des cas, il y a aussi une douleur sourde dans l'œil, qui augmente avec les mouvements oculaires et la pression sur le globe oculaire. Parfois, la douleur n'est perçue que comme un inconfort.
Un autre symptôme courant de l'inflammation du nerf optique est la désaturation des couleurs : les couleurs sont perçues comme plus sombres et plus ternes.
De plus, environ 30 % des patients présentant une inflammation du nerf optique perçoivent des éclairs lumineux ou d'autres phénomènes lumineux (photopsie).
Dans ce qu'on appelle la neuromyélite optique (une forme d'inflammation atypique du nerf optique), le phénomène d'Uthoff peut survenir pendant ou après la progression de la maladie : la vue de l'œil affecté se détériore dès que la température corporelle augmente (par sauna).
En général, avec la névrite optique atypique, des symptômes autres que ceux décrits ici peuvent survenir.
Inflammation du nerf optique : causes et facteurs de risque
Causes de l'inflammation typique du nerf optique
L'inflammation typique du nerf optique se développe généralement dans le contexte de la sclérose en plaques.Dans cette maladie auto-immune, le système immunitaire attaque la couche protectrice (gaine de myéline) des fibres nerveuses, ce qui altère la transmission des signaux nerveux. Une atteinte du nerf optique entraîne une inflammation du nerf optique. Après quelques semaines, l'activité inflammatoire diminue spontanément et la fonction visuelle s'améliore à nouveau. Cependant, les dommages au nerf optique ne sont généralement pas complètement réversibles.
En plus de la névrite de l'opium liée à la SEP, il existe également une inflammation typique du nerf optique de cause inconnue (idiopathique).
Causes de l'inflammation atypique du nerf optique
Selon le mécanisme de la maladie, il existe trois groupes d'inflammation atypique du nerf optique :
- Inflammation atypique du nerf optique en tant que manifestation d'une maladie auto-immune telle que la neuromyélite optique, le sarcoïde ou le lupus érythémateux
- inflammation atypique du nerf optique qui se développe après infection (post-infectieuse) ou vaccination (post-vaccination)
- Inflammation atypique du nerf optique qui se produit dans le cadre d'une infection (déclenchée directement ou indirectement par l'agent pathogène respectif), par exemple dans la maladie de Lyme, la syphilis ou sous forme de neurorétinite (une inflammation simultanée du nerf optique et de la rétine, par exemple dans le cas du chat maladie causée par la bactérie Bartonella)
Les causes rares sont les médicaments (comme le tamoxifène pour le cancer du sein ou l'éthambutol pour la tuberculose) ou les intoxications (par exemple avec l'alcool, la nicotine ou le plomb).
Inflammation du nerf optique : examens et diagnostic
Afin de pouvoir poser le diagnostic d'« inflammation du nerf optique », votre médecin vous demandera d'abord en détail vos antécédents médicaux (anamnèse). Il vous posera entre autres les questions suivantes :
- Quand votre vision s'est-elle détériorée ?
- Les mouvements oculaires vous causent-ils de la douleur ?
- La vision est-elle pire d'un côté que de l'autre ?
- Avez-vous récemment eu un rhume ou de la fièvre?
- Des membres de votre famille ont-ils déjà eu des symptômes similaires ?
- Souffrez-vous d'une maladie sous-jacente (par exemple, sclérose en plaques, lupus érythémateux) ?
- Avez-vous des cas connus de sclérose en plaques dans votre famille ?
- Avez-vous des vertiges ou avez-vous remarqué des faiblesses dans vos muscles?
- Fumez-vous, buvez-vous de l'alcool ou prenez-vous des médicaments régulièrement?
- Les symptômes s'aggravent-ils lorsqu'il fait chaud (par exemple, en prenant un bain, en s'asseyant dans le sauna ou en faisant du sport) ?
- Percevez-vous des éclairs de lumière ?
Investigations dans l'inflammation du nerf optique
Ceci est suivi de divers examens de la vue.
Détermination de l'acuité visuelle
Votre acuité visuelle est déterminée à l'aide d'un tableau de lettres ou de chiffres fixé à une certaine distance. Elle est réduite en cas d'inflammation du nerf optique. L'acuité visuelle à faible contraste est sévèrement altérée dans la phase aiguë et récupère plus lentement que l'acuité visuelle et le champ visuel.
Test de la réaction pupillaire
Après cela, votre médecin éclairera à tour de rôle une petite lampe dans vos yeux et observera la réaction de vos pupilles. Habituellement, les deux pupilles se rétrécissent de manière égale, quel que soit l'œil dans lequel le médecin dirige le cône de lumière.
Dans la névrite rétrobulbaire, cependant, ce qu'on appelle un défaut relatif de la pupille afférente (RAPD) est souvent présent. Cela signifie que le nerf optique de l'œil affecté ne conduit pas les signaux lumineux entrants dans le cerveau ainsi que l'autre nerf optique. En conséquence, les deux pupilles se contractent moins lorsque le médecin dirige la lumière sur l'œil malade et davantage lorsqu'elle éclaire l'œil sain.
Examen de la mobilité oculaire
Le médecin vérifiera également la mobilité de vos yeux. Pour ce faire, vous ne devez suivre son doigt ou un stylo qu'avec votre regard (pas avec toute votre tête) et indiquer si les mouvements des yeux vous font mal ou si vous voyez une vision double.
Détermination du champ de vision
Ensuite, votre champ visuel sera testé. C'est la zone de l'environnement que les yeux peuvent voir sans bouger la tête. Le champ visuel peut être vérifié grossièrement avec les doigts de l'examinateur. Le médecin déplace son doigt dans différentes directions devant vos yeux et vous devez vous avertir dès que vous voyez ou ne voyez plus le doigt dans votre champ de vision.
Avec un périmètre dit, le contrôle du champ visuel peut être effectué plus précisément. Différents points lumineux clignotent, que vous devez reconnaître dans votre champ de vision. Avec l'inflammation du nerf optique, il y a souvent une restriction du champ de vision dans la zone centrale (scotome central).
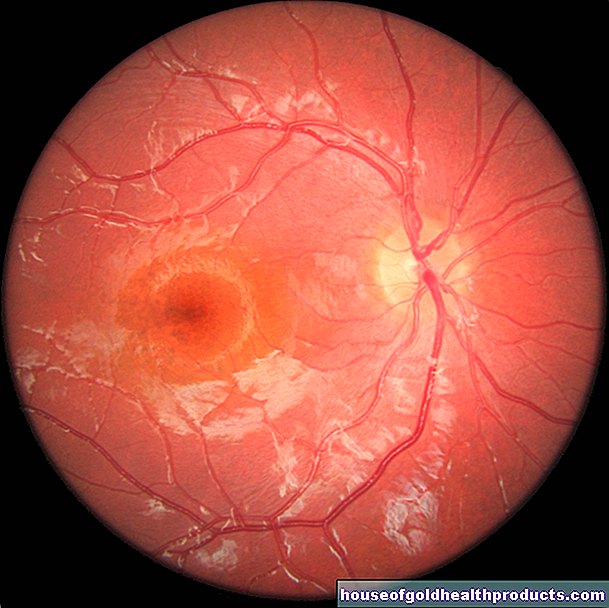
Examen du fond d'oeil
Le médecin met ensuite en miroir le fond de votre œil (fonduscopie ou fondoscopie). Pour ce faire, il brille dans vos yeux avec un ophtalmoscope. Ainsi, il peut juger de la rétine. Entre autres choses, il fait attention aux changements dans les vaisseaux sanguins et au point où le nerf optique quitte l'œil (papille).
Le fond d'œil est généralement normal pour la névrite rétrobulbaire. La papille n'est modifiée que dans environ 30 % des cas. En revanche, dans la papillite, la papille est généralement rouge et enflée.
Examen de la perception des couleurs
Votre perception des couleurs est également testée. Dans le cas de la névrite optique typique, la saturation des couleurs pour le rouge en particulier est affaiblie.
Test de conduction du nerf optique
À l'aide de potentiels évoqués visuellement (PEV), la vitesse de conduction du nerf optique peut être vérifiée. Dans cette méthode de mesure, des électrodes sont fixées à votre tête. Après avoir stimulé votre nerf optique en montrant des images, les électrodes sont utilisées pour mesurer quels signaux arrivent dans le cerveau via le nerf optique et à quelle vitesse. Si le nerf optique est enflammé, les valeurs mesurées sont souvent modifiées.
Inflammation du nerf optique : diagnostic avancé
Une fois que votre médecin aura déterminé s'il s'agit d'une inflammation typique ou atypique du nerf optique, d'autres tests seront effectués. Avec leur aide, on veut découvrir la cause de la névrite nerveuse optique.
Si une inflammation typique du nerf optique survient pour la première fois, le patient développera une sclérose en plaques (SEP) dans environ 30% des cas au cours des cinq prochaines années. Pour les diagnostiquer, une imagerie par résonance magnétique (IRM) est réalisée au niveau de la tête et de la colonne vertébrale. Une ponction du liquide céphalo-rachidien est également nécessaire : un échantillon du liquide céphalo-rachidien (liqueur) est prélevé dans la colonne lombaire à l'aide d'une fine aiguille creuse et examiné à la recherche de signes d'inflammation pouvant indiquer la SEP.
L'inflammation atypique du nerf optique peut être causée par d'autres maladies. Pour cette raison, le sang est souvent prélevé afin de l'examiner pour divers agents pathogènes ou anticorps.
Inflammation du nerf optique : Différenciation des autres maladies
Le médecin doit également examiner s'il existe une autre affection qui provoque des symptômes similaires à l'inflammation du nerf optique. La papille congestive fait partie de ces diagnostics différentiels. Il survient lorsque la pression intracrânienne augmente et provoque des symptômes similaires, mais ne restreint généralement pas la vision dans la même mesure que la névrite optique.
L'empoisonnement à l'alcool, par exemple, peut également se présenter comme une inflammation du nerf optique. En règle générale, cependant, cela se produit toujours des deux côtés.
Les diagnostics différentiels possibles sont également d'autres maladies oculaires telles que la neuropathie optique ischémique antérieure (AION; souvent dans le diabète sucré) et la neuropathie optique héréditaire de Leber (LHON).
Inflammation du nerf optique: traitement
L'inflammation du nerf optique est généralement traitée avec des glucocorticoïdes à forte dose ("cortisone"). Ceux-ci ont des effets anti-inflammatoires et immunosuppresseurs (suppression des réactions immunitaires). Le traitement accélère la disparition de l'inflammation, mais n'affecte pas la vue ultime. Les glucocorticoïdes sont généralement administrés les premiers jours sous forme de perfusion puis sous forme de comprimés, mais parfois uniquement sous forme de comprimés. Dans les deux cas, le traitement peut être progressivement ralenti à la fin en administrant des comprimés à des doses toujours plus faibles.
En raison des risques et des effets secondaires possibles (tels que les ulcères d'estomac), le traitement à la cortisone à haute dose est souvent effectué en tant que patient hospitalisé. Pour protéger la muqueuse gastrique, certains patients reçoivent des médicaments spéciaux (par exemple, des inhibiteurs de la pompe à protons) pendant le traitement.
Si l'inflammation du nerf optique survient en rapport avec une infection bactérienne, le traitement à la cortisone doit être complété par une antibiothérapie dans les premiers jours.
La sclérose en plaques, le sarcoïde et d'autres maladies systémiques sous-jacentes à la névrite optique peuvent nécessiter des mesures thérapeutiques supplémentaires.
Quand la cortisone n'aide pas
Si un traitement (répété) à la cortisone n'améliore pas suffisamment les symptômes de l'inflammation du nerf optique, dans certains cas, la plasmaphérèse ou l'immunoadsorption - deux méthodes de lavage du sang (aphérèse) - peuvent être envisagées. Au cours de la plasmaphérèse, le plasma sanguin et ses composants dissous (tels que les anticorps) sont échangés. Au cours de l'adsorption immunitaire, des composants solubles spécifiques du système immunitaire sont filtrés du sang. Cela peut être utile dans le traitement des maladies auto-immunes.
Dans la névrite optique due au lupus érythémateux, un traitement par l'immunosuppresseur cyclophosphamide peut être tenté si la cortisone ne fonctionne pas.
Contrôles
Un contrôle doit avoir lieu au plus tard deux semaines après la première visite chez l'ophtalmologiste. D'autres contrôles dépendent des résultats.
Si le patient a une maladie sous-jacente connue telle que la sclérose en plaques, des examens à long terme par le spécialiste traitant (par exemple un neurologue) sont conseillés.
Inflammation du nerf optique: évolution de la maladie et pronostic
Une inflammation typique du nerf optique guérit généralement en cinq semaines environ avec un traitement cohérent. Cependant, la perception des couleurs et des contrastes est généralement quelque peu limitée à long terme.
La probabilité de développer à nouveau une inflammation du nerf optique dans le même ou l'autre œil dans les dix ans est en moyenne de 35 %. À y regarder de plus près, ce qui suit s'applique : Si la première maladie est associée à la sclérose en plaques (SEP), le risque de rechute est significativement plus élevé à 48 %. En revanche, dans la névrite optique typique sans développer de SEP, il est de 24%.
La probabilité qu'une inflammation du nerf optique devienne le premier signe de sclérose en plaques au fil du temps dépend, entre autres, de la possibilité de détecter des foyers dits démyélinisants en IRM. Ce sont des points focaux sur les fibres nerveuses où la gaine de myéline (également appelée gaine de myéline) a été détruite :
Environ 15 % de tous les patients sans foyer de démyélinisation ont développé une SEP cinq ans après la névrite optique. Si un ou deux foyers démyélinisants sont trouvés, ce pourcentage est de 35 pour cent. Et si la névrite optique présente pour la première fois plus de trois foyers de démyélinisation à l'IRM, environ la moitié des personnes atteintes développeront une SEP dans les cinq ans.
En cas d'inflammation atypique du nerf optique, le pronostic visuel est pire qu'avec la névrite optique typique : l'acuité visuelle des personnes atteintes est généralement plus altérée.
Concernant l'évolution et le pronostic de l'inflammation du nerf optique, une distinction doit être faite entre la névrite rétrobulbaire et la papillite. En principe, un bilan de santé doit être effectué par le médecin une fois par semaine pendant les trois premières semaines. Après cela, l'intervalle de temps entre les commandes doit être sélectionné individuellement.
Mots Clés: ménopause remèdes maison à base de plantes médicinales Maladies