Asthme allergique
Tanja Unterberger a étudié le journalisme et les sciences de la communication à Vienne. En 2015, elle a commencé son travail en tant que rédactrice médicale chez en Autriche. En plus de la rédaction de textes spécialisés, d'articles de magazines et d'actualités, le journaliste possède également une expérience dans le podcasting et la production vidéo.
En savoir plus sur les experts Tout le contenu de est vérifié par des journalistes médicaux.L'asthme allergique (également connu sous le nom d'asthme bronchique allergique) est une maladie pulmonaire chronique qui est déclenchée par le contact avec divers allergènes. L'asthme allergique est la forme la plus courante d'asthme bronchique et entraîne une toux sévère, un essoufflement et un essoufflement soudain chez les personnes touchées. En savoir plus sur le traitement, les déclencheurs et les symptômes de la maladie ici !
Codes CIM pour cette maladie : Les codes CIM sont des codes internationalement reconnus pour les diagnostics médicaux. On les retrouve, par exemple, dans les lettres des médecins ou sur les certificats d'incapacité de travail. J45J46
![]()
Bref aperçu
- Traitement : Éviter le contact avec des substances allergènes ; Bien traitable avec des médicaments (par exemple, spray contre l'asthme, immunothérapie contre les allergies).
- Pronostic : Actuellement, l'asthme allergique ne peut pas être guéri, mais les personnes touchées peuvent elles-mêmes influencer positivement l'évolution de la maladie.
- Symptômes : Les symptômes typiques sont la toux, l'essoufflement et l'essoufflement soudain.
- Causes : est particulièrement souvent déclenchée par le pollen, les excréments d'acariens, les allergènes de la fourrure des animaux domestiques ou les spores de moisissures.
- Facteurs de risque : Certains facteurs (ex : gènes, fumée secondaire, hygiène excessive) favorisent le développement de la maladie.
- Fréquence : L'asthme allergique est généralement plus fréquent au sein de la famille. 25 à 40 pour cent de tous les patients présentant une allergie au pollen non traitée développent un asthme allergique.
- Diagnostic : Le médecin établit le diagnostic au moyen d'un examen physique et d'un test de la fonction pulmonaire, entre autres.
Que pouvez-vous faire contre l'asthme allergique?
Les personnes souffrant d'asthme allergique sont souvent moins productives. Cela a un effet négatif sur la vie quotidienne et la vie professionnelle. Le but du traitement est donc de soulager les personnes atteintes de leurs maux et de les remettre en forme. Dans le traitement de l'asthme allergique, en plus des médicaments (par exemple spray pour l'asthme), un changement de mode de vie est au premier plan : En apprenant à gérer les déclencheurs de l'allergie, ils améliorent eux-mêmes leur qualité de vie.
Traitement sans médicament
Les mesures sans médicament sont tout aussi importantes dans le traitement de l'asthme allergique que la thérapie médicamenteuse. Ce qui suit est donc recommandé pour les personnes concernées :
Éviter de déclencher la cause
Pour les personnes souffrant d'asthme allergique, la première chose à faire est de savoir quels facteurs et quelles situations provoquent ou aggravent les symptômes. Les médecins conseillent aux personnes concernées d'éviter autant que possible ces déclencheurs. Bien sûr, c'est plus facile à dire qu'à faire dans la vie de tous les jours. Cependant, il existe quelques moyens de se protéger dans une certaine mesure contre les allergènes déclencheurs :
Acariens : Si vous êtes allergique aux acariens, vous pouvez utiliser une housse de matelas anti-acariens. Lavez régulièrement le linge de lit à au moins 60 degrés Celsius. N'utilisez pas d'« attrape-poussière » comme des tapis, des rideaux épais ou des fourrures à la maison ou des peluches dans le lit de votre enfant. Essayez d'éviter une humidité accrue (plus de 50 %) et des températures supérieures à 22 degrés Celsius dans les pièces. Une ventilation régulière aide.
Moisissures : Les moisissures se produisent partout où il fait humide, par exemple sur et autour des plantes en pot. Évitez de le faire si vous pensez être allergique aux moisissures. Ici aussi, il est conseillé d'aérer régulièrement et de maintenir un faible taux d'humidité ; cela est particulièrement vrai pour la salle de bain. Il est préférable d'éviter d'utiliser un humidificateur.
Pollen : À l'aide d'un calendrier pollinique, vous pouvez savoir quand et où quel pollen se déplace - évitez autant que possible ces régions ou ces moments. S'il y a une quantité particulièrement élevée de pollen, prenez une douche et lavez-vous les cheveux tous les jours avant de vous coucher. Évitez de ranger des vêtements qui contiennent du pollen dans la chambre. De plus, ne suspendez pas le linge à l'extérieur pour le faire sécher. Certains modèles de filtres à pollen dits électriques se sont également avérés efficaces, qui utilisent un ventilateur pour guider l'air ambiant à travers un ensemble de filtres à pores très fins et peuvent ainsi réduire considérablement le nombre de pollens.
Médicaments : certains médicaments, comme les bêta-bloquants, utilisés pour traiter les maladies cardiaques peuvent augmenter le risque de crise d'asthme. Certains analgésiques (par exemple avec les ingrédients actifs de l'acide acétylsalicylique ou de l'ibuprofène) peuvent également aggraver les symptômes chez les asthmatiques. Par conséquent, parlez à votre médecin si vous prenez un nouveau médicament. Si nécessaire, il vous prescrira un principe actif différent au cas où vous auriez besoin du médicament. Par exemple, les asthmatiques tolèrent généralement très bien le paracétamol, un analgésique.
Ajuster le mode de vie
Les personnes souffrant d'asthme allergique peuvent elles-mêmes faire beaucoup pour contribuer au succès de la thérapie et ainsi améliorer leur qualité de vie.
Cela comprend, entre autres :
- Rendez-vous régulièrement chez le pneumologue pour faire contrôler l'évolution de la maladie.
- Assurez-vous de recevoir un plan de traitement individuel et écrit qui comprend également un plan d'urgence (par exemple, que faire en cas de crise d'asthme aiguë ?).
- Faites attention à l'utilisation correcte et régulière du médicament et du plan de traitement.
- Participez à un cours de formation sur l'asthme dans lequel vous apprenez, par exemple, comment utiliser correctement le médicament, comment utiliser le plan de traitement ou comment se comporter en cas d'urgence.
- Si vous manquez de médicaments, obtenez une nouvelle ordonnance à temps.
- Assurez-vous que l'environnement est sans fumée. Cela ne s'applique pas seulement aux asthmatiques eux-mêmes, mais surtout aux parents dont les enfants sont asthmatiques ! La fumée secondaire est un déclencheur puissant et dangereux de crises d'asthme et peut avoir un effet négatif sur l'évolution de la maladie chez les enfants asthmatiques.
Régime alimentaire pour l'asthme allergique
Les asthmatiques qui mangent consciemment beaucoup de fruits, de légumes et de produits à grains entiers ont souvent moins de symptômes et une meilleure qualité de vie. Par contre, beaucoup de viande, de sucre et de sel peuvent aggraver les symptômes. Incidemment, ceux qui ont une alimentation saine et équilibrée réduisent également le risque de développer de l'asthme en premier lieu.
Remèdes à la maison et homéopathie
Certains remèdes maison peuvent faciliter le traitement. Ils peuvent aider à soulager les symptômes de l'asthme allergique, mais ils ne remplacent jamais une visite chez le médecin. Ceux-ci inclus:
- On dit que le curcuma sous forme de thé, d'épice ou de goutte a un léger effet anti-inflammatoire.
- On dit que le gingembre sous forme de thé ou d'extrait protège contre l'inflammation et renforce le système immunitaire.
- Le magnésium (par exemple sous forme de comprimés ou de gélules effervescents) détend les muscles des bronches.
- Les herbes médicinales comme la mousse d'Islande, le fenouil et la ribwort sous forme de pastilles ou d'extraits facilitent la respiration et ont un effet expectorant.
Les huiles essentielles comme la menthe poivrée, le menthol ou l'huile d'eucalyptus ne conviennent pas aux asthmatiques. Ils peuvent irriter les muqueuses et provoquer un essoufflement.
Des remèdes homéopathiques tels que Lobelia Inflata, Kalium iodatum ou Natrum sulfuricum peuvent également être essayés en plus de la thérapie. L'utilisation de l'acupuncture (acupuncture au laser) pour améliorer les symptômes de l'asthme et des allergies peut également aider certaines personnes. Cependant, il n'y a que de faibles preuves de son efficacité dans quelques applications.
L'asthme allergique est entre les mains d'un médecin ! Les effets des remèdes maison et des remèdes homéopathiques n'ont pas été clairement prouvés par des études. Les personnes concernées ne devraient donc les utiliser que pour soutenir le traitement de l'asthme.
Des médicaments
Lors du traitement de l'asthme allergique avec des médicaments, une distinction est faite entre les médicaments à long terme et les médicaments de soulagement.
Médicaments à long terme
Les médicaments à long terme sont la base de tout traitement contre l'asthme. Ils neutralisent la cause déclenchante de l'asthme. Les ingrédients actifs les plus importants de ce groupe sont les corticostéroïdes (cortisone), qui sont similaires à l'hormone endogène cortisol. Ils empêchent les bronches de réagir trop vigoureusement à certains stimuli et inhibent l'inflammation. Cela améliore la fonction pulmonaire, prévient les difficultés respiratoires aiguës et atténue ou prévient les symptômes typiques.
Dans le traitement de l'asthme, le médecin prescrit presque toujours de la cortisone sous forme de sprays ou de poudres pour inhalation, car elle arrive directement à l'endroit où elle doit agir. Si la cortisone est inhalée, la dose dans les poumons est suffisamment élevée, mais dans tout le corps elle est considérablement plus faible qu'avec les comprimés de cortisone. Les effets secondaires sont donc moins fréquents. Cependant, la cortisone inhalée prend une à deux semaines pour développer son plein effet, et l'effet n'est maintenu que par une utilisation constante.
Pour cette raison, il est conseillé aux personnes concernées de poursuivre le traitement avec des sprays à la cortisone même si elles ne présentent actuellement aucun symptôme. Ceci ne s'applique pas au traitement avec des comprimés de cortisone. Ceux-ci peuvent augmenter le risque d'effets secondaires graves et de maladies secondaires (par exemple, diabète, ostéoporose), surtout s'ils sont pris en continu.
Si la cortisone seule ne suffit pas à contrôler les symptômes, le médecin l'associera à d'autres principes actifs. Ceux-ci incluent certains ingrédients actifs du groupe des sympathomimétiques bêta-2 à action prolongée ou des antagonistes des leucotriènes. Les sympathomimétiques bêta-2 stimulent une partie du système nerveux appelée système nerveux sympathique. Cela provoque la dilatation des bronches de la personne affectée. Les antagonistes des leucotriènes ralentissent l'inflammation dans les bronches.
Médicament si besoin
Le médecin utilise des médicaments de soulagement en cas d'aggravation aiguë de l'asthme allergique et en cas d'urgence. Les médicaments les plus fréquemment utilisés pour cela sont les sympathomimétiques bêta-2 à courte durée d'action (par exemple sous forme de sprays), que les personnes concernées inhalent également. Ils élargissent les bronches en quelques minutes et soulagent ainsi rapidement les symptômes de l'asthme.
Dans l'asthme allergique sévère qui ne répond pas au traitement habituel, le médecin peut administrer l'ingrédient actif omalizumab. Il s'agit d'un anticorps fabriqué en laboratoire qui interrompt la réaction allergique dans le corps. Afin d'interrompre spécifiquement la réaction allergique, le médecin injecte le médicament directement sous la peau.
Les personnes touchées reçoivent le médicament lorsque le taux d'IgE total (l'IgE est un anticorps qui est en grande partie responsable des réactions allergiques dans le corps) dans le sang reste élevé malgré le traitement (traitement avec un spray de cortisone et des sympathomimétiques bêta-2) continue de présenter des symptômes.
Immunothérapie allergénique spécifique (AIT ou désensibilisation)
Si le déclencheur de l'asthme allergique est une allergie aux pollens ou aux acariens, une immunothérapie spécifique aux allergènes (AIT ou désensibilisation) est recommandée. Il combat directement la cause de l'asthme allergique. Le principe est le suivant : si vous donnez au corps une petite dose de l'allergène à intervalles réguliers et que vous l'augmentez lentement, le système immunitaire s'y habitue et les symptômes diminuent.
Il existe deux options pour l'immunothérapie spécifique aux allergènes : soit le médecin fait des injections sous la peau, soit le patient prend des gouttes ou des comprimés. Si et, si oui, lequel des deux traitements est possible, c'est le médecin qui décide au cas par cas.
L'immunothérapie allergénique spécifique ne peut pas remplacer le traitement de l'asthme existant, elle ne peut que le compléter.
Contrôle de l'asthme selon le schéma pas à pas
Le traitement de l'asthme avec des médicaments est toujours basé sur la gravité de la maladie. Les symptômes de l'asthme peuvent varier en gravité. Le médecin contrôle donc régulièrement l'évolution de la maladie en concertation avec le patient et ajuste le traitement si nécessaire. Le principe de base est : autant que nécessaire et aussi peu que possible.
Un schéma étape par étape sert de ligne directrice, à l'aide de laquelle le médecin et le patient adaptent le traitement à la gravité actuelle. Chaque niveau de thérapie correspond à une certaine combinaison de médicaments, il y a cinq niveaux au total.
En fonction du degré de contrôle de l'asthme, le médecin adapte le traitement au niveau thérapeutique respectif. Le « degré de contrôle de l'asthme » résulte de différents paramètres (par exemple, la fréquence des symptômes, la fonction pulmonaire de la personne affectée, etc.)
De plus, le médecin utilise souvent des questionnaires avec lesquels il peut mieux évaluer la maladie (exemple de question : Combien de fois avez-vous souffert d'essoufflement au cours des 4 dernières semaines ?). Cet instrument aide le médecin à mieux évaluer le contrôle de l'asthme de la personne.
Le degré de contrôle de l'asthme est divisé en:
- asthme contrôlé
- asthme partiellement contrôlé
- asthme non contrôlé
L'objectif est de maîtriser les symptômes afin que les crises se produisent aussi rarement que possible et que les personnes touchées vivent presque sans restrictions.Le contrôle de l'asthme prévient en grande partie l'aggravation aiguë de la maladie (appelées exacerbations) et améliore la qualité de vie des personnes plusieurs fois touchées. Le contrôle et l'ajustement réguliers du traitement jouent un rôle clé, en particulier chez les enfants, afin qu'ils puissent se développer de manière saine physiquement et mentalement.
Traitement de l'asthme allergique chez les enfants
Adultes et enfants sont généralement traités selon les mêmes principes, la posologie et l'administration du médicament étant toutefois déterminées par le médecin traitant en fonction de l'âge et du développement physique de l'enfant. Le schéma par étapes du traitement des enfants asthmatiques diffère également quelque peu de celui des adultes.
Asthme bronchique dû à une allergie ?
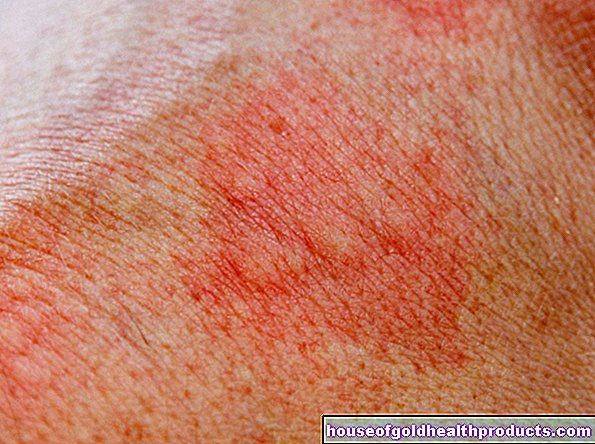
Dans l'asthme allergique, les allergènes tels que le pollen ou les poils d'animaux déclenchent l'asthme bronchique. Le système immunitaire classe par inadvertance ces substances en réalité inoffensives comme dangereuses et réagit par une réaction de défense excessive. En plus d'autres substances, le corps libère des quantités excessives d'histamine et déclenche ainsi les symptômes allergiques typiques, tels que :
- rhinite allergique (rhinite)
- conjonctivite allergique (conjonctivite)
- asthme bronchique allergique avec spasmes des muscles bronchiques et inflammation des muqueuses
Asthme ou BPCO ?
Comme la MPOC (maladie pulmonaire obstructive chronique), l'asthme allergique est une maladie pulmonaire chronique. Étant donné que les personnes atteintes présentent souvent des symptômes similaires, il est facile de confondre les maladies. Afin de choisir la bonne thérapie, il est donc important qu'un médecin examine les symptômes en détail. Par exemple, l'essoufflement se produit lors de crises chez les personnes asthmatiques, tandis que les patients atteints de MPOC ont principalement des problèmes respiratoires pendant l'effort physique. Les asthmatiques sont également plus susceptibles d'avoir une toux sèche. Les personnes atteintes de MPOC ont une toux prononcée avec des expectorations épaisses qui survient principalement le matin.
Les patients atteints de MPOC ont souvent peu de réponse au traitement avec des sprays pour l'asthme.
Qui souffre d'asthme allergique ?
L'asthme allergique survient généralement plus fréquemment au sein de la famille et, dans de nombreux cas, commence dans l'enfance ou l'adolescence. Mais il ne peut aussi se développer qu'au cours de la vie. On estime que 10 pour cent des enfants et 5 pour cent des adultes sont touchés par l'asthme bronchique.
Si une allergie existante n'est pas ou pas suffisamment traitée, la maladie s'aggrave : environ 25 à 40 pour cent de tous les patients allergiques au pollen non traités développent un asthme allergique au cours de leur vie. Dans de tels cas, on parle de "changement de plancher". Cela signifie que la réaction allergique se propage d'en haut, des muqueuses, vers les bronches. Parfois, cela passe inaperçu.
Asthme allergique chez les enfants
50 à 70 pour cent de toutes les maladies asthmatiques chez les enfants et les jeunes enfants sont déclenchées par une allergie. Dans certains cas, l'asthme allergique disparaît à la puberté mais peut réapparaître à l'âge adulte. Plus l'asthme est sévère dans l'enfance, plus il est probable que les gens en souffrent à l'âge adulte.
En plus des symptômes typiques tels que la toux, l'essoufflement et l'oppression thoracique, les enfants asthmatiques ont souvent aussi de la fièvre. L'asthme pouvant affecter le développement de l'enfant, il est conseillé aux parents de consulter un médecin dès les premiers signes.
Si la maladie est reconnue tôt et traitée de manière cohérente, l'asthme chez les enfants peut être guéri.
Pouvez-vous guérir l'asthme allergique?
Malgré des recherches intensives, l'asthme ne peut pas encore être guéri. Les symptômes persistent généralement longtemps et ne disparaissent que temporairement, voire pas du tout. Dans la plupart des cas, cependant, la maladie peut être bien traitée avec des médicaments. Un asthmatique bien traité a la même espérance de vie qu'une personne en bonne santé. Avec un traitement approprié, la maladie se développera également favorablement à long terme.
Quels sont les symptômes de l'asthme allergique ?
Quelle qu'en soit la cause, les bronches de la personne atteinte se transforment en asthme (conduits d'air qui guident l'air) : Les voies respiratoires se rétrécissent et provoquent les symptômes typiques de l'asthme.
Ceci comprend:
- Toux (surtout sèche)
- respiration sifflante (respiration sifflante)
- Oppression thoracique
- essoufflement
- Essoufflement
- Douleur thoracique
En règle générale, les symptômes ne sont pas permanents, mais plutôt des convulsions - souvent tôt le matin. En principe, des quintes de toux peuvent également survenir la nuit. En effet, les bronches ont également un rythme jour-nuit et elles sont moins dilatées pendant la nuit. Les gens ont aussi souvent plus de mal à expirer et leur respiration s'accompagne d'une respiration sifflante. Parfois, ils ont une toux, parfois sous forme de quintes de toux. Dans les cas graves, une crise d'asthme aiguë se produit, dans laquelle la personne affectée peut à peine respirer ou ne respire plus.
Si vous avez une crise d'asthme, restez calme, inhalez votre spray d'urgence contre l'asthme et adoptez une position qui vous permet de mieux respirer. Si vos symptômes ne s'améliorent pas rapidement, appelez le médecin urgentiste !
Quelles sont les causes de l'asthme allergique?
Chez les personnes asthmatiques, les voies respiratoires sont chroniquement enflammées. Parallèlement, les bronches des personnes atteintes sont hypersensibles (hyperréactivité bronchique) aux stimuli tels que la fumée ou l'air froid en hiver. Ces deux facteurs conduisent à un rétrécissement des bronches (obstruction des voies respiratoires), qui à son tour déclenche les symptômes typiques de l'asthme.
L'asthme bronchique peut être allergique et non allergique ; des formes mixtes surviennent chez de nombreux adultes.
Quels sont les déclencheurs ?
Les déclencheurs de l'asthme allergique comprennent :
- Pollen d'arbre : noisetier, aulne, bouleau, frêne
- Pollen d'herbe, de plantain, d'ortie, d'armoise, d'ambroisie
- Allergènes d'acariens (fèces et réservoirs)
- Poils d'animaux (ex : chat, chien, cheval, cobaye, rat, ...)
- Spores de moisissures (ex. Alternaria, Cladosporium, Penicillium, ...)
- Allergènes professionnels (par exemple farines, isocyanates dans les vernis de couleur, papaïne dans la fabrication de textiles)
L'asthme déclenché par le pollen est appelé asthme saisonnier, car les symptômes surviennent principalement pendant la saison pollinique. Des plaintes toute l'année se produisent avec tous les autres déclencheurs, en particulier les allergies aux acariens et aux poils d'animaux.
Quels sont les facteurs de risque de l'asthme allergique ?
Pourquoi certaines personnes développent des allergies et - associé à cela - l'asthme allergique n'a pas encore été clairement clarifié. Les médecins suspectent certains facteurs de risque favorisant la survenue d'une allergie ou d'un asthme allergique :
Gènes
La prédisposition héréditaire joue un rôle majeur dans l'asthme allergique. Les enfants dont les parents souffrent d'asthme allergique ont un risque plus élevé d'asthme que les enfants dont les parents ne sont pas affectés.
Influences externes
Les facteurs environnementaux influencent également le développement de l'asthme allergique. Les enfants dont les mères fument pendant la grossesse, par exemple, ont un risque accru de développer des allergies (par exemple, rhume des foins, asthme allergique) plus tard. Il en va de même pour les enfants régulièrement exposés à la fumée secondaire. Ils sont également plus susceptibles de développer des allergies et de l'asthme allergique que les enfants qui grandissent sans fumer.
Hygiène excessive
Les scientifiques discutent d'une hygiène excessive pendant l'enfance comme un autre facteur de risque possible pour le développement d'allergies. Ils supposent que le système immunitaire apprend progressivement à gérer de manière appropriée les agents pathogènes et les substances inoffensives (comme les poils d'animaux) lorsqu'ils y sont exposés. Avec une hygiène excessive, ces stimuli sont largement absents. En conséquence, le système immunitaire reste sous-développé.
Infections virales dans l'enfance
De plus, les infections virales (par exemple, bronchiolite, infections respiratoires à chlamydia et à rhinovirus) pendant la petite enfance augmentent le risque de la maladie.
Comment le médecin pose-t-il un diagnostic ?
Les outils de diagnostic les plus importants pour l'asthme allergique sont une discussion détaillée (anamnèse), un examen physique et la mesure de la fonction pulmonaire (mesure du débit de pointe ; spirométrie).
Parlez au médecin
En cas de suspicion d'asthme allergique, le médecin de famille est le premier point de contact. Si nécessaire et pour des examens complémentaires, il vous orientera vers un spécialiste des maladies pulmonaires (ex : pneumologue / pneumologue ; également allergologue). Grâce à des examens détaillés, le médecin peut généralement poser rapidement le bon diagnostic. À cette fin, il a une discussion détaillée avec le patient au début, qui fournit souvent des informations importantes sur le type de maladie. Le médecin pose entre autres les questions suivantes :
- Quand, à quelle fréquence et dans quelles situations / dans quel environnement avez-vous une toux / un essoufflement ?
- Existe-t-il des maladies allergiques au sein de la famille (ex : névrodermite, allergie au pollen, ...) ?
- Y a-t-il des animaux dans le ménage ou à proximité immédiate ?
- Les plaintes surviennent-elles de façon saisonnière ou toute l'année?
- Que fais-tu dans la vie?
Examen physique et test de fonction pulmonaire
Ceci est suivi d'un examen physique et d'un test de fonction pulmonaire (spirométrie). Le patient souffle dans l'embout buccal d'un appareil qui mesure la force et la vitesse de la respiration. De cette façon, la fonction pulmonaire, qui est généralement réduite par l'asthme, peut être déterminée.
Ici, trois valeurs mesurées sont particulièrement importantes :
- Capacité vitale (CV) : la capacité la plus élevée possible des poumons
- Seconde capacité (FEV1) : la quantité d'air expirée en une seconde
- FEV1 / VC : le rapport entre la capacité en secondes et la capacité vitale
Si le rapport VEMS / CV est inférieur à 70 pour cent, les bronches sont rétrécies. Dans l'asthme, les valeurs du VEMS et de la CV sont généralement inférieures à la norme, et dans l'asthme sévère, elles sont même très marquées. Si seules les petites voies respiratoires - de moins de 2 mm de diamètre - sont rétrécies, on parle de "maladie des petites voies respiratoires".
Test de réversibilité
Le médecin confirme enfin le diagnostic suspecté d'« asthme allergique » au moyen d'un test dit de réversibilité. Le patient inhale un médicament qui dilate les bronches. Après dix minutes, un autre test de fonction pulmonaire est effectué : Si le VEMS est supérieur de plus de 12 % ou de 200 ml à celui d'avant la prise du médicament, le diagnostic « obstruction réversible des voies respiratoires » est confirmé.
Le rétrécissement des voies respiratoires a été considérablement amélioré par un traitement avec un agent bronchodilatateur. Les personnes asthmatiques répondent généralement positivement aux substances bronchodilatatrices, mais ce n'est pas le cas avec la MPOC.
Test d'allergie
Le médecin utilise un test d'allergie pour déterminer le déclencheur exact - l'allergène. Pour le « prick test », le médecin applique les allergènes les plus courants (ex : chat, excréments d'acariens, pollen d'herbe ou de bouleau) sous forme liquide sur la peau de la personne atteinte, puis gratte légèrement la peau (« piqûre "). Si le patient a une allergie à une certaine substance, des papules cutanées apparaissent sur la zone de peau affectée après environ 20 minutes (réaction allergique).
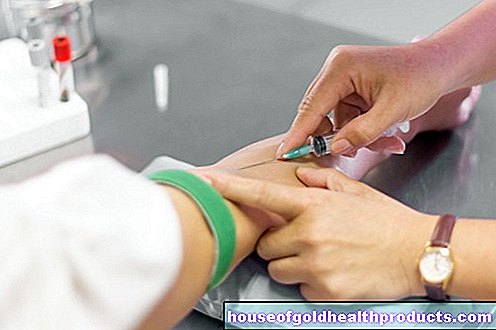
Test sanguin
Un test sanguin donne au médecin des informations supplémentaires sur l'existence d'une allergie. Trois valeurs sont déterminées :
- IgE totales : des valeurs élevées indiquent une allergie.
- IgE spécifique : indique contre quel allergène spécifique les anticorps IgE sont dirigés
- Éosinophiles / ECP : certains globules blancs qui sont généralement plus fréquents dans les maladies allergiques