Cardiomyopathie
et Florian Tiefenböck, médecinMarian Grosser a étudié la médecine humaine à Munich. De plus, le docteur, qui s'intéressait à beaucoup de choses, osa faire des détours passionnants : étudier la philosophie et l'histoire de l'art, travailler à la radio et, enfin, aussi pour un Netdoctor.
En savoir plus sur les expertsFlorian Tiefenböck a étudié la médecine humaine au LMU Munich. Il a rejoint en tant qu'étudiant en mars 2014 et a depuis soutenu l'équipe éditoriale avec des articles médicaux. Après avoir obtenu sa licence médicale et ses travaux pratiques en médecine interne à l'hôpital universitaire d'Augsbourg, il est membre permanent de l'équipe depuis décembre 2019 et veille, entre autres, à la qualité médicale des outils
Plus de messages par Florian Tiefenböck Tout le contenu de est vérifié par des journalistes médicaux.Le terme « cardiomyopathie » désigne diverses maladies des muscles cardiaques. Sous toutes ses formes, le tissu musculaire change de structure et perd de ses performances. Les personnes touchées présentent souvent des symptômes d'insuffisance cardiaque. Dans le pire des cas, une maladie du muscle cardiaque peut même provoquer une mort subite d'origine cardiaque. Découvrez tout sur les différentes formes de cardiomyopathie, leurs causes et ce que vous pouvez faire à leur sujet.
Codes CIM pour cette maladie : Les codes CIM sont des codes internationalement reconnus pour les diagnostics médicaux. On les retrouve, par exemple, dans les lettres des médecins ou sur les certificats d'incapacité de travail. I43I42

Cardiomyopathie: description
Les médecins utilisent le terme « cardiomyopathie » pour résumer diverses maladies du muscle cardiaque (myocarde) dans lesquelles le muscle cardiaque ne fonctionne plus correctement.
Que se passe-t-il avec la cardiomyopathie?
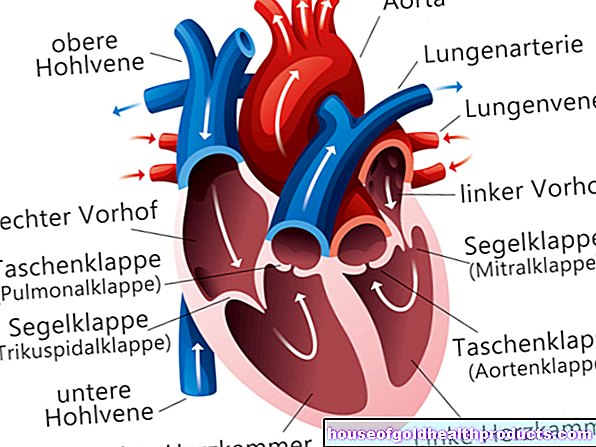
Le cœur est une puissante pompe musculaire qui maintient la circulation en aspirant et en éjectant constamment du sang.
Le sang pauvre en oxygène du corps atteint la grande veine cave par des veines plus petites. Ce vaisseau transporte le sang vers l'oreillette droite. De là, il atteint le ventricule droit via la valve tricuspide. Cela pompe le sang à travers la valve pulmonaire dans les poumons, où il est enrichi en oxygène frais. Il reflue ensuite vers le cœur, plus précisément dans l'oreillette gauche. Le sang riche en oxygène circule à travers la valve mitrale dans la chambre gauche, qui le pompe ensuite dans la circulation du corps.
Dans toutes les cardiomyopathies, le tissu du muscle cardiaque (myocarde) continue de se modifier au cours de la maladie. Cela limite la fonction du cœur. Les personnes atteintes présentent des symptômes différents, selon le type de cardiomyopathie et sa gravité.
Quelles sont les cardiomyopathies ?
Les médecins font essentiellement la différence entre les cardiomyopathies primaires et secondaires. La cardiomyopathie primaire se produit directement sur le muscle cardiaque.Dans le cas de la cardiomyopathie secondaire, d'autre part, d'autres maladies du corps antérieures ou existantes endommagent également le myocarde au cours de leur évolution.
La cardiomyopathie primitive peut être congénitale ou acquise, c'est-à-dire qu'elle ne peut apparaître qu'au cours de la vie. Il existe également des formes mixtes de maladies cardiaques congénitales et acquises. Cette subdivision correspond à la définition de l'American Heart Association (AHA) et prend également en compte les causes possibles.
En revanche, les experts de la Société Européenne de Cardiologie (ESC) se passent d'une division primaire et secondaire. De plus, elles ne comptent pas parmi les cardiomyopathies, par exemple les maladies des canaux ioniques telles que le syndrome du QT long, puisque la structure musculaire n'est pas modifiée.
En ce qui concerne la fonction et la structure altérées du muscle cardiaque, ils divisent la cardiomyopathie en quatre ou cinq types principaux. Ceux-ci sont:
- Cardiomyopathie dilatée (DCM)
- Cardiomyopathie hypertrophique (HCM), divisée en une forme obstructive (HOCM) et une forme non obstructive (HNCM)
- Cardiomyopathie restrictive (RCM)
- Cardiomyopathie ventriculaire droite arythmogène (CVRA)
Il existe également des cardiomyopathies dites non classées (NKCM). Cela inclut, par exemple, la cardiomyopathie de Tako Tsubo.
Cardiomyopathie dilatée
Parmi les cardiomyopathies sans cause immédiatement identifiable, la forme dilatée est la plus fréquente. Le cœur perd de sa force en raison d'un étirement excessif du muscle cardiaque. Lisez tout à ce sujet dans le texte cardiomyopathie dilatée !
Cardiomyopathie hypertrophique
Dans ce type de cardiomyopathie, le muscle cardiaque est trop épais et sa flexibilité est limitée. Découvrez tout sur cette forme de maladie du muscle cardiaque dans le texte cardiomyopathie hypertrophique !
Cardiomyopathie restrictive
La cardiomyopathie restrictive est très rare et sa cause n'est pas connue avec certitude. Cela raidit les parois ventriculaires, en particulier du ventricule gauche, car plus de tissu conjonctif est construit dans le muscle. En conséquence, les parois musculaires sont moins flexibles, ce qui entrave principalement la diastole. La diastole est la phase de relaxation au cours de laquelle les cavités cardiaques se remplissent de sang.
Parce que le ventricule ne peut plus se dilater correctement, moins de sang pénètre dans le ventricule par l'oreillette. En conséquence, il s'accumule dans l'oreillette gauche. Cela provoque généralement l'élargissement des oreillettes dans la cardiomyopathie restrictive. Les cavités cardiaques, d'autre part, sont généralement de taille normale. Vous pouvez continuer à pomper le sang normalement pendant la phase d'éjection (systole) pour la plupart.
Cardiomyopathie ventriculaire droite arythmogène (CVRA)
Dans ARVC, les muscles du ventricule droit sont modifiés. Les cellules du muscle cardiaque y meurent partiellement et sont remplacées par du tissu conjonctif et adipeux. En conséquence, le muscle cardiaque s'amincit et le ventricule droit se dilate. Cela affecte également le système de conduction électrique du cœur. Des arythmies cardiaques peuvent survenir, qui surviennent principalement lors d'un effort physique.
La cardiomyopathie ventriculaire droite arythmogène est souvent perceptible chez les jeunes athlètes masculins. Dans ce groupe, l'ARVC cause environ dix à vingt pour cent des morts subites d'origine cardiaque. La cause définitive de cette forme de cardiomyopathie est inconnue.
Autres cardiomyopathies
En plus des quatre formes principales, il existe d'autres maladies du muscle cardiaque. Ces cardiomyopathies « non classées » comprennent par exemple la cardiomyopathie sans compaction, forme congénitale dans laquelle seul le ventricule gauche est touché, et la cardiomyopathie de stress, également appelée syndrome du cœur brisé ou cardiomyopathie de Tako-Tsubo.
Il y a aussi le terme "cardiomyopathie hypertensive". Il décrit une maladie du muscle cardiaque qui survient à la suite d'une hypertension artérielle chronique (hypertension). Chez les patients hypertendus, le cœur doit pomper plus fort, par exemple pour transporter le sang dans les artères rétrécies. En conséquence, le ventricule gauche s'épaissit de plus en plus et perd finalement de son efficacité.
À proprement parler, le dysfonctionnement du cœur causé par l'hypertension artérielle n'appartient pas aux cardiomyopathies. Parce que selon la définition généralement acceptée de l'American Heart Association (AHA), les lésions du muscle cardiaque, qui sont une conséquence directe d'autres maladies cardiovasculaires, doivent être différenciées des cardiomyopathies réelles.
Dans leur définition, les experts de l'AHA rejettent donc également le terme de cardiomyopathie ischémique. Les médecins l'ont utilisé pour décrire les maladies du muscle cardiaque en particulier qui surviennent parce que le muscle cardiaque n'a pas reçu suffisamment d'oxygène. C'est le cas, par exemple, des maladies coronariennes. Votre variante maximale est une crise cardiaque. De plus, les maladies du muscle cardiaque causées par des anomalies des valves cardiaques n'appartiennent pas aux cardiomyopathies.
Syndrome du cœur brisé (cardiomyopathie de Tako Tsubo)
Cette forme de cardiomyopathie est déclenchée par un fort stress émotionnel ou physique et guérit généralement sans conséquences. Lisez les choses les plus importantes sur le syndrome du cœur brisé ici.
Qui la cardiomyopathie affecte-t-elle?
En principe, la cardiomyopathie peut toucher n'importe qui. Il n'est pas possible de faire une déclaration générale sur l'âge typique d'apparition ou la répartition par sexe. Car ces valeurs dépendent fortement de la forme respective de cardiomyopathie.
Par exemple, de nombreuses cardiomyopathies primaires sont congénitales et peuvent se faire sentir à un jeune âge. D'autres formes, pour la plupart secondaires, de maladie du muscle cardiaque, en revanche, apparaissent plus tard. De même, certains types de cardiomyopathie affectent davantage les hommes, alors qu'il existe également des variantes qui surviennent principalement chez les femmes.
Cardiomyopathie: symptômes
Avec toutes les formes de cardiomyopathie, certaines parties du muscle cardiaque, parfois tout le cœur, ne fonctionnent plus correctement. Par conséquent, de nombreux patients souffrent de symptômes typiques d'insuffisance cardiaque (insuffisance cardiaque) et d'arythmie.
Épuisement
Avec la cardiomyopathie, le cœur n'est parfois plus assez fort pour pomper une quantité suffisante de sang dans les artères (défaillance avant). Les patients se sentent alors souvent fatigués et faibles, et leurs performances globales diminuent. Si trop peu de sang riche en oxygène atteint le cerveau, les personnes touchées sont très somnolentes ou confuses. En raison du flux sanguin perturbé et souvent lent, le tissu retire plus d'oxygène du sang (augmentation de l'épuisement de l'oxygène). Cela se manifeste par une décoloration froide et bleuâtre de la peau (cyanose périphérique) - généralement sur les mains et les pieds en premier.
Œdème
Dans certains cas, le sang refoule également dans les vaisseaux et les veines pulmonaires (défaillance rétrograde). En conséquence, le liquide s'écoule des vaisseaux sanguins dans les poumons et les tissus corporels. Les conséquences sont par exemple des œdèmes des bras et des jambes ainsi que des épanchements pleuraux (accumulation de liquide autour des poumons). Si du liquide s'accumule dans le tissu pulmonaire lui-même, les médecins parlent d'œdème pulmonaire.
Si la cardiomyopathie provoque une insuffisance cardiaque prononcée, le sang reflue également dans les organes internes tels que le foie, l'estomac ou les reins. Les personnes touchées ressentent moins d'appétit, se sentent ballonnées ou ont des douleurs dans la région du foie (supérieur droit de l'abdomen). Parfois, les veines du cou sont également proéminentes. Les symptômes d'insuffisance cardiaque rétrograde sont également appelés « signes de congestion ».
cyanose
Au début de l'œdème pulmonaire, les personnes atteintes doivent tousser plus souvent en position couchée et donc la nuit. Si l'œdème pulmonaire augmente, les personnes touchées voient de plus en plus mal l'air (dyspnée). Vous crachez alors des sécrétions mousseuses et êtes sensiblement essoufflé. S'il y a trop de liquide dans le tissu pulmonaire, le sang n'absorbe plus suffisamment d'oxygène. Les muqueuses des lèvres ou de la langue, par exemple, apparaissent souvent bleuâtres lorsque le cœur est faible (cyanose centrale).
Arythmies cardiaques
Afin de fournir au corps suffisamment d'oxygène malgré les symptômes de la cardiomyopathie, le cœur bat d'autant plus vite. En conséquence, de nombreux patients ont une fréquence cardiaque accrue (tachycardie). De plus, le cœur bat souvent de manière irrégulière (arythmie) simplement à cause des changements pathologiques de la cardiomyopathie. Les personnes touchées perçoivent cela comme un trébuchement du cœur (palpitations). Ils se plaignent également de crises de vertiges ou de brefs évanouissements (syncope).
Si vous ressentez des symptômes de cardiomyopathie, vous devriez absolument consulter un médecin ! Un traitement précoce peut empêcher la maladie de s'aggraver rapidement !
Selon le type de cardiomyopathie, les symptômes mentionnés peuvent varier en gravité. Le temps qu'il faut avant que les symptômes ne se développent dépend dans une large mesure du type de maladie du muscle cardiaque. Il arrive encore et encore que la cardiomyopathie passe inaperçue pendant de nombreuses années.
La cardiomyopathie ventriculaire droite arythmogène est souvent perceptible sous la forme d'une tachycardie prononcée, qui survient principalement lors d'un effort physique. La syncope est également plus fréquente avec cette variante. La cardiomyopathie restrictive est plus susceptible de se manifester dans un cœur faible avec un essoufflement et des signes de congestion.
Complications
Des caillots sanguins sont plus susceptibles de se former sur les parois internes du cœur chez les personnes atteintes de cardiomyopathie que chez les personnes en bonne santé. Parce que le cœur pompe mal et irrégulièrement. En conséquence, le sang ne circule pas correctement, tourbillonne à certains endroits du cœur et finit par s'y coaguler. Un soi-disant thrombus se développe. Il peut se desserrer et être transporté plus loin via le système vasculaire. Les médecins parlent alors d'embole, qui peut bloquer des artères ailleurs dans le corps. Les conséquences redoutées sont, par exemple, les embolies pulmonaires ou les accidents vasculaires cérébraux.
Lorsque le muscle cardiaque change, cela affecte souvent aussi les valves cardiaques. Des défauts valvulaires tels qu'une régurgitation de la valve mitrale peuvent survenir au cours d'une cardiomyopathie. Ils réduisent également le débit cardiaque.
Dans de rares cas, les arythmies cardiaques dans la cardiomyopathie deviennent soudainement si graves que toute la circulation sanguine s'interrompt. Les ventricules du cœur battent trop vite de sorte qu'ils se remplissent à peine de sang entre les battements (tachycardie ventriculaire). La mort subite d'origine cardiaque menace.
Cardiomyopathie : causes et facteurs de risque
En ce qui concerne les causes des cardiomyopathies, il est logique de différencier les formes primaires et secondaires de la maladie.
Causes des cardiomyopathies primaires
Les cardiomyopathies primaires ont souvent des causes génétiques. Les personnes touchées ont une prédisposition familiale à une maladie du muscle cardiaque, qui peut être de gravité différente.
Il existe des variantes qui sont très susceptibles d'être transmises à la génération suivante au sein d'une famille. Chez d'autres, la progéniture n'a qu'un risque légèrement accru de développer la maladie elle-même. Les cardiomyopathies d'origine génétique sont souvent présentes dès la naissance. Cependant, les plaintes n'apparaissent souvent que plus tard, par exemple à l'âge adulte.
Les études scientifiques de ces dernières années révèlent de plus en plus de changements dans le génome. Ces défauts génétiques altèrent la formation de protéines spéciales dans la cardiomyopathie hypertrophique, par exemple. Cela perturbe la structure et la stabilité de la plus petite unité musculaire (le sarcomère) et, finalement, la fonction du muscle cardiaque.
La cause exacte de la cardiomyopathie génétique primaire est largement inconnue. Les médecins parlent alors de cardiomyopathie idiopathique. Par exemple, chez environ la moitié des patients atteints de cardiomyopathie restrictive, aucune cause de la maladie ne peut être trouvée.
Causes des cardiomyopathies secondaires
Il existe de nombreuses maladies qui endommagent le cœur ainsi que d'autres organes et provoquent ainsi une cardiomyopathie. Certains médicaments peuvent également provoquer une cardiomyopathie, comme certains médicaments anticancéreux.
Les causes des cardiomyopathies secondaires sont diverses et comprennent, entre autres :
- Maladies auto-immunes (par exemple sclérodermie, lupus érythémateux disséminé, polyarthrite rhumatoïde)
- Maladies dans lesquelles certaines substances s'accumulent dans le muscle cardiaque (par exemple, l'amylose, l'hémochromatose)
- Inflammation (par exemple sarcoïde, infections provoquant une myocardite)
- Maladies tumorales ou leur traitement (p. ex. radiothérapie, chimiothérapie)
- Carence vitaminique prononcée (par exemple carence sévère en vitamine C dans le scorbut ou carence sévère en vitamine B dans le béribéri)
- Maladies affectant principalement le système nerveux (par exemple l'ataxie de Friedreich) et/ou les muscles squelettiques (par exemple la dystrophie musculaire de Duchenne)
- Troubles métaboliques (par exemple, diabète sucré, dysfonctionnement grave de la thyroïde)
- Médicaments, intoxications (cardiomyopathie toxique)
Si les médecins reconnaissent la cause de la cardiomyopathie, ils initient immédiatement un traitement. Cela empêche la maladie de progresser. Avec les cardiomyopathies idiopathiques, en fin de compte, seuls les symptômes peuvent être soulagés.
Cardiomyopathie: examen et diagnostic
En cas de suspicion de cardiomyopathie, diverses méthodes d'examen permettent d'identifier la maladie et, si nécessaire, ses causes.
Antécédents médicaux et examen physique
Le médecin interroge d'abord le patient sur ses antécédents médicaux. Pour ce faire, il pose diverses questions, telles que :
- Quelles sont les plaintes ?
- Quand surviennent-ils ?
- Depuis combien de temps existent-ils ?
Comme de nombreuses cardiomyopathies sont en partie héréditaires, le médecin s'enquiert des proches qui sont également malades (antécédents familiaux). Il s'intéresse également à savoir s'il y a eu des cas d'arrêt cardiaque soudain dans la famille.
Lors de l'examen physique, l'examinateur prête attention à divers symptômes de cardiomyopathie. Parfois, l'écoute du cœur fournit les premiers indices (auscultation). Certaines valeurs sanguines (protéines spéciales telles que les anticorps et le proBNP) aident également à évaluer d'éventuelles lésions cardiaques.
Diagnostics apparents
Les dispositifs médicaux spécialisés jouent un rôle crucial dans le diagnostic de la cardiomyopathie. Ceci comprend:
- Examen échographique du cœur (échocardiographie), à l'aide duquel on peut déterminer l'épaisseur et la mobilité du muscle cardiaque ainsi que les maladies des valves cardiaques. Cette technique peut également être utilisée par les médecins pour mesurer la quantité de sang pompée du ventricule gauche dans la circulation du corps.
- Électrocardiogramme (ECG), qui enregistre l'activité électrique du cœur. Il enregistre les retards de ligne ou les arythmies cardiaques. Une telle mesure est également possible sur une période plus longue (ECG de longue durée) ou sous stress (ECG de stress).
- Examen par cathéter cardiaque : le médecin pousse un mince tube en plastique à travers un vaisseau dans le cœur. Il peut effectuer diverses mesures via le tube, par exemple quelles pressions prévalent dans les différentes sections cardiaques et les vaisseaux sanguins proches du cœur.
- Biopsie du muscle cardiaque : Dans le cadre de l'examen du cathéter cardiaque, un petit morceau du muscle cardiaque peut également être retiré puis examiné au microscope. De cette façon, il peut être possible de voir comment la structure du muscle cardiaque a changé.
- Images du cœur à l'aide d'enregistrements aux rayons X, CT ou MRT : les rayons X donnent une première impression, avec la tomodensitométrie (CT) ou la tomographie par résonance magnétique (MRT, spin nucléaire) le cœur peut alors être montré plus en détail .
Dans certaines formes de cardiomyopathie, les gènes qui peuvent être modifiés pour provoquer la maladie sont connus. Des tests génétiques spéciaux peuvent être utilisés pour examiner un patient pour de telles mutations.
Cardiomyopathie : traitement
Idéalement, les médecins identifient la cause de la cardiomyopathie et la traitent en conséquence (thérapie causale). Cependant, les facteurs déclenchants sont souvent méconnus ou ne peuvent être traités. Dans de tels cas, les médecins essaient d'atténuer les symptômes (thérapie symptomatique).
Thérapie causale de la cardiomyopathie
En thérapie causale, par exemple, les médecins prescrivent des médicaments. Ils éliminent les infections, inhibent les réactions auto-immunes et ralentissent les processus métaboliques perturbés. Une carence en vitamines peut être compensée. D'autres dommages causés par une inflammation virale du muscle cardiaque peuvent être évités grâce à une contention physique constante.
Traitement symptomatique de la cardiomyopathie
Souvent, avec la cardiomyopathie, les médecins ne peuvent qu'essayer de soulager les symptômes et de prévenir d'éventuelles complications. Les stratégies thérapeutiques importantes sont :
- Traiter les effets de l'insuffisance cardiaque : les médecins utilisent divers médicaments tels que les diurétiques, les inhibiteurs de l'ECA ou les bêtabloquants pour soulager le cœur
- Prévention des arythmies cardiaques : des médicaments tels que les bêta-bloquants et les antiarythmiques spéciaux peuvent aider.
- Prévenir la formation de caillots sanguins dans le cœur : Cela se fait en prenant régulièrement des anticoagulants.
- Stress physique avec modération et uniquement en consultation avec un médecin.
Dans certains cas, les médecins doivent également opérer. Par exemple, ils enlèvent des parties du muscle cardiaque (myectomie). Dans certains cas, ils implantent un stimulateur cardiaque ou un défibrillateur. En dernier recours, si les autres traitements n'aident plus, la seule option restante est une transplantation cardiaque.
Exercice pour la cardiomyopathie
Si et sous quelle forme l'exercice est possible avec la cardiomyopathie dépend du type et de la gravité de la maladie.
Les recommandations en matière d'activité physique varient considérablement en fonction de la maladie et de l'état de santé individuel du patient.Certaines personnes peuvent pratiquer des sports de faible intensité après avoir consulté un médecin. D'autres patients présentent un risque tellement accru de mort subite d'origine cardiaque que l'effort physique peut devenir dangereux.
Dans le cas de certaines cardiomyopathies, les effets de l'exercice sur l'évolution de la maladie et le pronostic n'ont pas encore été étudiés. Par exemple, les scientifiques étudient actuellement comment l'entraînement en endurance affecte les patients atteints de cardiomyopathie dilatée (DCM).
Avant que les patients atteints d'une maladie du muscle cardiaque ne commencent toute activité physique, ils doivent toujours être consultés avec leur médecin afin d'éviter des risques inutiles.
Si la maladie permet une activité physique légère, le patient doit effectuer 30 minutes d'entraînement d'endurance de faible intensité environ trois fois par semaine. Les sports bien adaptés aux patients cardiaques sont par exemple :
- (marche rapide
- Marche ou marche nordique
- faire du jogging
- Entraînement à vélo (sur le plat) ou à l'ergomètre
- relever
- nager
Augmenter l'activité quotidienne
Ceux qui ne peuvent pas faire de sports d'endurance pour cause de maladie bénéficient de plus d'exercice dans la vie quotidienne. Parce qu'il n'est pas nécessaire que ce soit un entraînement en sueur pour améliorer la santé cardiaque. Cela fonctionne même sur le côté.
Voici quelques conseils pour un mode de vie plus actif qui ne met pas le cœur à rude épreuve :
- Marcher sur de courtes distances
- Descendez des transports en commun un arrêt plus tôt que la normale et augmentez ainsi la distance parcourue
- Aller au travail à vélo
- Pour les employés de bureau : travailler occasionnellement debout
- Prenez les escaliers au lieu de l'ascenseur (si votre maladie cardiaque le permet)
- Utilisez un podomètre qui motive le suivi pour bouger plus
Mais il en va de même pour les activités quotidiennes : vous devriez discuter au préalable avec votre cardiologue de la quantité d'exercice qui est bonne pour vous et qui ne surcharge pas votre cœur.
Cardiomyopathie: évolution de la maladie et pronostic
Les cardiomyopathies sont pour la plupart des maladies graves. Il ne peut être guéri que rarement et dans de nombreux cas, la santé des personnes touchées se détériore régulièrement. Une déclaration générale sur l'espérance de vie n'est pas possible. Le pronostic dépend fortement du type et du stade de la maladie du muscle cardiaque.
Alors que les patients atteints de cardiomyopathie hypertrophique légèrement prononcée ont une espérance de vie presque normale, les cardiomyopathies dilatées et restrictives sont bien pires. Sans transplantation cardiaque, une grande proportion de patients décède dans les dix premières années suivant le diagnostic.
La cardiomyopathie ventriculaire droite arythmogène n'est pas non plus de bon pronostic. Sans traitement, environ 70 pour cent des personnes atteintes meurent dans les dix premières années suivant le diagnostic. Cependant, si l'arythmie peut être supprimée, l'espérance de vie n'est guère limitée avec cette forme.
Parfois, les personnes touchées remarquent à peine leur maladie du muscle cardiaque ou pas du tout pendant toute une vie. Ensuite, les arythmies soudaines de la cardiomyopathie en particulier deviennent dangereuses.
Mots Clés: tcm de l'alcool bébé bambin
-bei-kindern.jpg)

.jpg)