Cancer des glandes lymphatiques
et Martina Feichter, rédactrice médicale et biologiste Mis à jour leDr. méd. Julia Schwarz est rédactrice indépendante au service médical de
En savoir plus sur les expertsMartina Feichter a étudié la biologie avec une spécialité pharmacie à Innsbruck et s'est également immergée dans le monde des plantes médicinales. De là, il n'était pas loin d'autres sujets médicaux qui la captivent encore à ce jour. Elle a suivi une formation de journaliste à l'Académie Axel Springer de Hambourg et travaille pour depuis 2007 - d'abord en tant que rédactrice et depuis 2012 en tant que rédactrice indépendante.
En savoir plus sur les experts Tout le contenu de est vérifié par des journalistes médicaux.
Le cancer des glandes lymphatiques (lymphome malin) est une maladie maligne du système lymphatique. Une distinction est faite entre deux grands groupes - le lymphome hodgkinien et le lymphome non hodgkinien. Les symptômes typiques de ces cancers sont des ganglions lymphatiques enflés et indolores, de la fièvre, une perte de poids et des sueurs nocturnes. Le cancer des glandes lymphatiques peut survenir à tout âge. Les hommes sont légèrement plus touchés que les femmes. Le traitement et le pronostic dépendent du type et du stade du cancer lymphatique. Lisez tout ce que vous devez savoir sur le cancer des ganglions lymphatiques ici.
Codes CIM pour cette maladie : Les codes CIM sont des codes internationalement reconnus pour les diagnostics médicaux. On les retrouve, par exemple, dans les lettres des médecins ou sur les certificats d'incapacité de travail. C84C85C82C81C83
Cancer lymphatique: description
Le cancer des glandes lymphatiques est le terme d'argot pour désigner le lymphome malin (anciennement également appelé lymphosarcome). Cette maladie tumorale est causée par des cellules dégénérées du système lymphatique (système lymphatique).
Système lymphatique (système lymphatique)
Le système lymphatique est une partie importante du système de défense de l'organisme. Il se compose du système lymphatique - un réseau de vaisseaux comparable au système des vaisseaux sanguins - et des organes lymphatiques (par exemple le thymus, la moelle osseuse, les ganglions lymphatiques, la rate, les amygdales). Le liquide tissulaire (liquide lymphatique, lymphe) est collecté et transporté dans le système lymphatique.
De plus, le système lymphatique est utilisé pour la formation, la maturation et la différenciation d'un certain type de globules blancs, les lymphocytes (= cellules lymphatiques). Ils sont extrêmement importants pour la défense immunitaire car ils peuvent spécifiquement identifier et éliminer les agents pathogènes. La plupart des lymphocytes restent sur leur lieu de formation ; seule une petite partie passe dans le sang. Vous pouvez en savoir plus sur les lymphocytes et leurs deux sous-groupes (lymphocytes T et B) ici.
Les ganglions lymphatiques filtrent le liquide tissulaire (lymphe) qui les traverse. Si vous attrapez des corps étrangers tels que des agents pathogènes ou des cellules cancéreuses, les lymphocytes stockés dans les ganglions lymphatiques sont activés - le système immunitaire combat et élimine les corps étrangers si possible.
La rate joue également un rôle important dans la défense immunitaire et la purification du sang. En savoir plus à ce sujet ici.
C'est ainsi que se développe le cancer des ganglions lymphatiques
Le cancer des glandes lymphatiques survient lorsqu'une cellule lymphatique (lymphocyte) dégénère et devient une cellule cancéreuse. Ceux-ci peuvent être, par exemple, des lymphocytes dans les ganglions lymphatiques ou dans la rate ou des cellules souches dans la moelle osseuse (qui peuvent produire toutes les autres cellules sanguines en plus des lymphocytes). Les cellules cancéreuses diffèrent en apparence des cellules lymphatiques saines, ne remplissent plus la tâche réelle d'une cellule saine et se multiplient de manière incontrôlée.
À mesure que la maladie progresse, le cancer des ganglions lymphatiques peut se propager au-delà du système lymphatique et affecter d'autres organes.
Cancer lymphatique : incidence et formes
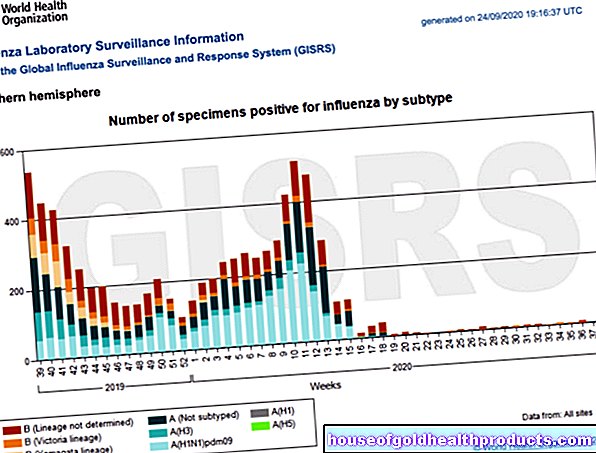
Le cancer lymphatique est une forme rare de cancer. Chaque année, deux à dix résidents sur 100 000 développent un lymphome malin. Les hommes sont plus souvent touchés que les femmes.
Sur la base des différences des tissus fins, les médecins distinguent deux grands groupes de cancers des ganglions lymphatiques :
- Lymphome de Hodgkin (maladie de Hodgkin) : cette forme indépendante de cancer des ganglions lymphatiques est l'un des cinq cancers les plus fréquemment diagnostiqués entre 10 et 35 ans. Elle survient le plus souvent à l'âge adulte. En 2020, 8 856 femmes et 11 002 hommes ont été nouvellement diagnostiqués avec un lymphome de Hodgkin en Europe.
- Lymphome non hodgkinien (LNH) : Cela inclut toutes les formes de lymphome qui ne sont pas classées comme lymphome hodgkinien - il existe environ 30 types différents (par exemple, le plasmocytome). En 2020, 55 601 femmes et 67 378 hommes ont été nouvellement diagnostiqués avec un LNH en Europe. L'âge moyen des patients est de 72 ans (femmes) et 70 ans (hommes).
Les enfants peuvent également développer un cancer lymphatique, les deux principaux groupes de la maladie se produisant à peu près également - le lymphome de Hodgkin et le lymphome non hodgkinien représentent chacun environ six pour cent de tous les cancers chez les enfants.
la maladie de Hodgkin
Vous pouvez en savoir plus sur les causes, les symptômes, le diagnostic, le traitement et le pronostic de cette forme de cancer des ganglions lymphatiques dans l'article Maladie de Hodgkin.
Lymphome non hodgkinien
Vous pouvez découvrir tout ce que vous devez savoir sur ce groupe beaucoup plus courant de cancer des ganglions lymphatiques dans l'article Lymphomes non hodgkiniens.
Cancer lymphatique : symptômes
Vous pouvez lire tout ce que vous devez savoir sur les signes typiques du cancer des ganglions lymphatiques dans l'article Symptômes du cancer des ganglions lymphatiques.
Cancer lymphatique : causes et facteurs de risque
Les causes exactes du cancer des ganglions lymphatiques ne sont pas encore connues. On pense que plusieurs facteurs doivent se réunir avant que le lymphome malin ne se développe. Certains de ces facteurs augmentent les chances de développer un cancer des ganglions lymphatiques - lymphome de Hodgkin ou lymphome non hodgkinien.
Facteurs de risque du lymphome hodgkinien
On sait depuis longtemps que le virus d'Epstein-Barr (EBV) - l'agent causal de la fièvre glandulaire de Pfeiffer (mononucléose infectieuse) - peut être impliqué dans le développement de cette forme de cancer des ganglions lymphatiques - mais seulement dans certains des lymphomes de Hodgkin. . D'une part, la preuve d'une infection antérieure par l'EBV ne peut être trouvée que chez environ la moitié de tous les patients atteints d'un lymphome hodgkinien. D'autre part, de telles infections sont répandues, tandis que le cancer des ganglions lymphatiques est rare.
Les maladies congénitales du système immunitaire et les déficits immunitaires acquis (par exemple à la suite d'une infection par le VIH) sont d'autres facteurs de risque de la maladie de Hodgkin.
Fumer pendant de nombreuses années peut également augmenter le risque de contracter la maladie.
Une éventuelle prédisposition génétique est également discutée : les enfants et les frères et sœurs de patients atteints d'un lymphome hodgkinien ont un risque légèrement accru de développer eux-mêmes cette forme de cancer lymphatique. Cependant, cette relation doit encore être explorée plus avant.
Facteurs de risque du lymphome non hodgkinien
Aucun facteur de risque généralement applicable pour le groupe hétérogène des lymphomes non hodgkiniens (LNH) ne peut être nommé.
Certains agents pathogènes sont considérés comme des facteurs de risque de formes individuelles de lymphome non hodgkinien. Par exemple, le virus d'Epstein-Barr mentionné ci-dessus peut contribuer au développement du lymphome de Burkitt - une forme de cancer lymphatique qui survient principalement en Afrique. Le lymphome dit MALT de l'estomac (MALT = Mucosa Associated Lymphoid Tissue), en revanche, est favorisé par le « germe de l'estomac » Helicobacter pylori.
Diverses substances chimiques peuvent également augmenter le risque de certains lymphomes non hodgkiniens, comme le benzène et d'autres solvants organiques largement utilisés dans l'industrie.
Comme pour la maladie de Hodgkin, un déficit immunitaire congénital ou acquis peut également contribuer au développement de tumeurs dans certains lymphomes non hodgkiniens. Une infection par le VIH, une chimiothérapie ou un traitement immunosuppresseur (par exemple après une transplantation d'organe) peuvent être responsables d'un déficit immunitaire acquis.
Les rayonnements radioactifs et la vieillesse sont également considérés comme des facteurs de risque.
D'autres facteurs de risque possibles tels que les facteurs génétiques (s'il y a plusieurs cas de maladie dans une famille) et les facteurs liés au mode de vie sont à l'étude.
Cancer lymphatique : examens et diagnostic
Les ganglions lymphatiques enflés indolores - symptômes typiques du cancer des ganglions lymphatiques - peuvent également avoir de nombreuses autres causes. Cependant, si le gonflement indolore des ganglions lymphatiques persiste pendant des semaines, éventuellement accompagné de symptômes tels que fièvre, sueurs nocturnes et perte de poids non désirée, vous devez consulter d'urgence un médecin. Si vous suspectez un cancer des ganglions lymphatiques, la bonne personne à contacter est votre médecin généraliste ou un spécialiste en médecine interne et en oncologie.
anamnèse
Le médecin commencera par discuter en détail avec vous de vos antécédents médicaux (anamnèse). Les questions possibles de votre médecin comprennent :
- Avez-vous accidentellement perdu du poids au cours des derniers mois?
- Vous êtes-vous récemment réveillé la nuit après avoir été « baigné de sueur » ?
- Dans le passé, avez-vous eu de la fièvre fréquente (sans aucun signe d'infection) et vous vous êtes senti faible ?
- Avez-vous remarqué une hypertrophie des ganglions lymphatiques sans douleur (par exemple sur le cou, sous les aisselles ou sur l'aine) ?
- Connaissez-vous des maladies ?
- Y a-t-il / y a-t-il eu des cas de cancer dans votre famille ? Si oui, quel type de cancer ?
Examen physique
Dans le cadre de l'examen physique, le médecin analysera vos ganglions lymphatiques et votre abdomen et examinera vos amygdales. Dans le cancer des ganglions lymphatiques, les organes lymphatiques tels que les ganglions lymphatiques et / ou la rate, etc. sont généralement agrandis sans douleur.
Analyses sanguines et immunohistochimie
Les analyses de sang sont un outil de diagnostic important en cas de suspicion de cancer lymphatique. La numération formule sanguine des personnes atteintes montre des valeurs modifiées pour les différentes cellules sanguines : les autres cellules du sang sont déplacées par la forte augmentation du nombre de cellules de lymphome dégénéré. Cela peut entraîner un manque d'érythrocytes (anémie = anémie), de plaquettes sanguines (thrombopénie ou thrombocytopénie) et aussi de leucocytes (leucopénie ou leucocytopénie).
Cette dernière peut cependant aussi être augmentée (leucocytose), comme c'est souvent le cas avec la maladie de Hodgkin : La numération formule sanguine (décomposition des différents sous-groupes de leucocytes) montre que cette augmentation des leucocytes totaux est due à l'augmentation du sous-groupe de "granulocytes éosinophiles" (Eosinophilia).
Les valeurs fonctionnelles de divers organes tels que le foie et les reins peuvent également être observées dans la formule sanguine. Si ces valeurs s'écartent de la norme, cela peut indiquer que le cancer des ganglions lymphatiques a déjà touché l'organe concerné.
Des niveaux d'inflammation élevés peuvent également être observés dans le sang des patients atteints de cancer lymphatique (en particulier une augmentation de la sédimentation sanguine). Cependant, une telle augmentation n'est pas spécifique, ce qui signifie que les valeurs d'inflammation dans le sang peuvent également être augmentées pour de nombreuses autres raisons.
-
« Acceptez la maladie ! »
Trois questions pour
Prof. Dr. méd. Marcus Hentrich,
Oncologie interne -
1
Quand la thérapie par anticorps est-elle utilisée?
Prof. Dr. méd. Marcus Hentrich
Il est choisi pour presque tous les lymphomes dits à cellules B. Là, il peut augmenter considérablement le taux de guérison. C'est un principe astucieux : les anticorps se fixent précisément à la surface des cellules cancéreuses et aident ainsi le système immunitaire à les éliminer. Le traitement est généralement associé à une chimiothérapie. Les cellules cancéreuses sont attaquées à différents niveaux.
-
2
Dans quelle mesure les patients tolèrent-ils bien la thérapie par anticorps ?
Prof. Dr. méd. Marcus Hentrich
Les patients peuvent développer de la fièvre ou des frissons, surtout lorsqu'ils sont utilisés pour la première fois. Cela est dû au fait que les anticorps sont une protéine exogène et alertent donc initialement le système immunitaire du patient. Mais ces effets secondaires sont faciles à accepter - les avantages les dépassent de loin.
-
3
Que puis-je faire moi-même pour soutenir le traitement?
Prof. Dr. méd. Marcus Hentrich
Le cancer est une maladie grave. Mais cela devient encore plus menaçant lorsque vous laissez la peur vous envahir. Acceptez le diagnostic et trouvez votre chemin. La chose reconnaissante est que le lymphome peut être guéri dans de nombreux cas. Et s'ils ne le font pas, vous pouvez au moins bien les contrôler sur une longue période de temps. Il est donc important que vous coopériez bien avec votre traitement.
-
Prof. Dr. méd. Marcus Hentrich,
Oncologie interneDr. Prod. méd. Marcus Hentrich est directeur médical et médecin-chef, ainsi qu'un spécialiste en médecine interne, hématologie et oncologie à la Rotkreuzklinikum Munich.
Échantillon de tissu (biopsie)
Pour un diagnostic fiable du cancer des ganglions lymphatiques, le prélèvement et l'analyse d'échantillons de tissus sont nécessaires. De cette façon, il peut également être déterminé de quel type de cancer des ganglions lymphatiques il s'agit.
En règle générale, le chirurgien prélève un ganglion lymphatique complet (extirpation des ganglions lymphatiques) - par exemple de la région du cou ou de l'aine - qu'il examine au microscope (histologiquement) pour détecter la présence de cellules de lymphome.
Dans le cas du lymphome non hodgkinien (LNH), les cellules cancéreuses peuvent ensuite être précisées au moyen d'un examen immunohistochimique : en utilisant certaines caractéristiques à la surface des cellules du lymphome, on peut déterminer si le lymphome non hodgkinien est en dégénérescence Les lymphocytes B ou T ont leur origine - les lymphocytes B ont la caractéristique de surface "CD20", les lymphocytes T "CD3" sur leur surface. Des anticorps et certaines substances chimiques sont utilisés pour identifier ces caractéristiques de surface (d'où "immunohistochimie").
Des échantillons (biopsies) peuvent être prélevés non seulement sur les ganglions lymphatiques, mais aussi sur d'autres tissus si nécessaire. Par exemple, si un lymphome cutané est suspecté (lymphome cutané), un prélèvement est effectué sur la peau, et si un lymphome du MALT est suspecté, un prélèvement est effectué sur la muqueuse gastrique. Les deux lymphomes sont des lymphomes non hodgkiniens.
Enquêtes supplémentaires
Une fois que le diagnostic de cancer des ganglions lymphatiques a été posé, il est important de déterminer dans quelle mesure le Tyumor s'est déjà propagé dans le corps. Des méthodes d'imagerie telles qu'un examen radiographique du thorax (radiographie thoracique), un examen échographique de l'abdomen et/ou une tomodensitométrie (TDM) aident. Cette dernière est souvent associée à la tomographie par émission de positons (TEP). Ce soi-disant PET / CT est également important pour planifier le traitement du lymphome de Hodgkin.
Chez certains patients, un examen supplémentaire de la moelle osseuse est nécessaire pour déterminer si elle a été infectée. La crête iliaque est généralement percée avec une aiguille sous légère sédation et une partie de la moelle osseuse est aspirée. La moelle osseuse est ensuite examinée au microscope.
Dans de rares cas, un échantillon du liquide nerveux (liquide céphalo-rachidien = liqueur) doit être prélevé et examiné.
Le stade du cancer peut être déterminé sur la base d'examens complémentaires. Tant le plan thérapeutique que l'évaluation du pronostic sont basés sur ce stade tumoral.
Cancer de la glande lymphatique : stadification (selon Ann-Arbor)
Le cancer des glandes lymphatiques (lymphome malin) est divisé en stades de la maladie (stadification) sur la base des résultats des tests, selon la classification dite d'Ann Arbor avec ses quatre stades. Il a été développé à l'origine pour le lymphome de Hodgkin, mais est maintenant également utilisé pour les lymphomes non hodgkiniens.
|
organiser |
Implication des ganglions lymphatiques |
|
JE. |
Atteinte d'une seule région ganglionnaire |
|
II |
Atteinte de deux ou plusieurs régions ganglionnaires du même côté du diaphragme (soit dans la poitrine, soit dans l'abdomen) |
|
III |
Atteinte des régions ganglionnaires des deux côtés du diaphragme (c'est-à-dire à la fois dans la poitrine et dans l'abdomen) |
|
IV |
Atteinte diffuse de l'organe / de la zone extralymphatique (par exemple la moelle osseuse) avec ou sans atteinte des régions ganglionnaires |
Les différentes étapes peuvent être précisées davantage en ajoutant des ajouts. Si un patient atteint d'un cancer des ganglions lymphatiques est au stade III (S), cela signifie qu'en plus des régions ganglionnaires des deux côtés du diaphragme, la rate est également affectée par le cancer.
Avec les paramètres A et B en plus du stade tumoral, on peut montrer si le patient présente des symptômes B (perte de poids, fièvre, sueurs nocturnes) - le paramètre A correspond à l'absence de symptômes B, le paramètre B à la présence de B symptômes Symptômes.
Cancer lymphatique : traitement
Le lymphome malin doit toujours être traité dans une clinique spécialisée. Il s'agit le plus souvent de services hémato-oncologiques ou internes d'une clinique universitaire. Le patient reçoit un plan de traitement individuel adapté au stade de la maladie. L'âge et l'état de santé général du patient sont également pris en compte lors de son élaboration.
Les options thérapeutiques pour le cancer lymphatique comprennent principalement la chimiothérapie et/ou la radiothérapie (radiothérapie). Dans certains cas, d'autres thérapies peuvent être envisagées dans le traitement des lymphomes malins, comme la thérapie par anticorps. Si le cancer des ganglions lymphatiques ne se développe que très lentement, le traitement peut parfois (pour le moment) être supprimé. Les patients atteints sont étroitement surveillés ("watch and wait").
Chimiothérapie et radiothérapie pour le cancer lymphatique
Dans les premiers stades du cancer des ganglions lymphatiques, la radiothérapie peut être utile car elle ne se propage toujours pas dans le corps. Dans le cas du lymphome non hodgkinien, la radiothérapie locale seule peut être suffisante dans certains cas. Habituellement, cependant, il est combiné avec une autre méthode de thérapie - très souvent avec une chimiothérapie.
Dans les premiers stades de la maladie de Hodgkin, en revanche, une chimiothérapie et une radiothérapie combinées sont toujours recommandées. L'irradiation seule n'est pas recommandée ici. La radiothérapie est effectuée après la fin de la chimiothérapie.
La chimiothérapie et la radiothérapie jouent également un rôle important dans les stades plus avancés du lymphome.
Greffe de cellules souches pour le cancer lymphatique
Une autre option thérapeutique dans certains cas de cancer des ganglions lymphatiques est le transfert de cellules souches hématopoïétiques (greffe de cellules souches hématopoïétiques). Le médecin obtient d'abord des cellules souches hématopoïétiques saines, principalement à partir du propre corps du patient (greffe de cellules souches autologues). En principe, ces cellules souches peuvent être obtenues directement à partir de la moelle osseuse (greffe de moelle osseuse) ou du sang périphérique (= sang en dehors de la moelle osseuse). La plupart du temps, vous décidez de la deuxième variante. Les cellules souches obtenues sont congelées jusqu'à leur retransfert.
À l'étape suivante, le patient reçoit une chimiothérapie à haute dose pour détruire toute sa moelle osseuse et les cellules cancéreuses qu'elle contient. Immédiatement après, les cellules souches sanguines saines précédemment retirées lui sont transférées, qui commencent alors une nouvelle formation de sang sans cellules cancéreuses.
Dans certains cas, des cellules souches sanguines provenant d'une autre personne peuvent également être envisagées pour une transplantation (greffe allogénique de cellules souches).
Immunothérapie pour le cancer lymphatique
Certains patients atteints d'un cancer lymphatique reçoivent une immunothérapie - souvent en association avec une autre thérapie, telle que la chimiothérapie (la combinaison est appelée chimio-immunothérapie). L'immunothérapie du cancer vise à renforcer le système immunitaire et à le cibler contre les cellules cancéreuses.
Il existe plusieurs types d'immunothérapie qui sont disponibles dans le traitement du lymphome malin.
Thérapie par anticorps
Dans cette forme d'immunothérapie, le patient reçoit des anticorps produits artificiellement qui se lient spécifiquement aux cellules cancéreuses et les détruisent de différentes manières. Deux exemples :
L'anticorps rituximab peut être utilisé pour traiter certains cas de lymphome non hodgkinien (LNH). Il se lie spécifiquement à la protéine CD20 à la surface des cellules cancéreuses et signale ainsi aux forces de défense du système immunitaire de détruire cette cellule. Une thérapie par anticorps avec le rituximab peut être envisagée pour les formes de LNH qui se sont développées à partir de lymphocytes B dégénérés (lymphomes à cellules B). Ce type de lymphocyte porte la protéine CD20 à sa surface (en revanche, les lymphocytes T en manquent).
Pour certains patients atteints d'un lymphome hodgkinien, le principe actif brentuximab vedotin peut être envisagé. C'est un anticorps produit artificiellement qui est chargé d'un cytostatique - une substance qui inhibe la division cellulaire. L'anticorps s'arrime à une certaine protéine de surface (CD30), qui se trouve dans une plus grande mesure sur les lymphocytes B et T dégénérés. Il est ensuite absorbé à l'intérieur de la cellule cancéreuse avec sa « charge ». Là, l'agent cytostatique est séparé, après quoi il déploie son effet - la cellule cancéreuse ne peut plus se multiplier et meurt par conséquent.
Immunothérapie avec inhibiteurs de points de contrôle
Pour certains patients atteints d'un lymphome hodgkinien, le traitement avec des inhibiteurs de points de contrôle est une option. Ce sont aussi des anticorps spéciaux. Cependant, ceux-ci n'agissent pas directement sur les cellules cancéreuses, mais influencent plutôt certains points de contrôle du système immunitaire qui ralentissent les réactions immunitaires (appelés points de contrôle immunitaires) :
Certaines tumeurs comme le lymphome de Hodgkin peuvent activer ces « freins » sur le système immunitaire et ainsi se protéger d'une attaque immunitaire. Les inhibiteurs de points de contrôle tels que le nivolumab libèrent ces "freins" afin que les cellules immunitaires puissent désormais agir contre le cancer.
Thérapie cellulaire CAR T
Une toute nouvelle forme d'immunothérapie est la thérapie cellulaire CAR-T. Il est utile pour traiter certains types de lymphome non hodgkinien (et de leucémie).
Ici, les cellules immunitaires (cellules T) sont prélevées sur le patient et génétiquement modifiées en laboratoire : les cellules T forment ainsi à leur surface un récepteur (CAR = chimeric antigen receptor) capable de reconnaître spécifiquement les cellules cancéreuses et de s'y arrimer. Il envoie ensuite un signal à la cellule T pour détruire la cellule cancéreuse liée.
En préparation de ce traitement, le patient est traité par une chimiothérapie légère. Il tue certaines des cellules cancéreuses ainsi que les propres cellules T du corps. Cette « lacune » dans la population de cellules T est comblée par les cellules CAR-T produites en laboratoire, qui sont infusées au patient.
Thérapie avec des inhibiteurs de la voie de signalisation
Les inhibiteurs dits de voies de signalisation constituent une toute nouvelle option thérapeutique pour certains lymphomes non hodgkiniens. Ce sont des médicaments qui désactivent des signaux de croissance importants dans les cellules cancéreuses - la cellule ne peut plus se multiplier.
Un exemple est l'ingrédient actif idélalisib. Il peut être administré aux patients atteints d'un lymphome folliculaire lorsque la chimiothérapie et la thérapie par anticorps n'ont pas été efficaces.
Pour des informations complètes sur le traitement des différents types de cancer lymphatique, consultez les articles Maladie de Hodgkin et Lymphome non hodgkinien.
Cancer lymphatique : évolution de la maladie et pronostic
La guérison du cancer des ganglions lymphatiques dépend en grande partie du stade et de la forme histologique de la maladie. Mais d'autres facteurs influencent également le pronostic, tels que l'âge du patient, les complications possibles et les maladies antérieures. Ainsi, aucune information généralement valable sur les chances de guérison du cancer des ganglions lymphatiques ne peut être fournie. En général, cependant, ce qui suit s'applique :
Le pronostic du lymphome hodgkinien est généralement assez favorable. Une guérison est possible pour de nombreux patients : chez 84 % des femmes atteintes et 86 % des hommes atteints, ce cancer des ganglions lymphatiques n'a pas (encore) entraîné la mort cinq ans après le diagnostic (taux de survie relatif à 5 ans).
Il semble généralement un peu pire avec le lymphome non hodgkinien (LNH). En moyenne, le taux de survie relatif à 5 ans est ici de 70 pour cent pour les femmes et de 68 pour cent pour les hommes. Dans les cas individuels, cependant, l'espérance de vie et les chances de guérison pour ce groupe de cancer des ganglions lymphatiques peuvent varier considérablement. Une première évaluation est possible en fonction du comportement de croissance de la tumeur :
- Certains types de LNH se développent de manière très agressive (par exemple, le lymphome de Burkitt). Ces lymphomes dits hautement malins n'ont pas nécessairement un mauvais pronostic - c'est précisément le taux élevé de division cellulaire qui garantit que ces types de cancer des ganglions lymphatiques répondent généralement bien au traitement (comme la chimiothérapie). De nombreux patients peuvent donc être guéris avec un premier traitement intensif (si la tumeur est découverte tôt).
- D'autres types de LNH - les lymphomes dits faiblement malins - se développent lentement sur des années ou des décennies (par exemple, lymphome du MALT, leucémie à tricholeucocytes). Elles sont considérées comme des maladies chroniques : le traitement ne peut généralement que les supprimer, mais pas les guérir définitivement. Les patients atteints doivent donc recevoir des soins médicaux à vie et, si nécessaire, être traités à plusieurs reprises.
Risque de tumeurs secondaires
Pour les deux principaux groupes de cancer des ganglions lymphatiques (lymphome hodgkinien et lymphome non hodgkinien), ce qui suit s'applique également : la chimiothérapie et la radiothérapie, avec lesquelles une tumeur est traitée, peuvent provoquer une deuxième tumeur comme séquelle tardive - c'est-à-dire déclencher un nouveau cancer des années ou des décennies plus tard.
Mots Clés: vaccins les soins aux personnes âgées soin de la peau