Trouble de la cicatrisation des plaies
Clemens Gödel est pigiste pour l'équipe médicale
En savoir plus sur les experts Tout le contenu de est vérifié par des journalistes médicaux.Si la plaie ne guérit pas correctement, le processus de cicatrisation d'une plaie est retardé et elle peut s'infecter. Un tel trouble survient souvent avec un système immunitaire affaibli et après des interventions chirurgicales. Dans ces cas, un traitement spécial de la plaie doit être initié, sinon les complications les plus graves menacent. Ici, vous pouvez lire tout ce que vous devez savoir sur les symptômes, le diagnostic et le traitement des troubles de la cicatrisation des plaies !
Codes CIM pour cette maladie : Les codes CIM sont des codes internationalement reconnus pour les diagnostics médicaux. On les retrouve, par exemple, dans les lettres des médecins ou sur les certificats d'incapacité de travail. T89T79T81
Trouble de la cicatrisation des plaies : description
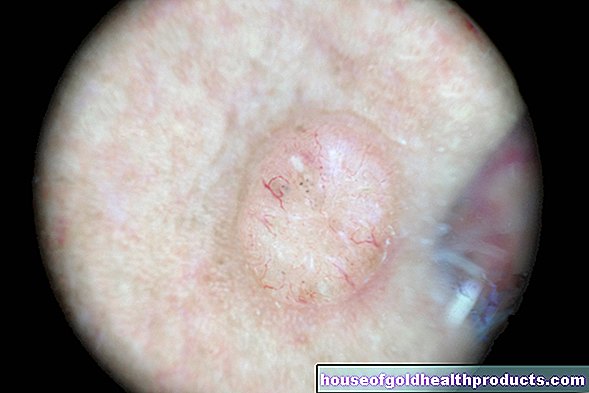
Une plaie est une section de tissu contigu sur la surface externe ou interne du corps. Si une plaie ne cicatrise pas ou ne cicatrise que mal, on parle de trouble de la cicatrisation. Ceux-ci incluent, entre autres, la formation d'ecchymoses, les accumulations de sécrétions de plaie sous une plaie (sérome), la divergence des bords de la plaie, les fissures de la plaie et, surtout, les infections.
Dans le cas d'une plaie chronique, la cohésion de la barrière cutanée interne ou externe et des structures sous-jacentes est, par définition, perturbée pendant au moins huit semaines.
Occurrence
Entre trois et dix pour cent des plaies ne guérissent pas sur une longue période de temps. Environ un pour cent de la population totale a une plaie chronique. En Allemagne, jusqu'à trois millions de personnes souffriraient de troubles de la cicatrisation. C'est l'une des complications les plus courantes d'une opération. En chirurgie vasculaire, des troubles de la cicatrisation surviennent chez jusqu'à 20 % de toutes les personnes opérées. Les personnes de plus de 60 ans sont trois fois plus susceptibles de souffrir de troubles de la cicatrisation des plaies que les personnes plus jeunes. Environ 40 pour cent des personnes alitées à long terme souffrent d'un ulcère de décubitus - un ulcère mal cicatrisé causé par des escarres.
Le problème d'un trouble de la cicatrisation des plaies est aussi le risque de récidive. Comme il survient généralement sur la base de maladies sous-jacentes existantes, les troubles de la cicatrisation des plaies se produisent à plusieurs reprises dans plus de 60 pour cent des cas.
Cicatrisation des plaies
Vous pouvez lire sur le processus de guérison complexe d'une plaie dans l'article Guérison des plaies.
Trouble de la cicatrisation : symptômes
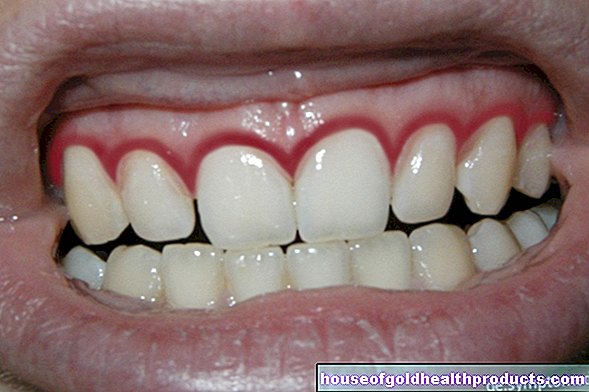
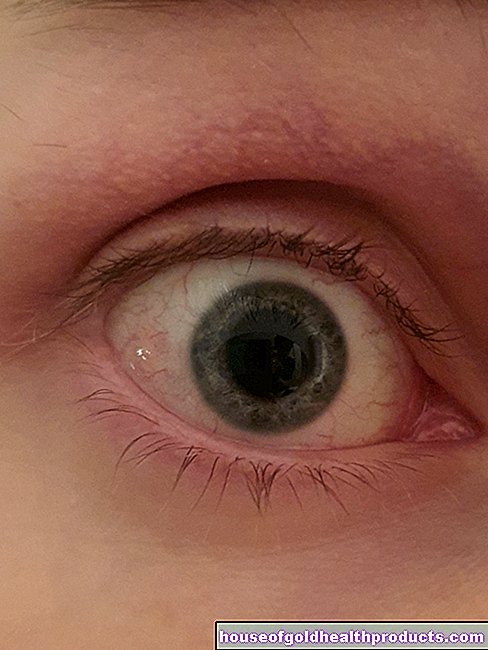
Le principal symptôme d'un trouble de la cicatrisation est le défaut de la plaie, qui peut se manifester de diverses manières. De plus, il y a généralement des douleurs (graves) et des saignements. En plus du trouble de cicatrisation proprement dit, d'autres lésions telles que des lésions osseuses, vasculaires ou nerveuses peuvent survenir. Les troubles de la circulation sanguine et lymphatique rendent le processus de guérison plus difficile et entraînent d'autres symptômes tels que le lymphœdème.
Si la plaie est infectée, la plaie est rouge, surchauffée et malodorante. L'écoulement de la plaie augmente considérablement et une douleur (pression) se produit. Les ganglions lymphatiques environnants peuvent gonfler (douloureux) en signe de réaction immunitaire. S'il y a aussi de la fièvre, cela peut être le signe d'un empoisonnement du sang dangereux (septicémie).
Trouble de la cicatrisation : causes et facteurs de risque
Une mauvaise cicatrisation des plaies est causée par divers facteurs. C'est souvent à cause d'une maladie chronique qu'une plaie ne se referme pas. Une distinction est faite entre les causes locales (c'est-à-dire au niveau de la plaie) et systémiques des troubles de la cicatrisation.
Conditions de plaie défavorables
Le facteur de risque local le plus important d'altération de la cicatrisation des plaies est l'état défavorable de la plaie. Les plaies particulièrement larges, meurtries, sèches ou sales, qui peuvent également être infectées, guérissent généralement mal. Le développement de pus et d'une ecchymose rend le processus de guérison encore plus difficile. De plus, les coupures lisses guérissent généralement mieux que les morsures et les petites plaies superficielles guérissent mieux que les plaies larges et profondes.
Coutures et bandages
Une quantité suffisante d'oxygène doit pouvoir atteindre la plaie. Un mauvais choix de pansement ou une couture trop serrée peuvent restreindre l'apport d'oxygène. Le choix du pansement est donc d'une importance cruciale pour le processus de cicatrisation. Le pansement doit protéger contre le dessèchement, permettre un apport suffisant d'oxygène et ne pas coller à une couche de peau nouvellement émergente.
Une fois la plaie suturée, il est important de trouver le bon moment pour tirer le fil (sauf si des sutures auto-dissolvantes ont été utilisées). Si les sutures sont tirées trop tôt, la plaie peut se déchirer à nouveau. Cependant, si le fil est tiré trop tard, cela favorise le développement d'infections et entrave la fermeture définitive de la plaie.
âge
Les plaies ont tendance à guérir plus mal chez les personnes âgées que chez les plus jeunes. Cependant, cela est également dû aux maladies qui l'accompagnent plus fréquemment.
Maladies sous-jacentes
Les causes systémiques les plus courantes des troubles de la cicatrisation des plaies sont le diabète sucré (en particulier le syndrome du pied diabétique) et les maladies vasculaires - en particulier l'insuffisance veineuse chronique (IVC, insuffisance veineuse chronique) et la maladie artérielle occlusive périphérique (MAP).
D'autres maladies pouvant entraîner une altération de la cicatrisation des plaies sont les maladies de la peau, les douleurs chroniques, les tumeurs (et leur traitement avec des agents radiologiques et chimiothérapeutiques), des taux élevés de bilirubine et d'urée, l'anémie et la déshydratation. En outre, les troubles du système immunitaire et les infections graves (telles que la tuberculose, la syphilis, le VIH et d'autres infections virales) favorisent également la cicatrisation des plaies.
Dans l'ensemble, les déséquilibres dans presque tous les systèmes du corps humain entraînent des troubles de la cicatrisation, notamment des troubles hormonaux (comme la maladie de Cushing) et psychologiques (comme la démence, la toxicomanie). Une plaie ne guérira pas si de tels déséquilibres ne sont pas corrigés.
fumeur
Le tabagisme est un facteur de risque important de plaies mal cicatrisantes. Une étude a montré que 50 pour cent des fumeurs contre 21 pour cent des non-fumeurs souffraient d'un trouble de la cicatrisation des plaies après une intervention chirurgicale.
nourriture
L'alimentation joue également un rôle majeur, car les protéines, les vitamines, les minéraux et les oligo-éléments sont importants pour le processus de guérison. Un apport calorique trop faible ainsi qu'un excès de poids important favorisent un trouble de la cicatrisation. Les plaies ne guérissent pas bien si les protéines et leurs constituants, les acides aminés, manquent pour la régénération des tissus. Une carence en protéines peut également survenir, par exemple, si le foie ne produit pas suffisamment de protéines. Des situations de carence en protéines se produisent également avec les maladies tumorales malignes.
Soins des plaies postopératoires
La bonne cicatrisation d'une plaie après une opération dépend non seulement de la compétence du chirurgien, mais aussi des soins et des soins postopératoires de la plaie. Une plaie ne guérit pas après une opération si la position du patient est négligée - si le patient est constamment allongé sur la plaie, la charge de pression soutenue entraîne une altération de la cicatrisation.
Si des corps étrangers tels que des prothèses sont installés pendant une opération, une réaction de défense du corps peut en outre entraver le processus de guérison. La règle générale est la suivante : des opérations particulièrement longues et une perte de sang élevée pendant l'opération favorisent un trouble de la cicatrisation.
Des médicaments
La prudence est également de mise avec les médicaments qui peuvent retarder directement ou indirectement le processus de guérison. Ceux-ci comprennent, par exemple, les corticoïdes, les médicaments anticancéreux, les médicaments psychotropes et les anticoagulants.
Coopération du patient
Enfin, la coopération du patient joue également un rôle déterminant. Seule une adhésion constante à la thérapie prescrite peut prévenir un trouble de la cicatrisation ou faire de votre traitement un succès.
Trouble de la cicatrisation : examens et diagnostic
Les spécialistes des troubles de la cicatrisation sont les dermatologues (dermatologues) pour les plaies superficielles et les chirurgiens pour les plaies internes. Si la plaie frappe après une opération, vous devez d'abord contacter le chirurgien. Tout d'abord, le médecin posera généralement les questions suivantes, entre autres :
- Depuis combien de temps cette blessure existe-t-elle ?
- Comment est née la blessure ?
- Vous souffrez de douleurs ou de fièvre ?
- La plaie a-t-elle mieux cicatrisé entre-temps ?
- Avez-vous déjà connu des troubles de la cicatrisation des plaies ?
- Avez-vous des maladies antérieures?
- Avez-vous réagi (également allergique) à un traitement de plaie ?
À l'aide de la délimitation temporelle de la durée de la plaie, la plaie peut être classée comme aiguë ou chronique. La question de la fièvre et la mesure de la température corporelle sont importantes afin de détecter au plus tôt une éventuelle intoxication sanguine (septicémie).
Après l'entretien, le médecin examinera et examinera la plaie. Il vérifie si le flux sanguin, la motricité et la sensibilité sont maintenus autour de la zone touchée. En examinant de plus près le trouble de la cicatrisation, il faut évaluer à quelle profondeur la plaie s'étend et quelles structures sont affectées. Par exemple, si la plaie a atteint l'os, il existe un risque d'inflammation osseuse. Cette soi-disant ostéite ou ostéomyélite peut avoir des conséquences graves.
Il est également important d'évaluer l'état de la plaie. Le médecin doit faire attention au pus, aux rougeurs et aux tissus morts, entre autres. De cette façon, il peut évaluer si la plaie est aseptique (sans germe), contaminée ou septique (infectée). Enfin, il déterminera grossièrement la phase de cicatrisation à des fins thérapeutiques et pronostiques.
Des examens complémentaires sont nécessaires pour les troubles de cicatrisation plus importants et plus graves.
Test sanguin
Un test sanguin peut indiquer une infection et permettra une évaluation des globules rouges et blancs et des plaquettes.
Imagerie
En cas de plaies plus profondes et internes ainsi que de suspicion de corps étrangers ou de fractures osseuses, une imagerie doit être réalisée dans le cadre du diagnostic de trouble de la cicatrisation : Tout d'abord, une échographie peut aider. Si la plaie n'est pas superficielle, l'étendue doit être estimée par tomodensitométrie (TDM), imagerie par résonance magnétique (IRM) ou radiographie.
Écouvillonnage de plaie / biopsie
Si une infection de la plaie est suspectée, un prélèvement doit être effectué. Ceci est utilisé pour déterminer le type exact d'agent pathogène et pour clarifier s'il est résistant à certains antibiotiques. Tout traitement antibiotique ne doit être débuté qu'après prélèvement d'un écouvillon, sinon le résultat sera falsifié.
Si la plaie est suspectée d'être un processus tumoral, le matériel de la plaie doit être retiré pour un examen (histo) pathologique (biopsie).
Diagnostic différentiel
Un diagnostic alternatif important pour un trouble de la cicatrisation des plaies est le pyoderma gangrenosum, qui survient souvent en relation avec la polyarthrite rhumatoïde, les maladies intestinales chroniques, les maladies du système hématopoïétique et également avec la suppression (médicinale) du système immunitaire. Le plus souvent, c'est sur le membre inférieur. Le pyoderma gangrenosum peut ressembler à un trouble de la cicatrisation des plaies, mais il s'agit d'une inflammation profonde qui affecte également le tissu adipeux et les vaisseaux sanguins. En l'absence de marqueurs diagnostiques clairs, le pyoderma gangrenosum est un diagnostic d'exclusion (le pyoderma gangrenosum ne peut être supposé que si toutes les autres maladies présentant des symptômes similaires ont été exclues).
Trouble de la cicatrisation : traitement
Un trouble de la cicatrisation des plaies nécessite un traitement spécifique pour éviter des conséquences graves. Les troubles de cicatrisation compliqués doivent être pris en charge dans un centre spécialisé.
Combattre la cause
Un certain nombre de causes d'un trouble de la cicatrisation des plaies peuvent être au moins partiellement combattues. Dans cet esprit, il est important d'identifier la cause sous-jacente du retard dans le processus de guérison. Par exemple, le traitement du diabète sucré devrait être mieux arrêté. Une plaie ne guérit pas ou guérit difficilement si le problème sous-jacent persiste.
En cas de dénutrition ou de dénutrition, une thérapie nutritionnelle doit être initiée en complément des soins locaux des plaies afin de pallier les déficits. Les aliments dits de complément conviennent également aux troubles de la cicatrisation des plaies.
Hygiène des plaies
L'objectif décisif de la thérapie locale est de permettre un processus de guérison sans problème et d'éviter les influences néfastes. L'hygiène de la plaie joue un rôle très important, non seulement sur la plaie elle-même, mais aussi sur les bords de la plaie et à proximité immédiate. D'une part, les plaies doivent être maintenues propres, mais d'autre part, elles ne doivent pas être nettoyées ou désinfectées de manière trop intensive. Un rinçage à l'eau stérile (salée) ou des bains de plaies (avec de l'eau du robinet à température corporelle) sont souvent recommandés. Pour éviter les réactions locales, les solutions de rinçage agressives ne doivent pas être utilisées. Des moyens spéciaux ne doivent être utilisés qu'en consultation avec le médecin. Seules les préparations approuvées pour une application directe sur les plaies conviennent. L'iode peut provoquer la mort cellulaire et doit donc être utilisé avec prudence, en particulier dans le traitement initial.
Débridement
Le débridement est une partie très importante du soin des plaies afin de créer un lit de plaie optimal pour la cicatrisation. Le débridement est le nettoyage de la plaie et l'élimination (chirurgicale) associée des tissus morts (nécrose), de la plaque et des corps étrangers de la plaie.
Ceci est particulièrement indiqué en cas de signes sévères d'inflammation, d'infections systémiques et de plaque importante ainsi que de nombreux tissus morts. Tout est ensuite retiré jusqu'à ce qu'il y ait du tissu sain à la surface. Cela conduit entre autres à un meilleur apport d'oxygène à la plaie.
Après ce nettoyage intensif de la plaie, la plaie non cicatrisante doit être nettoyée encore et encore, mais pas avec la même intensité. Souvent, la plaie est simplement rincée avec de l'eau stérile (selée) à cet effet.
Les interventions chirurgicales dues à un trouble de la cicatrisation comprennent également le nettoyage des cavités avec des sécrétions de plaies ou de grandes contusions et, dans les cas graves, l'amputation (partielle) de parties du corps, comme un orteil. En cas d'infection d'une plaie, il peut également être nécessaire de (ré)ouvrir une plaie.
Des enzymes artificielles (par exemple sous forme de pommades à la collagénase) peuvent également dissoudre les revêtements de plaies.
Compresse de plaie
Le choix du pansement doit être fait individuellement par un expert en plaies expérimenté et n'est pas facile en raison du grand nombre d'options. Les critères comprennent la phase de cicatrisation, l'état de l'infection et la présence de tissus morts. Les pansements présentant un trouble de la cicatrisation doivent dans tous les cas offrir une protection contre le dessèchement, garantir un lit de plaie humide et ne pas libérer de fibres dans la plaie. Dans le même temps, l'approvisionnement en oxygène doit être assuré. De nombreux pansements contiennent des ingrédients antimicrobiens tels que l'iode, le polyhexanide ou l'octénidine.
Il existe environ trois types de pansements. Les bandages passifs ne fournissent qu'une protection. Les pansements aux propriétés interactives influencent directement la plaie (par exemple, pansement hydrocolloïdal, thérapie sous vide). Les cellules d'épiderme cultivées ou une greffe autologue sont des pansements dits actifs.
Les pansements conventionnels tels que les bandages de gaze et le molleton se caractérisent généralement par leur capacité d'absorption, leur résistance à la déchirure et leur perméabilité à l'air particulières. Cependant, ils comportent le risque de coller à la couche de peau nouvellement formée - un pansement de pommade peut aider à contrer cela. Les pansements conventionnels servent principalement de pansement initial.
Les matériaux de pansement interactifs modernes (tels que les hydrogels, les algines, les pansements en mousse) assurent un microclimat favorable et humide, qui permet aux tissus conjonctifs et aux cellules de la peau de se multiplier. Dans le même temps, les nouvelles cellules de la peau sont généralement empêchées de coller au pansement. Dans le cas de pansements humides, l'équilibre entre un environnement de plaie humide et l'absorption de liquide de plaie à travers le pansement doit être maintenu. Les compresses actives d'argent ne sont pas seulement absorbantes et agissent contre les micro-organismes, elles réduisent également l'odeur de la plaie. Dans les cas graves, les troubles de la cicatrisation peuvent également être traités par drainage de la plaie ou scellage sous vide.
Antibiotiques
En cas d'infection importante de la plaie, un traitement antibiotique (antibiose) peut être réalisé. Un écouvillonnage de la plaie doit être effectué au préalable afin de déterminer l'agent pathogène exact et les résistances éventuelles. L'antibiotique choisi doit couvrir les causes courantes d'infection des plaies telles que le staphylocoque, les streptocoques, Pseudomonas et Escherichia coli. Si des agents pathogènes résistants (tels que le SARM) sont détectés dans la plaie, ils doivent au moins être combattus par une irrigation régulière.
Les antibiotiques sont généralement utilisés par voie systémique, par exemple sous forme de comprimé. L'antibiose locale pour les troubles de la cicatrisation des plaies est controversée, car les antibiotiques administrés localement n'atteignent que le tissu de la plaie de manière non fiable, une sensibilisation par contact se produit souvent et la sélection de germes multirésistants est favorisée.
Les infections des plaies sont potentiellement mortelles et doivent donc être traitées de manière cohérente.
Gestion de la douleur
Un trouble de la cicatrisation peut être associé à une douleur considérable, qui dans les cas graves peut également nécessiter un traitement avec des opiacés (des analgésiques très puissants). Une anesthésie de surface (anesthésie locale superficielle) peut être réalisée au niveau de la plaie.
Autres procédures
En plus des méthodes de traitement des troubles de la cicatrisation décrites ci-dessus, il existe également un grand nombre de thérapies plus ou moins controversées telles que la stimulation électrique, les ondes de choc, les infrarouges ou la thérapie par champ magnétique. De plus, des asticots spécialement préparés dans un bandage serré mais non hermétique peuvent contribuer au processus de guérison. Votre salive contient des enzymes qui aident à éliminer la plaque et les tissus malades.
amputation
Malgré un traitement intensif et multidisciplinaire, l'amputation est dans certains cas la dernière option thérapeutique pour les troubles chroniques de la cicatrisation. Pour cette raison, environ 30 000 amputations, petites et grandes, sont pratiquées chaque année en Allemagne.
Accélérer la cicatrisation des plaies
Le processus de cicatrisation d'une plaie peut être soutenu. Vous pouvez découvrir comment procéder dans l'article Accélérer la cicatrisation des plaies.
Trouble de la cicatrisation : évolution de la maladie et pronostic
Si un environnement optimal de la plaie peut être atteint et la cause peut être éliminée, le pronostic d'un trouble de la cicatrisation est bon. Souvent, cependant, la cause ne peut pas être complètement éliminée, ce qui aggrave le pronostic.
Un trouble de la cicatrisation après une intervention chirurgicale entraîne une hospitalisation plus longue (avec les risques associés) et peut également entraîner des soins chirurgicaux de la plaie.
À long terme, pour des raisons esthétiques, après cicatrisation, les cicatrices et les plaies peuvent être corrigées par un chirurgien plasticien ou un dermatologue.
Complications
Une infection dans le cadre d'un trouble de la cicatrisation, qui à son tour peut entraîner un abcès et une intoxication sanguine (septicémie), est particulièrement redoutée. Cette dernière est potentiellement mortelle et nécessite des méthodes de traitement plus intensives.
Les troubles de la cicatrisation des plaies peuvent également entraîner des lésions vasculaires, nerveuses, tendineuses, musculaires et osseuses.
Le syndrome des loges tant redouté est une urgence. En plus d'un début aigu après un traumatisme, il peut également se développer de manière chronique dans le cadre d'un trouble grave de la cicatrisation. La cause du syndrome des loges est la compression des vaisseaux et donc une restriction du flux sanguin due à une augmentation de la pression tissulaire dans une zone délimitée, notamment au niveau du bas de la jambe. En règle générale, les personnes touchées se plaignent de douleurs (nouvelles) sévères. De plus, il existe des troubles de la sensibilité et de la motricité. Le diagnostic peut être posé, entre autres, par une échographie. Le syndrome des loges nécessite généralement un traitement chirurgical aigu.
Prévention d'un trouble de la cicatrisation (renouvelé)
Afin de prévenir les troubles de la cicatrisation, une plaie doit toujours être correctement soignée. Tout d'abord, il et la zone environnante doivent être nettoyés en douceur. La plaie doit être désinfectée avec les antiseptiques prévus à cet effet et uniquement si elle est très sale, car sinon davantage de dommages peuvent survenir dans la plaie. Ensuite, la plaie peut être recouverte d'un pansement. Dans les cas plus graves, vous devriez consulter un médecin qui peut recoudre la plaie. Pour chaque plaie, en particulier les plaies sales, il convient également de vérifier s'il existe une protection adéquate contre le tétanos grâce à la vaccination.
Étant donné que de nombreuses personnes souffrant d'un trouble de la cicatrisation des plaies présentent à nouveau des problèmes de plaies similaires, des mesures préventives doivent être prises. Cela inclut le traitement optimal des maladies sous-jacentes existantes, le patient arrête de fumer si nécessaire et le médecin lui expliquant comment il peut reconnaître un trouble de la cicatrisation à un stade précoce.
Mots Clés: diète Diagnostic de l'alcool