Dérivation biliopancréatique
Dr. méd. Fabian Sinowatz est pigiste au sein de l'équipe éditoriale médicale de
En savoir plus sur les experts Tout le contenu de est vérifié par des journalistes médicaux.La dérivation biliopancréatique (également BPD ou division biliopancréatique) est l'opération la plus complexe et en même temps la plus efficace en chirurgie de l'obésité. L'intervention provoque délibérément une perturbation de l'absorption des aliments dans l'intestin grêle (malabsorption). Cependant, la dérivation biliopancréatique ne peut pas être complètement inversée par la suite et des compléments alimentaires doivent être pris à vie. Vous trouverez ici tout sur les exigences, la mise en œuvre et les effets de la dérivation biliopancréatique.
Qu'est-ce que la dérivation biliopancréatique ?
Le terme « dérivation biliopancréatique » signifie que les sécrétions digestives de la bile (bilis) et du pancréas (pancréas) ne sont acheminées vers la pulpe alimentaire que dans la partie inférieure de l'intestin grêle. Cela entrave la dégradation des nutriments et ils ne sont absorbés qu'en quantités nettement inférieures de l'intestin grêle dans le sang.
La dérivation biliopancréatique entraîne généralement une réduction de poids particulièrement importante chez les patients obèses. Au niveau international, la division biliopancréatique est considérée comme la procédure standard, mais en Allemagne, elle n'a guère été acceptée.
Que se passe-t-il lors de la dérivation biliopancréatique ?
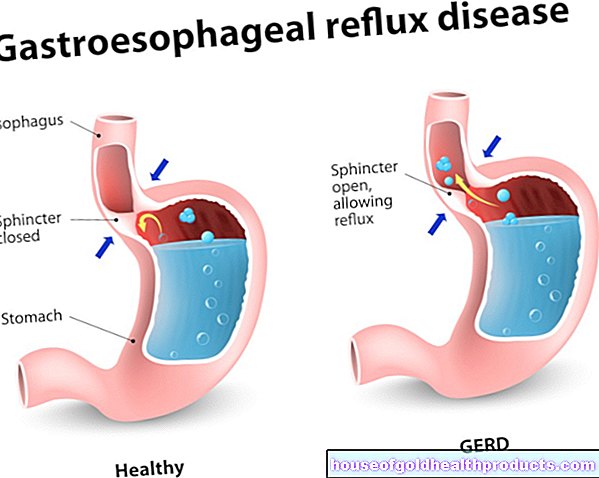
Le principe d'action repose principalement sur une malabsorption délibérément provoquée par l'opération - c'est le terme technique désignant une mauvaise absorption des nutriments de l'intestin. Normalement, le chyme provenant de l'estomac se mélange aux enzymes digestives du pancréas et de la vésicule biliaire déjà présentes dans le duodénum. Cela décompose les nutriments et peut maintenant être absorbé par la muqueuse intestinale et transmis dans la circulation sanguine.
Cependant, en raison de la dérivation biliopancréatique, ils ne sont introduits que beaucoup plus bas dans l'intestin grêle. Ce n'est qu'à partir de là que la pulpe alimentaire et les sucs digestifs se mélangent. Cela signifie que seule une courte section de l'intestin et beaucoup moins de temps sont disponibles pour la décomposition et l'absorption des aliments - une grande partie des nutriments migrent donc sans être digérés dans le gros intestin et sont excrétés avec les selles.
Cependant, la perte de poids ne résulte pas uniquement d'une malabsorption. Le deuxième principe d'action est ce qu'on appelle la restriction : avec la division biliopancréatique, la taille de l'estomac est également considérablement réduite, entre autres. En raison de la réduction du volume de l'estomac (restriction), vous êtes rassasié plus rapidement et donc mangez moins.
Procédure chirurgicale pour la dérivation biliopancréatique
Fondamentalement, une distinction est faite entre deux variantes de l'opération : la dérivation biliopancréatique unique (DBP) et la dérivation biliopancréatique avec switch duodénal (DBP-DS). Dans le trouble borderline, l'estomac est réduit à un volume d'environ 250 à 500 millilitres. Avec le BPD-DS, en revanche, l'estomac est réduit à ce qu'on appelle un « estomac à manches » avec un volume d'environ 100 à 120 millilitres seulement. Cela signifie que la restriction dans le BPD-DS est encore plus prononcée que dans le cas du BPD seul. Un autre avantage est que le BPD-DS possède également le pylore. Le chyme n'est pas libéré de l'estomac restant dans l'intestin, mais est libéré plus lentement et en continu à travers le pylore dans l'intestin. Cela réduit considérablement le risque de ce qu'on appelle le syndrome de dumping (voir ci-dessous).
Préparation à une dérivation biliopancréatique
Avant l'intervention, il est important de subir une gastroscopie pour écarter les maladies graves de l'estomac et du duodénum. Une échographie de l'abdomen doit également être réalisée afin de détecter au préalable d'éventuels troubles du flux biliaire - dus par exemple à des calculs biliaires -. Si des calculs biliaires sont découverts, la vésicule biliaire est généralement retirée par mesure de précaution lors de la dérivation biliopancréatique, car d'autres calculs peuvent se former rapidement plus tard lors de la perte de poids souhaitée, ce qui entraîne alors très souvent une inflammation de la vésicule biliaire et des voies biliaires. Avant l'opération, un électrocardiogramme (ECG) et un test de la fonction pulmonaire sont généralement également nécessaires.
Déroulement de l'opération
Aujourd'hui, la dérivation biliopancréatique est principalement réalisée comme une opération mini-invasive. Cette procédure, également connue sous le nom de "technique du trou de serrure", ne nécessite pas une grande incision abdominale. Au lieu de cela, les instruments chirurgicaux et une petite caméra spéciale sont insérés dans l'abdomen à travers plusieurs petites incisions dans la peau. Les opérations mini-invasives présentent généralement un risque chirurgical plus faible que les opérations ouvertes et sont donc particulièrement adaptées aux patients obèses qui ont déjà un risque chirurgical significativement accru.
La dérivation biliopancréatique se déroule en plusieurs temps chirurgicaux. Sous anesthésie générale, le chirurgien insère les instruments et une caméra avec une source lumineuse dans la cavité abdominale à travers plusieurs incisions cutanées. Pendant l'opération, du dioxyde de carbone gazeux est également introduit dans la cavité abdominale afin que la paroi abdominale se détache des organes et que le chirurgien ait une meilleure vue et plus d'espace dans la cavité abdominale.
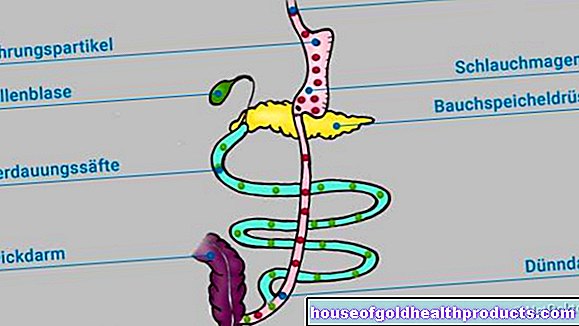
Maintenant, l'estomac est coupé juste en dessous de l'œsophage. À la fin de l'œsophage, il ne reste qu'un petit estomac résiduel (poche gastrique). Les parties restantes de l'estomac sont retirées. Dans le cas d'une dérivation biliopancréatique avec interrupteur duodénal, au lieu de la poche gastrique, un soi-disant estomac à manchon avec un volume considérablement plus petit est formé.
Ensuite, le chirurgien coupe l'intestin grêle à environ 2,5 mètres du début du gros intestin. La partie inférieure est maintenant remontée et cousue directement à la poche gastrique ou à la manche de l'estomac. La partie supérieure de l'intestin grêle n'a plus aucun lien avec l'estomac et ne servira désormais qu'à transporter les sécrétions digestives de la bile et du pancréas. Il est maintenant passé à environ 50 centimètres au-dessus du gros intestin dans l'intestin grêle et suturé.
Le morceau commun d'intestin grêle, dans lequel se mélangent les particules alimentaires et les sucs digestifs, n'a donc qu'environ un demi-mètre de long au lieu de plusieurs mètres. Étant donné que cela ne suffit plus pour une décomposition et une absorption complètes des composants alimentaires, ceux-ci sont principalement transmis sans digestion dans le gros intestin, qui à son tour n'absorbe pratiquement aucun élément nutritif. Car il sert principalement à épaissir le repas digéré.
Durée de l'intervention chirurgicale, séjour à l'hôpital et incapacité de travail
La dérivation biliopancréatique dure environ deux à trois heures et est toujours réalisée sous anesthésie générale. L'opération nécessite généralement un séjour à l'hôpital d'environ huit jours - un pour la préparation et sept pour une observation médicale étroite après l'intervention. En moyenne, environ trois semaines après l'opération, si le déroulement de l'opération est simple, il est possible de reprendre une activité professionnelle.
A qui s'adresse la dérivation biliopancréatique ?
La dérivation biliopancréatique est une intervention destinée aux personnes obèses et ayant un indice de masse corporelle (IMC) ≥ 40 kg/m² (obésité grade III). Si des maladies métaboliques comme le diabète, l'hypertension artérielle ou le syndrome d'apnée du sommeil existent déjà en raison d'un surpoids, la dérivation biliopancréatique peut être utile à partir d'un IMC de 35 kg/m².
La condition préalable à la dérivation biliopancréatique et à toutes les autres interventions en chirurgie de l'obésité est que toutes les mesures non chirurgicales n'aient pas montré un succès suffisant pendant une période de six à douze mois. Ces mesures comprennent des conseils nutritionnels professionnels, un entraînement physique et une thérapie comportementale (un concept dit multimodal pour l'obésité). Pour la dérivation biliopancréatique, vous devez avoir au moins 18 ans et au plus 65 ans, bien que l'opération soit également possible pour les personnes plus jeunes ou plus âgées dans des cas individuels.
Pour les personnes souffrant d'obésité extrême (IMC > 50 kg/m²), l'opération est parfois divisée en deux opérations : Premièrement, seul le manchon ventre est appliqué. Ceci est destiné à réduire le poids et donc le risque de chirurgie pour la deuxième intervention (la dérivation biliopancréatique proprement dite).
Une procédure de malabsorption telle que la dérivation biliopancréatique est particulièrement recommandée pour les personnes qui ne peuvent pas changer leurs habitudes alimentaires défavorables. Bien que ces personnes maigrissent mal grâce à d'autres procédures (telles que l'estomac ou l'anneau gastrique), une perte de poids peut être attendue dans le cas d'une dérivation biliopancréatique due à une malabsorption, même avec des habitudes alimentaires constamment défavorables.
Pour qui la dérivation biliopancréatique ne convient-elle pas ?
Il existe diverses maladies physiques et mentales pour lesquelles la chirurgie de l'obésité comme la dérivation biliopancréatique n'est pas indiquée (contre-indiquée). En particulier, les opérations antérieures et les malformations de l'estomac ou des intestins peuvent représenter des contre-indications importantes pour la dérivation biliopancréatique. Les comorbidités psychologiques telles que les addictions ou les troubles alimentaires non traités (ex : « binge eating » ou boulimie) sont également des critères d'exclusion de la procédure. Que vous soyez apte ou non à une dérivation biliopancréatique, vous pouvez le savoir à l'avance lors d'une conversation avec le chirurgien.
Efficacité de la dérivation biliopancréatique
La dérivation biliopancréatique est l'intervention chirurgicale avec laquelle la plus grande perte de poids est habituellement obtenue. Des études ont montré que la perte de poids excessive (EWL) après un an est de 52% pour le BPD seul et de 72% pour le BPD-DS. En plus de l'effet de soulagement purement cosmétique et psychologique, la perte de poids après la procédure a également des effets positifs sur le métabolisme du patient. Dans de nombreux cas, la procédure améliore considérablement ou même guérit un diabète sucré existant. La glycémie revient souvent à la normale peu de temps après l'opération, bien que le patient n'ait pas perdu de poids significatif à ce stade. Les raisons ne sont pas encore tout à fait claires. Certains chercheurs soupçonnent que le passage gastro-intestinal altéré déclenche divers changements hormonaux qui ont un effet bénéfique sur le métabolisme énergétique.
Avantages de la dérivation biliopancréatique par rapport aux autres procédures
Étant donné que l'effet de la dérivation biliopancréatique repose sur deux principes différents (restriction et malabsorption, voir ci-dessus), la procédure est particulièrement efficace et est particulièrement efficace chez les personnes dont l'obésité est causée par une consommation excessive d'aliments ou de boissons riches en calories. Pour ces personnes, parfois qualifiées de « mangeurs de bonbons », une procédure de rétrécissement de l'estomac comme le ballon gastrique, l'anneau gastrique ou le manchon gastrique ne serait pas suffisamment efficace.
Inconvénients et effets secondaires de la procédure
Une division biliopancréatique est une intervention chirurgicale exigeante. Par rapport à la chirurgie du manchon gastrique, beaucoup plus de coupes et de sutures sont nécessaires. L'intervention dans le système digestif est très prononcée et pas complètement réversible après une perte de poids réussie. Par conséquent, il faut se familiariser avec les effets secondaires possibles avant la procédure. Leur force dans chaque cas individuel diffère d'une personne à l'autre :
Symptômes de carence : L'un des effets secondaires les plus courants de la dérivation biliopancréatique est une carence en vitamine D et en vitamine B12 : la vitamine B12 est absorbée dans la dernière partie de l'intestin grêle (iléon terminal). Une certaine protéine auxiliaire, appelée facteur intrinsèque, doit également être disponible pour l'absorption. Le facteur intrinsèque est produit dans l'estomac. Étant donné qu'une grande partie de l'estomac est retirée lors de la dérivation biliopancréatique, la formation du facteur intrinsèque est réduite et ainsi l'absorption de vitamine B12 est considérablement réduite.
Pour cette raison, la vitamine B12 doit être régulièrement administrée dans le muscle ou par voie veineuse dans le sang tout au long de la vie.Des préparations de vitamine B-12 sont également disponibles qui sont absorbées directement par la muqueuse buccale (application sublinguale), mais leur efficacité est discutable.On ne sait pas encore pourquoi une carence en vitamine D peut survenir après la dérivation biliopancréatique clarifiée.
Les patients présentant une dérivation biliopancréatique doivent veiller à fournir régulièrement des vitamines B12 et D - sinon il existe un risque de complications graves telles que l'anémie (anémie due à une carence en vitamine B-12) et l'ostéoporose (due à une carence en vitamine D).
Dumping syndrome : Dumping syndrome (anglais to dump = tomber) est la combinaison de plusieurs symptômes, qui peuvent résulter de la vidange soudaine d'aliments légèrement prédigérés de l'estomac restant dans l'intestin grêle. Comme il n'y a pas de portier à l'estomac, la nourriture concentrée va directement dans l'intestin grêle. Là, suivant les lois de la physique (osmose), il aspire l'eau des tissus environnants et des vaisseaux sanguins dans l'intestin.
Cela réduit le volume de liquide dans la circulation sanguine, ce qui peut entraîner une baisse marquée de la pression artérielle et même un effondrement. Certaines personnes signalent des symptômes associés tels que des étourdissements, des nausées, des sueurs ou des palpitations sévères (décharge précoce). De plus, la forte teneur en eau du chyme peut provoquer une diarrhée sévère.
Un dumping syndrome survient surtout après la consommation d'aliments osmotiquement très actifs (hyperosmolaires), par exemple avec des boissons sucrées ou après des aliments gras. Le dumping syndrome est prévenu par le PBD-DS (voir ci-dessus). Dans cette variante de la dérivation biliopancréatique, le porteur gastrique est retenu.
Perte de masse musculaire : En raison de l'apport considérablement réduit de nutriments, il existe une carence relative en glucides, que le corps essaie de compenser en formant de nouveaux sucres à partir d'acides aminés. Les acides aminés sont les éléments constitutifs des protéines, qui à leur tour sont un élément constitutif important des muscles. Surtout, le corps décompose les muscles sous-utilisés afin de sécuriser l'équilibre énergétique. Les patients ayant subi une dérivation biliopancréatique doivent donc lutter contre la dégradation musculaire en augmentant l'activité physique. Les sports respectueux des articulations tels que le cyclisme, la musculation modérée, la natation ou l'aquajogging sont particulièrement adaptés.
Dérivation biliopancréatique : risques et complications
La dérivation biliopancréatique comporte divers risques chirurgicaux généraux et spécifiques. Ceci comprend:
- risques anesthésiques généraux
- Thrombose des veines profondes de la jambe avec risque d'embolie pulmonaire
- Infections dans la zone de l'externe et des sutures
- Fuite des sutures d'organes sur la poche gastrique/manchon estomac ou intestin grêle (insuffisance de suture) avec risque de péritonite
Dans les études, la mortalité après dérivation biliopancréatique variait de 0,5 à 7,6 pour cent. Cependant, ce sont des valeurs purement statistiques. Le risque chirurgical individuel dépend en grande partie de l'état physique au moment de l'opération.
Régime après l'opération
Après la dérivation biliopancréatique, un changement fondamental de régime alimentaire est nécessaire afin d'éviter les problèmes digestifs. En dehors de cela, la perte de poids est d'autant plus prononcée que l'on consomme moins de graisses et de calories après l'opération. Après dérivation biliopancréatique, les règles nutritionnelles suivantes doivent être respectées à vie :
- Les repas ne doivent être constitués que de petites portions (taille de l'estomac réduite)
- chaque bouchée doit être très bien mâchée, car il n'y a pas de pré-digestion par l'estomac
- les aliments ou boissons sucrés et la viande à très longues fibres doivent être évités
- Les compléments alimentaires (notamment vitamine D, vitamine B12) doivent être pris à vie
Les médicaments sont également parfois absorbés différemment ou dans une plus petite quantité d'ingrédient actif. La dérivation biliopancréatique peut donc nécessiter un ajustement de l'heure et de la dose de médicament.
Mots Clés: santé des femmes médecine palliative la prévention