Pied d'athlète
et Carola Felchner, journaliste scientifiqueSophie Matzik est rédactrice indépendante pour l'équipe médicale
En savoir plus sur les expertsCarola Felchner est rédactrice indépendante au service médical de et conseillère certifiée en formation et nutrition. Elle a travaillé pour divers magazines spécialisés et portails en ligne avant de devenir journaliste indépendante en 2015. Avant de commencer son stage, elle a étudié la traduction et l'interprétation à Kempten et à Munich.
En savoir plus sur les experts Tout le contenu de est vérifié par des journalistes médicaux.Les démangeaisons et la desquamation de la peau des pieds sont des symptômes possibles du pied d'athlète (tinea pedis). Ceci est très contagieux, mais il peut être bien traité. Sans thérapie, cependant, la maladie fongique de la peau des pieds peut devenir chronique. En savoir plus sur le sujet ici : Quels symptômes provoquent le pied d'athlète ? Comment le médecin pose-t-il un diagnostic ? Que peut-on faire au sujet des plaintes? Comment prévenir le pied d'athlète ?
Codes CIM pour cette maladie : Les codes CIM sont des codes internationalement reconnus pour les diagnostics médicaux. On les retrouve, par exemple, dans les lettres des médecins ou sur les certificats d'incapacité de travail. B35

Bref aperçu
- Description : Maladie fongique de la peau des pieds, principalement déclenchée par des champignons filamenteux
- Symptômes : démangeaisons, desquamation, parfois cloques et suintement
- Déclencheur : environnement humide et chaud, système immunitaire affaibli, manteau acide protecteur endommagé de la peau
- Traitement : agents antifongiques (antimycosiques) qui sont utilisés soit en externe (crèmes, pommades, etc.) soit en interne (comprimés)
- Personne de contact : Dermatologue ou spécialiste des maladies du pied (podologue)
- Pronostic : Avec une thérapie ciblée, le pied d'athlète guérit généralement complètement, sans traitement, il n'a pas tendance à guérir.
Pied d'athlète : symptômes
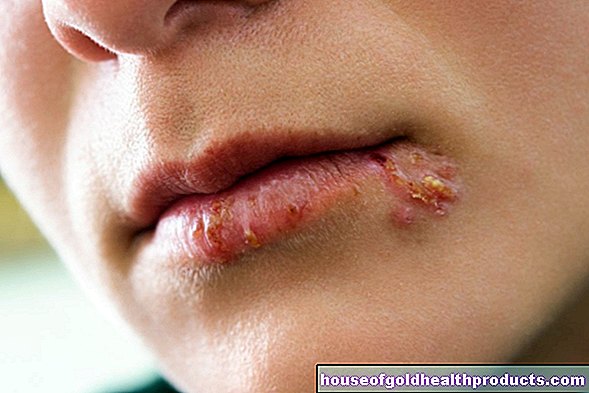
Les symptômes du pied d'athlète se limitent initialement à la peau au début de l'infection. Les personnes touchées ressentent généralement d'abord des démangeaisons, puis la peau devient légèrement rouge et commence à s'écailler. Elle fait toujours ce dernier, même chez les personnes en bonne santé. Dans le cas d'une infection du pied d'athlète, cependant, les morceaux de peau qui se décollent sont plus gros et plus nombreux. C'est ainsi que vous pouvez les voir à l'œil nu. La desquamation de la peau augmente en quelques jours. Souvent, des plaques cutanées blanchâtres se forment sur le pied qui ressemblent un peu à des callosités mais sont beaucoup plus douces.
Les flocons de peau ne sont pas simplement pas très attrayants. Les spores fongiques peuvent survivre pendant des jours dans la peau frottée et être transmises à d'autres personnes.
Si vous ne faites rien contre l'infection du pied d'athlète à ce stade, des fissures peuvent se former dans la peau kératinisée, ce qui fait mal lorsque vous marchez. Parfois, les zones touchées sont également humides. De plus, de petites ampoules peuvent se former, notamment sur la plante des pieds.
Les ampoules peuvent éclater (sauf sur la plante des pieds, où la couche cornée l'empêche), ce qui peut être douloureux. De plus, d'autres agents pathogènes peuvent facilement pénétrer dans les zones ouvertes, par exemple des bactéries, qui provoquent alors parfois une inflammation cutanée sévère. Cela peut être, par exemple, un érysipèle (érysipèle). Il se développe très souvent dans le pied d'athlète entre les orteils (mycose interdigitale).
-
"Mettre les taches humides au sec"
Trois questions pour
Prof. Dr. méd. Hans Michael Ockenfels,
Spécialiste en dermatologie -
1
Le pied d'athlète disparaît-il tout seul ?
Prof. Dr. méd. Hans Michael Ockenfels
En théorie, les infections fongiques peuvent également guérir avec l'aide des défenses de l'organisme. Le problème, cependant, est que les infections fongiques affectent l'épiderme. Ici, il est beaucoup plus difficile pour les cellules immunitaires de tuer les fils fongiques que s'ils étaient situés un peu plus profondément dans la peau. De plus, le pied d'athlète non traité peut également se propager aux ongles. Et la mycose des ongles est beaucoup plus difficile à traiter.
-
2
Puis-je être infecté par le pied d'athlète encore et encore ?
Prof. Dr. méd. Hans Michael Ockenfels
Après seulement quelques jours de traitement avec une crème antifongique (antifongique), les démangeaisons cesseront et les rougeurs sur la peau, en particulier dans la zone entre les orteils, diminueront. Ceci est trompeur car il existe un risque de rechute après l'arrêt de la crème. Cette rechute est plus susceptible d'être attribuée à l'arrêt du traitement à la crème et pas nécessairement à la reprise de l'infection par des fils fongiques dans les sous-vêtements ou les chaussures.
-
3
Combien de temps dure le traitement du pied d'athlète ?
Prof. Dr. méd.Hans Michael Ockenfels
Le traitement du pied d'athlète doit être effectué pendant au moins une semaine après la disparition des symptômes aigus, c'est-à-dire généralement au moins dix jours. Un conseil : L'espace entre les orteils est particulièrement important. Si vous séchez ici des taches humides, par exemple avec des chiffons en lin, cela soutient votre thérapie à la crème.
-
Prof. Dr. méd. Hans Michael Ockenfels,
Spécialiste en dermatologieLe directeur de la clinique de la peau et des allergies de la clinique Hanau à Hanau est également spécialiste en vénéréologie, allergologie, proctologie et thérapie médicamenteuse des tumeurs.
Formes de pied d'athlète
Le pied d'athlète aime particulièrement s'installer dans l'espace entre les orteils, où il est humide et chaud (mycose interdigitale). Mais il existe aussi d'autres formes de la maladie. Dans l'ensemble, les médecins distinguent les formes suivantes de pied d'athlète :
Pied d'athlète entre les orteils (forme interdigitée)
Les premiers symptômes apparaissent le plus souvent entre le quatrième et le cinquième orteil. Le pied de l'athlète s'étend progressivement aux autres espaces entre les orteils. La peau affectée est rouge et démange. De petites cloques se forment sur les côtés des orteils. Lorsque la peau devient douce, les bactéries peuvent également s'installer. Ceci est perceptible, par exemple, dans une odeur désagréable.
Pied d'athlète cornifiant (forme squameuse-hyperkératosique)
Cette forme de maladie affecte principalement la plante des pieds : les symptômes du pied de l'athlète apparaissent d'abord sur la plante du pied et le talon. Ensuite, ils se sont propagés aux bords des pieds et à l'arrière du pied. Les zones de peau affectées sont squameuses et excessivement kératinisées - mais de nombreux patients pensent simplement qu'ils ont une peau particulièrement sèche sur leurs pieds.
Le pied d'athlète squameux-hyperkératosique est également appelé "mycose du mocassin" en raison de sa localisation. Les diabétiques y sont particulièrement sensibles.
Pied d'athlète avec ampoules (forme vésiculaire-dyshidrotique)
C'est la forme la plus rare de pied d'athlète. Les symptômes sous forme de cloques surviennent principalement sur les bords du pied et la voûte plantaire. Ici, la cornée est assez épaisse, de sorte que les vésicules n'éclatent pas, mais se dessèchent plutôt. De plus, les personnes concernées se plaignent de démangeaisons et de sensations de tension au niveau du pied.
Formes de pied d'athlète
Se propager à d'autres zones du corps
Même si le nom suggère le contraire : le pied d'athlète ne s'arrête pas là où s'arrêtent les pieds. S'ils ne sont pas traités pendant une longue période, les symptômes se propagent initialement des pieds aux chevilles. De plus, les soi-disant appendices cutanés peuvent être touchés, c'est-à-dire les cheveux et les ongles. Par exemple, le pied d'un athlète peut se transformer en une mycose des ongles (onychomycose).
Si vous grattez les zones infectées à mains nues puis, par exemple, touchez votre visage (par exemple les lèvres, les oreilles), les agents pathogènes fongiques peuvent également y être transférés. La même chose peut arriver si vous séchez vos pieds infectés et le reste de votre corps avec la même serviette après la douche ou le bain.
Pied d'athlète : traitement
Le traitement du pied d'athlète est en soi simple et permet à l'infection de guérir complètement. Cependant, il est important qu'il soit effectué rapidement et de manière cohérente. Si elle n'est pas traitée, la maladie fongique peut devenir chronique.
Pour se débarrasser du pied d'athlète, le médecin prescrit au patient des agents antifongiques, appelés antimycotiques. Ils agissent de différentes manières : certains tuent les champignons existants (effet fongicide), d'autres inhibent la croissance des champignons (effet fongicide).
Les agents antifongiques couramment utilisés dans le traitement du pied d'athlète sont la terbinafine, le clotrimazole, l'éconazole, l'itraconazole, le miconazole et le bifonazole. Chacun de ces principes actifs est particulièrement efficace contre certains types de champignons. Au début, cependant, le médecin ne sait généralement pas (encore) exactement quel champignon est responsable de l'infection chez un patient. Ensuite, il prescrit quelque chose appelé un antifongique à large spectre. Cela fonctionne contre plusieurs types de champignons en même temps. Dès que l'agent pathogène exact a été identifié, la thérapie du pied d'athlète peut être remplacée par un agent antifongique qui aide spécifiquement contre l'agent pathogène en question.
Application d'agents antifongiques
L'utilisation externe ou interne d'un agent antifongique dépend du degré d'avancement du pied de l'athlète.
Au stade initial, une thérapie externe (traitement superficiel du pied d'athlète) avec des crèmes, des pommades, des gels ou des poudres est généralement suffisante. Cependant, si l'infection s'est déjà propagée sur une grande surface (éventuellement aussi aux ongles), des agents antifongiques oraux sont parfois nécessaires (tels que des comprimés contenant de l'itraconazole ou de la terbinafine). Une telle thérapie médicamenteuse orale du pied d'athlète est souvent nécessaire même si les symptômes du pied d'athlète ne se sont pas améliorés après une à deux semaines malgré un traitement externe avec des agents antifongiques.
Que ce soit par voie externe ou interne - les agents antifongiques doivent être utilisés régulièrement, exactement comme prescrit par le médecin (par exemple, appliquer une crème antifongique deux à trois fois par jour). Les patients doivent suivre scrupuleusement les instructions d'utilisation du médecin, également en ce qui concerne la durée du traitement. Habituellement, le traitement du pied d'athlète se poursuit pendant trois à quatre semaines après la disparition des symptômes. Cela réduit le risque de rechute après l'arrêt du médicament - le pied d'athlète peut être très persistant.
Pied d'athlète : quoi d'autre que la médecine conventionnelle ?
Beaucoup de gens ne jurent que par les remèdes maison pour le pied d'athlète comme le vinaigre de cidre de pomme ou l'huile d'arbre à thé. L'efficacité de ces remèdes naturels n'est souvent pas prouvée scientifiquement ou n'est pas bien étudiée.
Mais il existe de nombreux autres conseils qui peuvent certainement favoriser le succès du traitement du pied d'athlète :
- Séchez toujours soigneusement vos pieds après la douche ou le bain (surtout entre les orteils) avant de mettre des chaussettes et des chaussures. Utilisez une serviette différente sur vos pieds que sur le reste de votre corps. Et : Ne partagez pas votre "serviette de pieds" avec quelqu'un d'autre.
- Laissez les remèdes superficiels pour le pied d'athlète (crème, pommade, etc.) pénétrer complètement dans la peau (cela prend plusieurs minutes) avant d'enfiler des chaussettes ou des chaussures.
- Pendant et après le traitement du pied d'athlète, assurez-vous que vos pieds ne sont pas en sueur ou humides pendant une longue période.
- Changez vos chaussettes quotidiennement pendant le traitement du pied d'athlète.
- Si vous avez une infection du pied d'athlète, vous devez laver les chaussettes usées au moins à 60 degrés, mieux à 90 degrés.
- Si nécessaire, utilisez des détergents d'hygiène spéciaux qui tuent les agents pathogènes de manière ciblée.
- Changez les serviettes et la literie plus souvent que d'habitude pendant le traitement du pied d'athlète et lavez-les sur des vêtements blancs.
- Portez des chaussettes au lit même la nuit. Cela empêchera le champignon de se propager au linge de lit.
- Les chaussures doivent être aspergées régulièrement (de préférence quotidiennement pendant le traitement du pied d'athlète) avec un spray désinfectant.
Vous ne devez pas aller à la piscine ou au sauna pendant le traitement du pied d'athlète afin de ne pas infecter d'autres personnes. Évitez également les autres endroits où de nombreuses personnes (pourraient) se promener pieds nus. Dans la salle de bain ou la douche de la maison, les personnes concernées doivent également porter des pantoufles.
Pied d'athlète : causes & facteurs de risque
Le pied d'athlète est généralement causé par des champignons filamenteux (dermatophytes), principalement par l'espèce Trichophytum rubrum. Cet agent pathogène peut provoquer d'autres types de maladies fongiques de la peau ainsi que la mycose des ongles.
Les dermatophytes ont des mécanismes spéciaux avec lesquels ils endommagent le manteau acide protecteur de la peau et peuvent adhérer aux cellules de la peau. Cependant, ils ne pénètrent pas dans les couches profondes de la peau ou des tissus. Au lieu de cela, ils affectent principalement la couche supérieure de la peau, la soi-disant cornée.
Cependant, ils ne réussissent généralement que si le système immunitaire est affaibli ou si la peau est endommagée. Sinon, les mécanismes de protection de la peau (flore cutanée et manteau acide protecteur) détruisent les spores fongiques avant qu'elles ne puissent déclencher une infection.
Pied d'athlète : facteurs de risque
Il existe plusieurs facteurs de risque qui favorisent le pied d'athlète. Ceci comprend:
Des pellicules infectieuses de la peau : Chez les personnes qui souffrent de pied d'athlète, les pellicules de peau qui se détachent contiennent également des composants fongiques. Si des personnes en bonne santé entrent en contact avec ces squames infectées (par exemple en marchant pieds nus), il y a une forte probabilité que le pied de l'athlète leur soit transmis. Donc, si quelqu'un dans votre foyer a le pied d'athlète et que lui et vous ne maintenez pas une bonne hygiène, il est facile de s'infecter.
De plus, les champignons peuvent bien sûr également être transmis par contact physique direct. Les personnes qui pratiquent des arts martiaux comme le judo (pas de chaussures !) sont particulièrement à risque. Les champignons cutanés (tinea corporis) peuvent également être transmis aux humains par les animaux (en particulier les rongeurs). En Allemagne, cependant, c'est plutôt rare, surtout pour le pied d'athlète.
Lieux à risques : Les oasis pour le pied d'athlète sont, par exemple, les piscines, les salles de sport et les terrains de sport. Il existe également un risque accru d'infection dans les chambres d'hôtel, les douches et les toilettes publiques et sur les campings.
Chaussures incorrectes : des chaussures très serrées peuvent devenir un incubateur pour le pied d'athlète. Si vous avez souvent les pieds moites et donc humides et portez des chaussures fermées (comme des baskets), vous créez également un habitat idéal pour les champignons. Les personnes qui doivent porter des chaussures ajustées pour travailler (par exemple les ouvriers du bâtiment ou les égoutiers) courent également un risque accru de pied d'athlète.
Tinea pedis est également connu sous le nom de « pied d'athlète » en anglais. Les athlètes portent des baskets qui encouragent la transpiration et utilisent souvent des douches publiques et des vestiaires. C'est pourquoi vous avez particulièrement souvent le pied d'athlète.
Autres maladies : Certaines maladies vous rendent plus sensible au pied d'athlète, par exemple les troubles circulatoires des jambes, comme ceux causés par le diabète. Les personnes ayant un système immunitaire affaibli ou un pied mal aligné sont également plus susceptibles de souffrir du pied d'athlète. Les maladies allergiques et la névrodermite augmentent également le risque de pied d'athlète.
Prédisposition familiale : Dans certaines familles, le pied d'athlète survient plus fréquemment, même si les membres ne vivent plus ensemble.
Le pied d'athlète chez les enfants est beaucoup moins fréquent que chez les adultes. Les enfants ont une peau plus épaisse avec un meilleur apport sanguin. Cela protège contre une infection fongique. Le déclencheur le plus courant du pied d'athlète chez les enfants est la transpiration des pieds due à des chaussures incorrectes. Les parents doivent donc porter une attention particulière à ce que porte leur progéniture.
Pied d'athlète : examens & diagnostic
S'il y a des signes de pied d'athlète, la bonne personne de contact est votre médecin de famille ou un spécialiste des maladies du pied (podologue).
Le médecin recueillera d'abord vos antécédents médicaux (anamnèse) en discutant avec vous. Vous avez la possibilité de décrire vos réclamations en détail. Avec des questions spécifiques, le médecin recueille des informations supplémentaires qui peuvent être importantes pour le diagnostic. Les questions possibles sont par exemple :
- Quand avez-vous remarqué les symptômes pour la première fois ?
- Avez-vous remarqué des changements cutanés dans une autre partie de votre corps ?
- Votre famille a-t-elle déjà eu des maladies avec ces symptômes ?
- Vous passez beaucoup de temps dans des installations publiques telles que des piscines ou des vestiaires ?
Ceci est suivi d'un examen physique. Le médecin examine d'abord de près les pieds s'il soupçonne un pied d'athlète. Il prélève un échantillon de peau (biopsie) sur des zones visibles, généralement sur le bord squameux d'un foyer d'infection. Il examine cet échantillon de tissu au microscope. De cette façon, il peut déterminer s'il s'agit bien d'un pied d'athlète. Parce qu'il existe d'autres maladies des pieds qui peuvent déclencher des symptômes similaires au pied d'athlète.
Afin de pouvoir décider quel agent antifongique est le plus prometteur dans chaque cas individuel, le type de champignon doit être déterminé. A cet effet, une culture fongique est réalisée en laboratoire avec le prélèvement tissulaire, ce qui signifie : Le champignon est maintenu à une température à laquelle il peut se multiplier de manière optimale. Il faut généralement entre une et quatre semaines pour que la colonie fongique soit si grande que l'agent pathogène puisse être identifié avec précision. Pendant ce temps, cependant, un traitement (non spécifique) avec un agent antifongique à large spectre peut déjà être commencé.
Traitement du pied d'athlète pendant la grossesse
Si les femmes développent un pied d'athlète pendant la grossesse (ou l'allaitement), il est important de consulter un médecin ou un pharmacien avant de recourir à des médicaments. Le pied d'athlète en soi ne constitue pas une menace pour l'enfant.Cependant, certains médicaments utilisés pour traiter le pied d'athlète ne doivent pas être utilisés pendant la grossesse. Il est vrai que ces médicaments ne sont pas connus pour avoir des effets nocifs directs. Cependant, les connaissances sont généralement trop limitées pour pouvoir évaluer correctement les risques. L'utilisation de ces médicaments pour le pied d'athlète pendant la grossesse est donc déconseillée.
Du pied d'athlète à la mycose des ongles
Pied d'athlète : évolution & pronostic
Le pied d'athlète est généralement traitable. Avec une thérapie opportune et cohérente, elle guérit sans conséquences. Il est donc important de réagir le plus tôt possible aux signes de pied d'athlète. Sans thérapie, il s'étend généralement de plus en plus loin (par exemple jusqu'aux ongles) - les chances que le pied d'athlète régresse de lui-même par la suite sont extrêmement faibles.
Une autre raison de traiter le pied d'athlète : les zones touchées de la peau offrent des points d'entrée faciles pour les bactéries. Une complication fréquente du pied d'athlète est donc une infection cutanée supplémentaire par des bactéries (surinfection bactérienne). Cela peut être, par exemple, un érysipèle - une inflammation de la peau dans laquelle la peau rougit, gonfle et fait mal. Une fièvre peut également survenir.
Prévenir le pied d'athlète
Le pied d'athlète peut bien pousser partout où il fait chaud et humide. Par conséquent, il faut soigneusement éviter de telles bonnes conditions de croissance sur les pieds. Cela signifie, par exemple, sécher soigneusement vos pieds après la baignade, le bain ou la douche, en particulier dans les espaces entre les orteils. Les parents doivent enseigner à leur progéniture cette règle de base des soins des pieds le plus tôt possible. Cela réduit le risque de pied d'athlète chez les enfants.
Vous devriez également porter des chaussettes en coton et des chaussures en cuir si possible. En effet, les chaussettes en matières synthétiques et les chaussures en plastique favorisent la transpiration et empêchent l'évacuation de l'humidité. Cela crée rapidement l'environnement humide et chaud qui permet au pied d'athlète de se développer.
Pour éviter le pied d'athlète, vous devez également changer vos chaussettes tous les jours. Cela est particulièrement vrai si vous avez tendance à transpirer les pieds.
En été, vous devriez porter des chaussures à bout ouvert (comme des sandales) aussi souvent que possible. Marcher pieds nus est également bon pour vos pieds - mais pas dans les piscines, les saunas, les toilettes publiques et les vestiaires, les chambres d'hôtel et sur les campings ! Le risque de pied d'athlète est particulièrement élevé dans de tels endroits. Par conséquent, vous devriez toujours porter des pantoufles ou des pantoufles ici.
Les systèmes de désinfection typiques des piscines couvertes sont inefficaces comme protection contre le pied d'athlète. La raison : la durée de pulvérisation et de mouillage est bien trop courte, et les substances utilisées sont plutôt contre-productives. Ils peuvent déclencher des allergies et attaquer la flore naturelle de la peau, ouvrant ainsi la porte aux infections.
Les champignons se nourrissent de sucre. Une alimentation aussi pauvre en sucre que possible rend plus difficile l'attaque de la peau par le pied d'athlète, car il y a alors moins de sucre dans la sueur.
Information additionnelle
Des lignes directrices:
- Directive "Tinea de la peau libre" de la Société allemande de dermatologie et de la Société mycologique germanophone (statut: 2008)