Syndrome des antiphospholipides (SPA)
Astrid Leitner a étudié la médecine vétérinaire à Vienne. Après dix ans de pratique vétérinaire et la naissance de sa fille, elle se tourne - plus par hasard - vers le journalisme médical. Il est rapidement devenu évident que son intérêt pour les sujets médicaux et son amour de l'écriture étaient la combinaison parfaite pour elle. Astrid Leitner vit avec sa fille, son chien et son chat à Vienne et en Haute-Autriche.
En savoir plus sur les experts Tout le contenu de est vérifié par des journalistes médicaux.Le syndrome des antiphospholipides (SPA) est une maladie auto-immune qui peut provoquer des caillots sanguins et des occlusions vasculaires graves voire mortelles ainsi que des complications de grossesse. Les causes de l'APS ne sont pas encore claires. Lisez ici les symptômes du SAPL et la façon dont il est traité.
Codes CIM pour cette maladie : Les codes CIM sont des codes internationalement reconnus pour les diagnostics médicaux. On les retrouve, par exemple, dans les lettres des médecins ou sur les certificats d'incapacité de travail. D68

Bref aperçu
- Qu'est-ce que l'APS ? L'APS est une maladie auto-immune dans laquelle le système immunitaire produit des substances défensives (anticorps) contre les propres cellules du corps. Des caillots sanguins se développent, ce qui peut entraîner de graves complications.
- Causes : Les causes de l'APS ne sont pas clairement comprises.
- Facteurs de risque : autres maladies auto-immunes, grossesse, tabagisme, infections, médicaments contenant des œstrogènes, obésité, prédisposition génétique
- Symptômes : occlusions vasculaires (thromboses), fausses couches
- Diagnostic : thrombose ou fausse couche(s) avérée(s), prise de sang (détection d'anticorps antiphospholipides)
- Traitement : Médicament pour éclaircir le sang
- Prévention : Aucune prévention causale possible
Qu'est-ce que l'APS (syndrome des antiphospholipides) ?
Le syndrome des antiphospholipides (APS) est une maladie dans laquelle la coagulation du sang est altérée : le sang des personnes atteintes coagule plus rapidement que d'habitude. Des caillots sanguins se forment, ce qui peut entraîner des crises cardiaques, des accidents vasculaires cérébraux ou des fausses couches. Les médecins parlent aussi de syndrome anticoagulant lupique ou syndrome des anticorps antiphospholipides.
Fréquence de l'APS
Les médecins supposent qu'environ 0,5 pour cent de la population générale développe un syndrome des antiphospholipides. Le SAPL peut survenir à tout âge, mais débute généralement entre le jeune et le milieu de l'âge adulte : 85 % des patients ont entre 15 et 50 ans. Les femmes sont généralement plus touchées que les hommes.
Formes du SPG
L'APS n'est pas une maladie congénitale, elle se développe au cours de la vie. Les médecins distinguent deux formes de syndrome des antiphospholipides, selon qu'il survient en tant que maladie indépendante ou en association avec une autre maladie sous-jacente :
APS primaire
L'APS survient comme une maladie indépendante chez 50 pour cent de toutes les personnes touchées.
APS secondaire
Dans 50 pour cent des personnes touchées, l'APS se développe à la suite d'une autre maladie.
Le syndrome secondaire des antiphospholipides survient généralement avec d'autres maladies auto-immunes. Ceux-ci inclus:
- Lupus érythémateux
- Polyarthrite chronique
- Sclérodermie
- psoriasis
- syndrome de Behçet
- Pseudopolyarthrite rhizomélique
- Thrombocytopénie auto-immune
L'APS est également observée dans certaines maladies infectieuses. Ceux-ci incluent, par exemple, l'hépatite C, le VIH, la syphilis et les oreillons ainsi que les infections par le virus d'Epstein-Barr (EBV). Les infections à EBV conduisent, par exemple, à la fièvre glandulaire de Pfeiffer.
Les médicaments déclenchent rarement la formation d'anticorps contre les propres complexes phospholipides-protéines du corps. Les médicaments les plus courants ici sont les médicaments antiépileptiques, la quinine et l'interféron.
Dans quelques cas, l'APS se produit avec une tumeur telle qu'un myélome multiple (plasmacytome).
Causes et facteurs de risque
cause
Les causes du syndrome des antiphospholipides ne sont pas encore entièrement comprises. Ce qui est certain, cependant, c'est qu'il s'agit d'une maladie auto-immune.
Dans le cas d'une maladie auto-immune, le système immunitaire forme faussement des substances de défense (anticorps) contre les propres cellules ou composants cellulaires de l'organisme et les endommage. Selon le tissu attaqué, différentes maladies auto-immunes telles que le lupus érythémateux, les rhumatismes ou la sclérose en plaques surviennent.
Dans l'APS, les anticorps sont dirigés contre certains complexes phospholipides-protéines endogènes. Ils peuvent être trouvés, par exemple, à la surface des cellules du corps.
Chez les personnes en bonne santé, la coagulation sanguine commence dès qu'un vaisseau sanguin est blessé. Certaines cellules sanguines (appelées plaquettes) forment un bouchon qui referme la plaie et arrête le saignement.
Avec l'APS, la coagulation sanguine normale est perturbée : le sang s'agglutine plus rapidement, même sans blessure préalable. Un caillot de sang se forme. Si celle-ci atteint une certaine taille, elle conduit à une occlusion vasculaire (thrombose).
Étant donné que les complexes phospholipides-protéines se produisent dans toutes les cellules du corps, des caillots sanguins et des thromboses peuvent se produire n'importe où dans le corps. Si le vaisseau sanguin est bloqué, le tissu n'est plus (suffisamment) alimenté en sang (ischémie). Le plus souvent avec l'APS, il y a une occlusion vasculaire dans le cerveau, dans le cœur et chez les femmes enceintes dans le placenta.
Facteurs de risque
Toutes les personnes qui ont des anticorps antiphospholipides ne développeront pas de caillots sanguins. Le risque est d'environ 50 pour cent. Pourquoi certaines personnes obtiennent le SPG et d'autres pas n'est pas claire.
Les médecins supposent que la prédisposition génétique joue un rôle : la littérature décrit que d'autres membres de la famille sont souvent affectés chez les patients atteints de SAPL. Environ un tiers des parents sanguins d'un patient atteint d'APS ont également des taux élevés d'auto-anticorps correspondants. Cependant, l'évaluation n'a pas encore été clairement prouvée.
De plus, la plupart des personnes atteintes d'APS qui développent une thrombose présentent d'autres facteurs de risque. Ceux-ci inclus:
- grossesse
- fumeur
- Prise de contraceptifs oraux (pilule)
- Obésité
- Maladies infectieuses telles que l'hépatite C.
- Dommages à la paroi interne des vaisseaux sanguins
Symptômes
Les patientes qui ont des anticorps antiphospholipides dans leur sang mais qui n'ont pas encore eu de thrombose ou de complications de grossesse ne remarquent généralement rien. Les signes suivants indiquent l'APS - mais aussi de nombreuses autres maladies :
- mal de tête
- vertiges
- Problèmes de mémoire
- Décoloration bleuâtre sous la peau, souvent ramifiée comme des arbres (Livedo racemosa)
Le syndrome des antiphospholipides n'est généralement perceptible qu'en cas de thrombose. C'est le cas chez environ la moitié de toutes les personnes ayant des anticorps antiphospholipides. Les symptômes dépendent du vaisseau bloqué. Les plus courants sont :
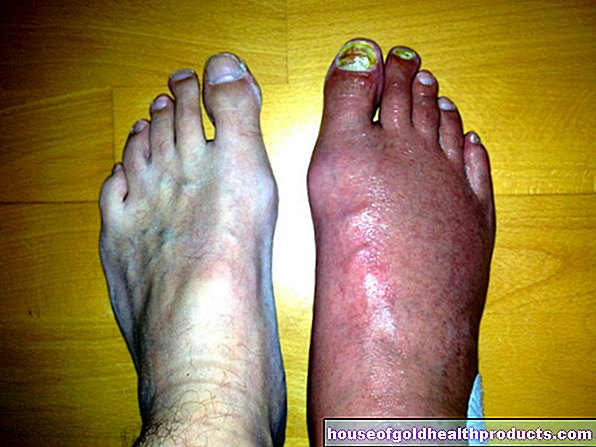
- Gonflement de la jambe avec douleur tiraillante (thrombose profonde de la jambe)
- Essoufflement soudain avec douleur aiguë dans la poitrine (embolie pulmonaire)
- Paralysie soudaine d'un côté du corps ou difficulté à parler (AVC)
- Crise d'épilepsie
- migraine
- Saignement sous les ongles ou les orteils
- Complications de grossesse
Occlusion vasculaire dans les artères (thrombose artérielle)
À l'exception de l'artère pulmonaire, les artères transportent du sang riche en nutriments et en oxygène vers les organes. Si une artère est bloquée, le tissu derrière elle n'est plus suffisamment alimenté en sang. Par exemple, une thrombose artérielle dans le cerveau provoque un accident vasculaire cérébral et dans le cœur une crise cardiaque.
Occlusion vasculaire dans les veines (thrombose veineuse)
Les veines ramènent le sang pauvre en oxygène vers le cœur (la veine pulmonaire, qui pompe le sang riche en oxygène vers le cœur, est une exception ici). Les occlusions vasculaires dans les veines surviennent généralement dans les veines profondes de la jambe (thrombose veineuse profonde), moins souvent dans les bras (thrombose veineuse du bras). Lorsque des parties du thrombus se desserrent et sont évacuées avec la circulation sanguine dans un vaisseau des poumons, elles l'obstruent. Les poumons ou des parties de ceux-ci ne sont plus suffisamment approvisionnés en sang. Une embolie pulmonaire survient, dans le pire des cas un infarctus pulmonaire.
Trouble de la coagulation sanguine pendant la grossesse
De nombreuses femmes atteintes du syndrome des antiphospholipides mènent leur grossesse sans complications et donnent naissance à un enfant en bonne santé. Dans certains cas, cependant, les caillots sanguins causent des problèmes pendant la grossesse.
Des troubles de la coagulation sanguine dans la muqueuse utérine peuvent empêcher l'embryon de s'implanter dans l'utérus. Si tel est le cas, une fausse couche se produit.
Si un caillot sanguin se développe dans le placenta ou dans le cordon ombilical, l'enfant n'est plus suffisamment approvisionné en sang. L'insuffisance de l'offre conduit au fait que l'enfant à naître est en retard dans sa croissance ou est même rejeté. Les maladies de la grossesse telles que l'éclampsie et la prééclampsie (hypertension artérielle avec excrétion de protéines dans l'urine) indiquent également un SAP.
Il est recommandé aux femmes qui ont fait des fausses couches à répétition de subir un dépistage des anticorps antiphospholipides. Si la femme enceinte est traitée en conséquence, la probabilité de donner naissance à un enfant en bonne santé est d'environ 90 pour cent malgré l'APS.
diagnostic
Le premier point de contact si le syndrome des antiphospholipides est suspecté est l'interniste ou le rhumatologue.
Examen physique
Le médecin pose d'abord des questions sur les antécédents médicaux (anamnèse) et procède à un examen physique. Si des thromboses ou des fausses couches se sont déjà produites dans le passé, la suspicion d'APS est renforcée.
Test sanguin pour les anticorps
Ceci est suivi d'une prise de sang. Le médecin examine le sang pour les anticorps qui parlent de l'APS :
- Anticorps contre les protéines des facteurs de coagulation : anticoagulant lupique (AL)
- Anticorps contre la cardiolipine : anticorps anti-cardiolipine (aCL)
- Anticorps contre la Beta2-Glycoprotein 1 : Anti-Beta-2-Glycoprotein-I-Antibodies (ab2gp1)
Les anticorps APS sont retrouvés chez un à cinq pour cent de la population, par exemple en relation avec des infections bactériennes ou virales ou le cancer.
Critères de Sidney
Le médecin diagnostique le syndrome des antiphospholipides sur la base des « critères de Sidney » : l'APS est établi lorsque le médecin détecte au moins une condition physique et au moins un type d'anticorps APS.
Signes physiques de l'APS :
- Thrombose sécurisée dans la zone des veines / artères plus grandes ou plus petites
- Trois (ou plus) fausses couches avant la dixième semaine de grossesse ou une (ou plusieurs) fausses couches après la dixième semaine de grossesse qui ne peuvent être expliquées par d'autres causes.
Détection des anticorps APS :
- Le diagnostic est confirmé lorsque les anticorps antiphospholipides élevés peuvent être détectés deux fois à un intervalle d'au moins douze semaines.
traitement
Puisqu'il n'y a pas de médicaments qui inhibent la formation d'anticorps antiphospholipides ou bloquent leur effet, une guérison n'est pas possible. Cependant, le risque de (d'autres) caillots sanguins est considérablement réduit avec les médicaments anticoagulants.
Le choix du traitement pour un syndrome des antiphospholipides dépend du type de thrombose (artérielle, veineuse ou pendant la grossesse) et du risque de chaque patiente.
Traitement en fonction du risque personnel de thrombose
Le risque de thrombose dans le SAPL est différent pour chaque patient. Il existe un risque élevé si des anticoagulants lupiques sont trouvés dans le sang. Le risque le plus élevé de thrombose concerne les patients chez lesquels les trois anticorps peuvent être détectés (triple positif).
Selon une étude, 37,1% de ces patients développeront une ou plusieurs thromboses supplémentaires dans les dix ans. Si seul l'anticorps contre la bêta2-glycoprotéine 1 est augmenté, le risque est plus faible.
Le risque de thrombose augmente également si les patients ont un taux de cholestérol élevé, une pression artérielle élevée ou la fumée. Il en va de même pour les femmes qui prennent des médicaments contenant des œstrogènes tels que la pilule ou des préparations pour les symptômes de la ménopause.
Des médicaments
Le médecin traite le syndrome des antiphospholipides avec des médicaments anticoagulants. Ils provoquent une coagulation plus tardive et plus lente que d'habitude, empêchant ainsi la formation de caillots sanguins. S'il y a une blessure, cependant, il faut plus de temps pour que la plaie se referme et que le saignement s'arrête. Ainsi, les personnes qui prennent des médicaments anticoagulants ont un risque potentiellement accru de saignement.
Il existe différents anticoagulants disponibles pour le traitement du SAPL :
Antagonistes de la vitamine K
Pour pouvoir coaguler, le sang a besoin de vitamine K. Les antagonistes de la vitamine K sont des antagonistes de la vitamine K et inhibent la coagulation du sang. Ils sont pris sous forme de comprimés ou de gélules et agissent généralement avec un délai de deux à quatre jours. Pendant le traitement, le médecin contrôle régulièrement la valeur de l'INR : elle montre à quelle vitesse le sang coagule.
Les antagonistes de la vitamine K utilisés pour traiter le SAPL sont :
- Phenprocoumon
- Warfarine
Les antagonistes de la vitamine K ne doivent pas être pris par les femmes enceintes car cela pourrait nuire à l'enfant à naître.
Agents antiplaquettaires
Les inhibiteurs plaquettaires empêchent les plaquettes sanguines de se fixer aux parois des vaisseaux sanguins et de former un caillot sanguin aussi facilement. Ils sont également pris sous forme de comprimés ou de gélules. L'exemple le plus connu d'inhibiteur plaquettaire est l'acide acétylsalicylique (AAS).
Anticoagulants oraux directs / nouveaux (DOAK, NOAK)
DOAC / NOAC fonctionnent de manière similaire aux inhibiteurs plaquettaires, mais plus puissants et leur effet est plus rapide. Les DOAC / NOAC comprennent les ingrédients actifs apixaban, dabigatran, edoxaban et rivaroxaban.
Héparine
L'héparine est un anticoagulant qui est injecté sous la peau ou dans une veine. Étant donné que l'effet se produit très rapidement, l'héparine est utilisée pour le traitement aigu de la thrombose.
Fondaparinux
Le fondaparinux est un anticoagulant qui est injecté sous la peau comme l'héparine. Il convient au traitement aigu et à la prévention de la thrombose.
Traitement de la thrombose existante
Si une thrombose survient à la suite du syndrome des antiphospholipides, un traitement aigu est généralement administré avec de l'héparine. Il provoque la dissolution du thrombus. Le patient reçoit ensuite le principe actif phenprocoumon. Il empêche la formation de caillots sanguins.
Traitement si des anticorps sont détectés sans thrombose antérieure
Les personnes sans symptômes, mais qui ont des anticorps antiphospholipides, ont un risque accru de thrombose. Dans certains cas, un traitement préventif avec des anticoagulants (acide acétylsalicylique) est approprié. Ici, le médecin décide au cas par cas si un traitement préventif a du sens.
Traitement pendant la grossesse
Pour les femmes diagnostiquées avec un syndrome des antiphospholipides, il est conseillé de consulter leur médecin avant une grossesse planifiée. Les anticoagulants oraux tels que la phenprocoumone peuvent nuire à l'enfant à naître. Par conséquent, le médecin ajustera en conséquence le traitement APS commencé avant la grossesse.
Les patients atteints d'APS qui souhaitent avoir des enfants et ceux chez qui une grossesse est diagnostiquée reçoivent ensuite de l'héparine (de bas poids moléculaire) une fois par jour. L'héparine n'atteint pas l'enfant via le placenta et est donc inoffensive pour la mère et l'enfant. Les femmes enceintes reçoivent souvent une faible dose d'acide acétylsalicylique jusqu'à la 36e semaine de grossesse.
Dernières études
Les dernières études sur le syndrome des antiphospholipides montrent que les anticoagulants oraux directs (AOD/NOAC) ne doivent pas être utilisés dans les groupes à haut risque.
En septembre 2018, les résultats de l'étude TRAPS (Trial on Rivaroxaban in Anti-Phospholipid Syndrome) ont été publiés : les chercheurs ont comparé les deux principes actifs rivaroxaban et warfarine chez des patients à haut risque atteints de SAPL. L'étude a été interrompue prématurément parce que les patients traités par l'anticoagulant oral direct (AOD) rivaroxaban avaient significativement plus de complications (principalement des thromboses artérielles).
Une méta-analyse (résumé de plusieurs études) a également montré un risque plus élevé d'AOD par rapport aux antagonistes de la vitamine K (par exemple la warfarine).
Selon les recommandations actuelles de la Ligue européenne des rhumatismes de 2019, le rivaroxaban ne doit donc pas être utilisé chez les patients atteints de SAPL triple positif, mais doit être remplacé par des antagonistes de la vitamine K.
Empêcher
Étant donné que le déclencheur du syndrome des antiphospholipides est inconnu, il n'y a pas de mesures préventives spécifiques. Les personnes qui ont déjà souffert d'une thrombose doivent subir des examens réguliers avec leur médecin et prendre soigneusement tout médicament prescrit.
Il est conseillé aux femmes atteintes d'APS d'éviter les médicaments contenant des œstrogènes, tels que ceux utilisés pour la contraception ou le traitement des symptômes de la ménopause. Parce que les œstrogènes peuvent augmenter considérablement le risque de thrombose.
De plus, il est conseillé de faire attention à un mode de vie équilibré. Cela comprend l'abstention de nicotine, une quantité suffisante de liquides, une alimentation saine, beaucoup d'exercices réguliers et suffisamment de phases de relaxation et de récupération.
prévision
Il n'y a pas de remède pour l'APS. Cependant, avec un traitement personnalisé et des examens réguliers avec un médecin, le risque de thrombose peut être considérablement réduit.
Mots Clés: soin de la peau valeurs de laboratoire diète